資料來源與版權所有:彰基電子報
預防肝硬化的發生,需要避免酒精濫用
家醫科醫師 蔡易瑾
肝硬化是醫學史上流傳許久的疾病,早在西元前兩千六百年的埃及醫學文獻(EbersI Papyrus)就曾記載肝硬化的的臨床表現;此外,肝硬化也是肝癌主要的危險因子,根據行政院衛生署公布民國99年國人主要十大死因,慢性肝病及肝硬化排名第八位(3.4%),另外,排名第一的惡性腫瘤(28.4%)中,肝癌佔了18.9%,如果將慢性肝病及肝硬化加上肝癌加總起來,這些肝臟相關疾病的排名將躍升到十大死因的第三位,超越腦血管疾病(7.0%),是國人不可輕忽的疾病。
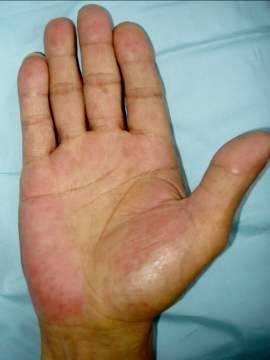
肝硬化病患的朱砂痣和肝掌
所謂”肝硬化”就是本來柔軟的肝,因為肝細胞發炎受損,逐漸纖維化,肝臟就越來越硬;其他的臨床表現包括腹部水腫、消化道出血、黃疸、四肢水腫、手掌紅腫及手部出現撲翅狀震顫。另外,抽血數據方面,肝指數(GOT或AST,GPT或ALT)過高,表示肝細胞正在受損,但是,當正常肝細胞已經所剩不多時,肝指數可能回到正常值,甚至低下;凝血功能異常,可能是因為肝臟無法合成足夠的蛋白質,包括凝血因子;黃疸指數異常,則是因為肝臟已經無法代謝血液中的膽色素;另外,肝臟本來血流豐富,但是長時間硬化,造成血液往脾臟和食道靜脈堆積,血小板通過脾臟時遭到破壞造成血小板低下以及食道靜脈曲張等情況都可能會出現。
肝硬化的病因主要可分成四大類:發炎如病毒性肝炎(包括B型及C型肝炎,佔62%)、自體免疫;毒素如酒精(佔18%)和某些自體免疫用藥;基因和先天異常造成的肝硬化;另外,不明原因的肝硬化也佔了14%。
診斷方面,肝穿刺切片檢查是確定診斷的標準方法,但是可能因沒有採到纖維化的部位,造成判讀上的誤差,再配合一些抽血的生物指標可以推測出纖維化的嚴重度。
肝硬化的病人較易有罹患肝癌,故已發生肝硬化的民眾應該每隔三到六個月個月做肝癌的篩檢,包括血中的甲型胎兒蛋白以及腹部超音波或是腹部電腦斷層,以求早期發現肝癌早期治療。
肝硬化常造成腹水的併發症,這是由於肝硬化造成肝門靜脈高壓,於是壓力回推到腹腔內的血管床,造成淨水壓上升,水分往腹腔跑,又因為肝臟無法合成足夠的蛋白質將水分留在血管中,於是形成腹水。主要的處理方式為限鹽及利尿,如果是第一次發生腹水,抽腹水出來化驗是必要的,目的是鑑別診斷腹水是肝門靜脈高壓造成的或是其他原因造成的,例如:腎源性或是腹腔癌症廣泛侵犯。若是經過利尿劑的治療,仍然反覆性的出現腹水,則要考慮治療性的腹膜穿刺或是接受經頸靜脈肝內門體靜脈分流手術。腹水控制不佳時容易出現自發性細菌性腹膜炎(每立方毫米出現大於250顆的白血球或是格蘭氏染色或細菌培養呈現陽性),此時需要住院接受抗生素治療。
肝硬化的併發症還有肝性腦病變,其原因是因為受損的肝細胞無法代謝短鏈脂肪酸、酚或腸道細菌產生的胺或硫醇等毒素,造成這些毒素循著側枝循環(如食道靜脈叢)進入腦部所引起的。由於剛開始表現的症狀可能不明顯,肝硬化病患的家屬要十分警覺,如果發現病人嗜睡或是精神亢奮,要趕緊就醫。藥物治療的目的是降低血中氨的濃度並抽取腹水以排除腹膜感染的可能性,同時要開始針對可逆的原因,包括便秘、感染、消化道出血、特定藥物、電解質不平衡或是服藥順從性不佳等做積極的治療;當然,這類的病人要盡量避免操作危險的機具,例如:開車。
有肝硬化但尚未出現嚴重併發症的民眾建議每年都做一次胃鏡的檢查,以期盡早發現初期靜脈曲張,但是已經出現肝性腦病變、肝癌、或是正在出血時,則建議每三個月檢查一次。當發現有中型或是大型的靜脈曲張,可以同時進行內視鏡靜脈曲張結紮術,若出現急性腸胃道出血時,應以穩定生命徵象為主要治療目標,最好是能夠進入加護病房觀察,並在24小時內做胃鏡及投予預防性抗生素。當保守治療都失敗時,要考慮盡早進行經頸靜脈肝內門體靜脈分流手術,可以降低因為靜脈曲張出血的死亡率。
為了預防肝硬化的發生,需要避免酒精濫用;另外,由於非酒精性脂肪肝在慢性肝病中漸漸扮演重要的角色,故健康的生活型態及處理高血脂症等以改善非酒精性脂肪肝也顯得十分重要。因B型和C型肝炎是肝硬化的高危險因子,故所有使用靜脈注射藥癮者、危險性行為、洗腎、紋身、曾經輸血以、母親本身為B型或C型肝炎患者及所有的懷孕婦女建議都要進行B型或C型肝炎的篩選。目前病毒性肝炎的疫苗只有A型及B型肝炎,C型肝炎到目前為止還未發展出適合臨床使用的疫苗;B型肝炎疫苗建議施打的對象包括所有小於19歲的青少年及兒童、健康照護人員、使用靜脈注射藥癮者、危險性行為以及罹患C型肝炎或是人類免疫不全病毒者。預防勝於治療,建議有需要的民眾諮詢您的家庭醫師或肝膽腸胃科醫師。
預防肝硬化的發生,需要避免酒精濫用
家醫科醫師 蔡易瑾
肝硬化是醫學史上流傳許久的疾病,早在西元前兩千六百年的埃及醫學文獻(EbersI Papyrus)就曾記載肝硬化的的臨床表現;此外,肝硬化也是肝癌主要的危險因子,根據行政院衛生署公布民國99年國人主要十大死因,慢性肝病及肝硬化排名第八位(3.4%),另外,排名第一的惡性腫瘤(28.4%)中,肝癌佔了18.9%,如果將慢性肝病及肝硬化加上肝癌加總起來,這些肝臟相關疾病的排名將躍升到十大死因的第三位,超越腦血管疾病(7.0%),是國人不可輕忽的疾病。

肝硬化病患的朱砂痣和肝掌
所謂”肝硬化”就是本來柔軟的肝,因為肝細胞發炎受損,逐漸纖維化,肝臟就越來越硬;其他的臨床表現包括腹部水腫、消化道出血、黃疸、四肢水腫、手掌紅腫及手部出現撲翅狀震顫。另外,抽血數據方面,肝指數(GOT或AST,GPT或ALT)過高,表示肝細胞正在受損,但是,當正常肝細胞已經所剩不多時,肝指數可能回到正常值,甚至低下;凝血功能異常,可能是因為肝臟無法合成足夠的蛋白質,包括凝血因子;黃疸指數異常,則是因為肝臟已經無法代謝血液中的膽色素;另外,肝臟本來血流豐富,但是長時間硬化,造成血液往脾臟和食道靜脈堆積,血小板通過脾臟時遭到破壞造成血小板低下以及食道靜脈曲張等情況都可能會出現。
肝硬化的病因主要可分成四大類:發炎如病毒性肝炎(包括B型及C型肝炎,佔62%)、自體免疫;毒素如酒精(佔18%)和某些自體免疫用藥;基因和先天異常造成的肝硬化;另外,不明原因的肝硬化也佔了14%。
診斷方面,肝穿刺切片檢查是確定診斷的標準方法,但是可能因沒有採到纖維化的部位,造成判讀上的誤差,再配合一些抽血的生物指標可以推測出纖維化的嚴重度。
肝硬化的病人較易有罹患肝癌,故已發生肝硬化的民眾應該每隔三到六個月個月做肝癌的篩檢,包括血中的甲型胎兒蛋白以及腹部超音波或是腹部電腦斷層,以求早期發現肝癌早期治療。
肝硬化常造成腹水的併發症,這是由於肝硬化造成肝門靜脈高壓,於是壓力回推到腹腔內的血管床,造成淨水壓上升,水分往腹腔跑,又因為肝臟無法合成足夠的蛋白質將水分留在血管中,於是形成腹水。主要的處理方式為限鹽及利尿,如果是第一次發生腹水,抽腹水出來化驗是必要的,目的是鑑別診斷腹水是肝門靜脈高壓造成的或是其他原因造成的,例如:腎源性或是腹腔癌症廣泛侵犯。若是經過利尿劑的治療,仍然反覆性的出現腹水,則要考慮治療性的腹膜穿刺或是接受經頸靜脈肝內門體靜脈分流手術。腹水控制不佳時容易出現自發性細菌性腹膜炎(每立方毫米出現大於250顆的白血球或是格蘭氏染色或細菌培養呈現陽性),此時需要住院接受抗生素治療。
肝硬化的併發症還有肝性腦病變,其原因是因為受損的肝細胞無法代謝短鏈脂肪酸、酚或腸道細菌產生的胺或硫醇等毒素,造成這些毒素循著側枝循環(如食道靜脈叢)進入腦部所引起的。由於剛開始表現的症狀可能不明顯,肝硬化病患的家屬要十分警覺,如果發現病人嗜睡或是精神亢奮,要趕緊就醫。藥物治療的目的是降低血中氨的濃度並抽取腹水以排除腹膜感染的可能性,同時要開始針對可逆的原因,包括便秘、感染、消化道出血、特定藥物、電解質不平衡或是服藥順從性不佳等做積極的治療;當然,這類的病人要盡量避免操作危險的機具,例如:開車。
有肝硬化但尚未出現嚴重併發症的民眾建議每年都做一次胃鏡的檢查,以期盡早發現初期靜脈曲張,但是已經出現肝性腦病變、肝癌、或是正在出血時,則建議每三個月檢查一次。當發現有中型或是大型的靜脈曲張,可以同時進行內視鏡靜脈曲張結紮術,若出現急性腸胃道出血時,應以穩定生命徵象為主要治療目標,最好是能夠進入加護病房觀察,並在24小時內做胃鏡及投予預防性抗生素。當保守治療都失敗時,要考慮盡早進行經頸靜脈肝內門體靜脈分流手術,可以降低因為靜脈曲張出血的死亡率。
為了預防肝硬化的發生,需要避免酒精濫用;另外,由於非酒精性脂肪肝在慢性肝病中漸漸扮演重要的角色,故健康的生活型態及處理高血脂症等以改善非酒精性脂肪肝也顯得十分重要。因B型和C型肝炎是肝硬化的高危險因子,故所有使用靜脈注射藥癮者、危險性行為、洗腎、紋身、曾經輸血以、母親本身為B型或C型肝炎患者及所有的懷孕婦女建議都要進行B型或C型肝炎的篩選。目前病毒性肝炎的疫苗只有A型及B型肝炎,C型肝炎到目前為止還未發展出適合臨床使用的疫苗;B型肝炎疫苗建議施打的對象包括所有小於19歲的青少年及兒童、健康照護人員、使用靜脈注射藥癮者、危險性行為以及罹患C型肝炎或是人類免疫不全病毒者。預防勝於治療,建議有需要的民眾諮詢您的家庭醫師或肝膽腸胃科醫師。
全站熱搜


 留言列表
留言列表
 人電強身功
人電強身功 