資料來源與版權所有:肝病防治學術基金會
脾臟也會長腫瘤?!
諮詢洪俊銘(臺大醫院內科部暨整合醫學科主治醫師)
撰稿黃倩茹
脾臟在身體內不僅是「沉默」的器官,因為不常發生病變,體積又小,可說是「存在感」很低的器官,不過,其實脾臟跟免疫力息息相關,而且有少數的人會長脾臟腫瘤!
40歲的張小姐,在一次例行性的健康檢查中,意外在腹部超音波檢查中發現脾臟有一個腫瘤,但她並沒有任何不舒服的症狀,與醫師討論後張小姐決定先採取追蹤的方式。經過幾次的超音波、電腦斷層追蹤,發現腫瘤沒有變化,脾臟的大小也穩定,但腫瘤的性質一直難以確定,與醫師討論後,張小姐決定接受切片檢查,診斷是少見的裏細胞血管瘤(littoral cell angioma),轉診到外科接受進一步治療。
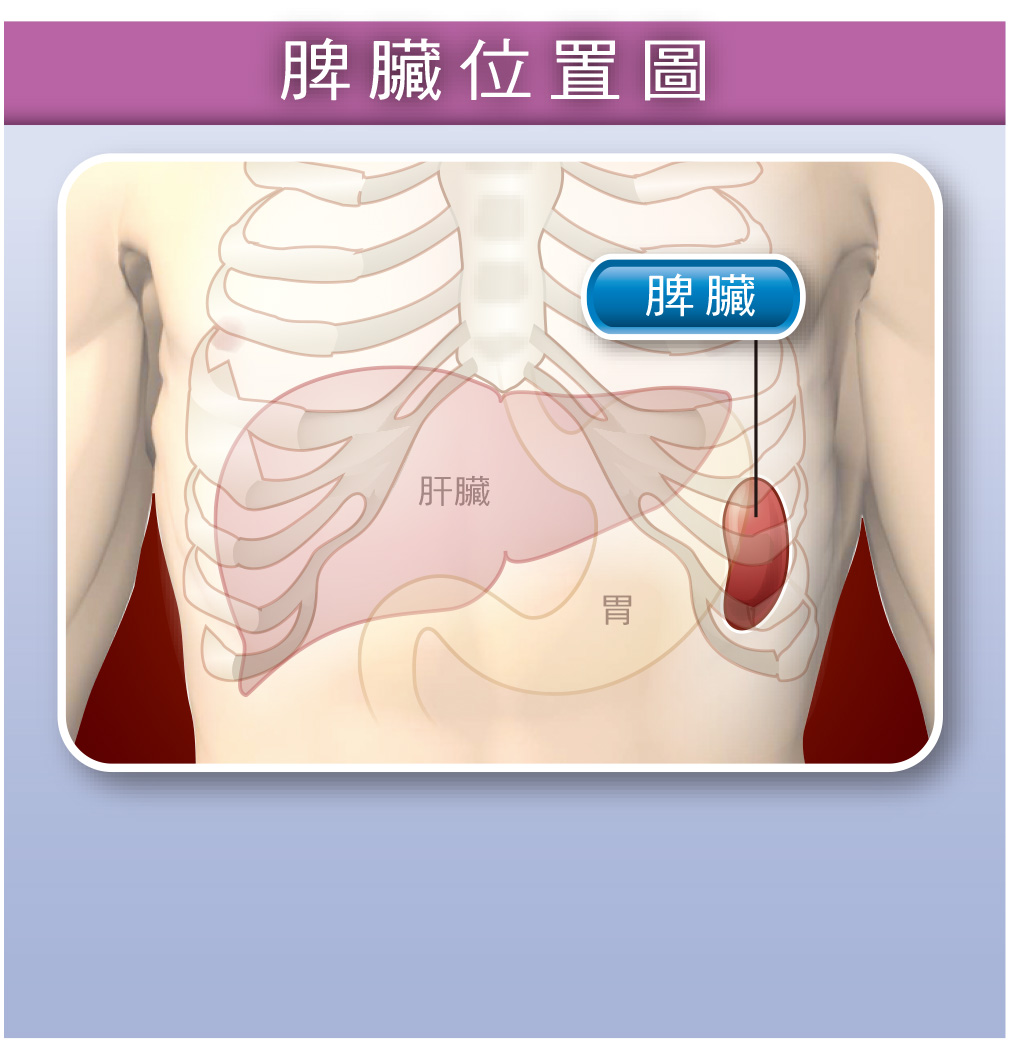
脾臟位於人體腹腔的左上方,大約和右上腹的肝臟呈現左右相對位置。脾臟的大小約一個手掌大,重量約80300公克。由於脾臟位在肋骨下緣內側,正常狀況下,是不容易摸到脾臟。此外,脾臟和肝臟一樣,較少神經分佈,所以也不太有痛覺。
脾臟是重要的淋巴免疫器官
雖然脾臟位處腹腔左側,與胃、胰臟等消化器官相鄰,主要功能卻不是消化,而是人體重要的淋巴免疫器官。
在胎兒時期,脾臟主要負責造血功能。成年後,脾臟主要負責清除體內老化紅血球,同時是血小板和顆粒性白血球的儲存庫。此外,脾臟也是人體很重要的淋巴器官,可以過濾病原菌和血液中的抗原,並製造抗體及刺激細胞性免疫,也肩負淋巴球增生的重責大任。也就是說,脾臟和人體的免疫力、抵抗力息息相關。
脾臟腫瘤症狀不明顯 若合併脾臟腫大較易發現
脾臟腫瘤一般並沒有症狀,或症狀不明顯、缺乏專一性,要自己警覺是有困難的,通常是透過檢查才會發現。有一部分的病人就是在接受腹部超音波或腎臟超音波檢查時,醫師意外看到脾臟有異狀,而進一步診斷出來。
脾臟長腫瘤如果又合併脾臟腫大,醫師在理學檢查時就可能摸得到,若再加上腹部超音波檢查就能確認;但是如果脾臟腫瘤沒有合併脾臟腫大,理學檢查時無法察覺,而要透過影像學工具,例如腹部超音波、磁振造影或電腦斷層等,才能發現。
脾臟腫瘤合併脾臟腫大的病人,可能會有左邊腹部腹脹、腹痛的現象,有些人會因為脾臟腫大壓迫腸道,產生排便不順或便秘的情形。不過,如果沒有合併脾腫大,這些症狀就不明顯。
此外,脾臟與血液代謝有關。因此如果脾臟有病灶,可能會伴隨貧血、血小板低下,或是在白血球中與免疫力有關的「顆粒球」也會低下,病人可能會發燒。
脾臟血流豐富 切片有內出血風險
當發現脾臟有腫瘤時,除了進一步安排影像學檢查了解其性質,必要時得透過切片檢查,取一些組織送病理化驗。不過,脾臟是血流極為豐富的器官,切片容易造成內出血,所以臨床上並不是很常這麼做;因此通常會先安排追蹤,持續觀察大小變化。而當腫瘤大小或性狀有改變時,就可能得進行切片檢查。
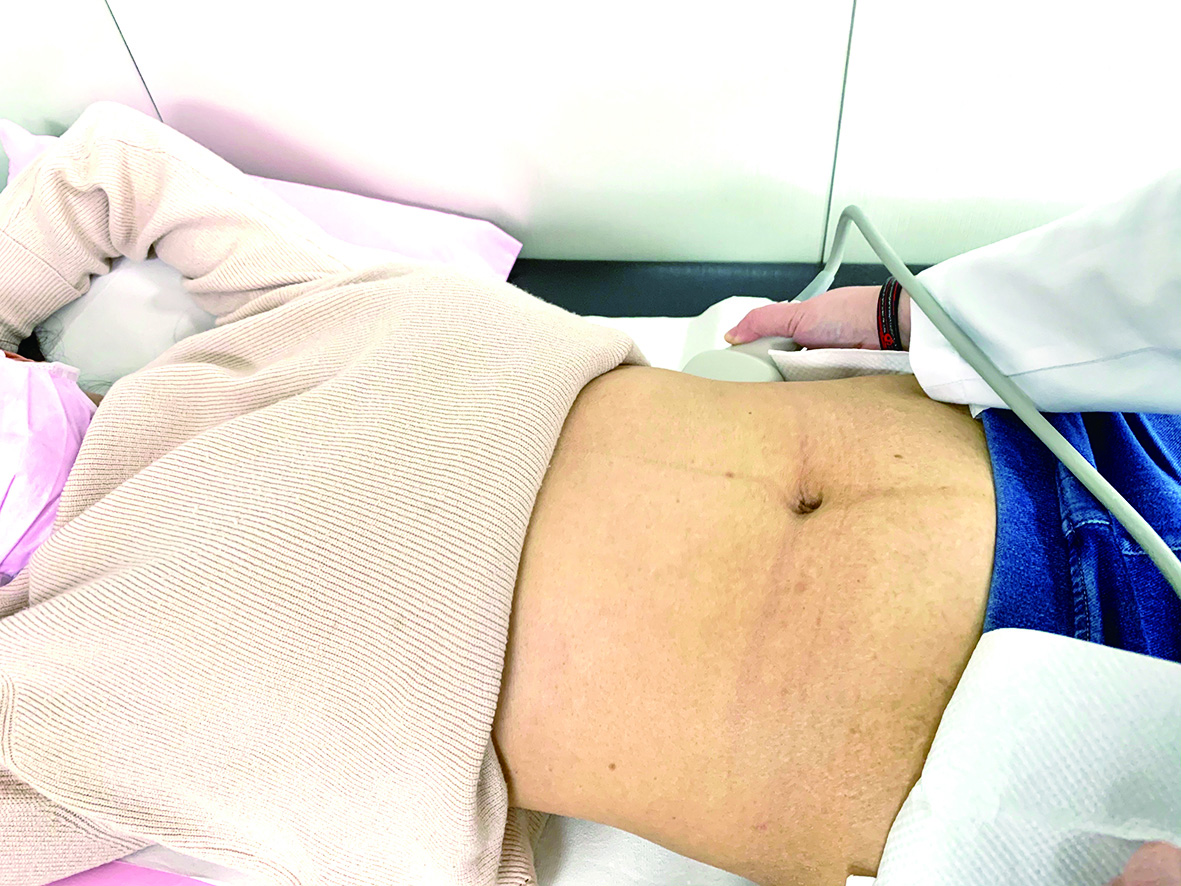
脾臟腫瘤一般來說沒有症狀,通常是透過腹部超音波檢查意外發現。
脾臟腫瘤可分淋巴性與非淋巴性
脾臟腫瘤可分為淋巴性與非淋巴性兩大類。淋巴性脾臟腫瘤有何杰金氏淋巴瘤(Hodgkins disease,HD)與非何杰金氏淋巴瘤(Non Hodgkins lymphoma, NHL)。另外還有Histiocytic lymphoma(組織細胞性淋巴瘤)、Plasmacytoma(與漿細胞有關的腫瘤)等,這部分通常由血液科醫師負責診療。
非淋巴性的脾臟腫瘤則有良性血管瘤、惡性血管瘤、littoral cell angiomas(裏細胞血管瘤,簡稱LCA)、Lymphangiomas(淋巴管瘤)、Hemangioendotheliomas(血管內皮瘤)、Fibrosarcoma(纖維肉瘤)、Neurinoma(與神經有關的腫瘤)、脂肪瘤、Hamartoma(錯構瘤)等等。非淋巴性脾臟腫瘤雖然比較多種類,但都極為少見。這部份通常會由腫瘤科或外科醫師接手後續治療。
另外有些全身系統性疾病也會以脾臟腫瘤表現,例如Granulomatous disease(肉芽腫病)與Sarcoidosis(類肉瘤病)。這一類疾病須藉助電腦斷層或磁振造影幫助診斷。
此外,除了原發的腫瘤,也會有從其他器官轉移來的腫瘤,大部分是黑色素細胞瘤(皮膚癌的一種)或乳癌、肺癌的轉移。臨床上在處理其他器官轉移到脾臟的腫瘤,還是以治療原發部位的腫瘤為原則。
脾臟腫瘤若變大會建議切除
脾臟腫瘤的治療方式,首先要區分是良性或惡性。
良性腫瘤,最常見的是血管瘤,要依腫瘤大小、生長的速度,決定局部切除或全部摘除。脾臟的血流非常豐富,因此如果脾臟血管瘤比較大,或有持續變大的趨勢、生長速度快,有可能會造成脾臟破裂,導致腹腔內出血,這種情形就會建議採取預防性開刀摘除脾臟。
如果是惡性腫瘤,例如血管肉瘤(Angiosarcoma),就要在切除脾臟之後,搭配化療或放射線治療。
切除脾臟前要打疫苗預防感染
切除脾臟後的影響主要是免疫力會降低,會比較容易受到「莢膜」類細菌的感染,例如肺炎雙球菌、b型嗜血性桿菌,因此一般會建議病人在手術前一到兩週接種肺炎雙球菌和b型嗜血性桿菌的疫苗,先產生保護力後再進行脾臟摘除手術,手術之後終身都要定期接種疫苗,避免感染。
脾臟腫大常因肝硬化引起
相較於脾臟腫瘤,脾臟腫大在臨床上比較常見,通常也是在做腹部超音波時發現,而在台灣比較常見的原因就是肝硬化導致,醫師甚至可以從病人脾臟腫大的程度,來判斷肝硬化已經持續多久以及嚴重性。
這是因為肝硬化比較嚴重時,會造成門靜脈高壓,而脾臟的血液循環通常先經過肝臟,再進入下腔靜脈後回流心臟;若肝臟發生病變,特別是肝硬化的病人,因門靜脈壓力上升,血液回流受阻,造成血液鬱積,導致脾腫大。
另外值得注意的是,肝硬化合併脾腫大的病人,體內的血小板數量會比較低,因此若病人要開刀或執行侵入性檢查或治療,一定注意血小板的數量,必要時需輸血補充,以免血流不止。
要解決肝硬化合併脾腫大的問題,仍必須從治療肝硬化著手,才有機會一併改善脾腫大。
脾臟也會長腫瘤?!
諮詢洪俊銘(臺大醫院內科部暨整合醫學科主治醫師)
撰稿黃倩茹
脾臟在身體內不僅是「沉默」的器官,因為不常發生病變,體積又小,可說是「存在感」很低的器官,不過,其實脾臟跟免疫力息息相關,而且有少數的人會長脾臟腫瘤!

40歲的張小姐,在一次例行性的健康檢查中,意外在腹部超音波檢查中發現脾臟有一個腫瘤,但她並沒有任何不舒服的症狀,與醫師討論後張小姐決定先採取追蹤的方式。經過幾次的超音波、電腦斷層追蹤,發現腫瘤沒有變化,脾臟的大小也穩定,但腫瘤的性質一直難以確定,與醫師討論後,張小姐決定接受切片檢查,診斷是少見的裏細胞血管瘤(littoral cell angioma),轉診到外科接受進一步治療。
脾臟位於人體腹腔的左上方,大約和右上腹的肝臟呈現左右相對位置。脾臟的大小約一個手掌大,重量約80300公克。由於脾臟位在肋骨下緣內側,正常狀況下,是不容易摸到脾臟。此外,脾臟和肝臟一樣,較少神經分佈,所以也不太有痛覺。
脾臟是重要的淋巴免疫器官
雖然脾臟位處腹腔左側,與胃、胰臟等消化器官相鄰,主要功能卻不是消化,而是人體重要的淋巴免疫器官。
在胎兒時期,脾臟主要負責造血功能。成年後,脾臟主要負責清除體內老化紅血球,同時是血小板和顆粒性白血球的儲存庫。此外,脾臟也是人體很重要的淋巴器官,可以過濾病原菌和血液中的抗原,並製造抗體及刺激細胞性免疫,也肩負淋巴球增生的重責大任。也就是說,脾臟和人體的免疫力、抵抗力息息相關。
脾臟腫瘤症狀不明顯 若合併脾臟腫大較易發現
脾臟腫瘤一般並沒有症狀,或症狀不明顯、缺乏專一性,要自己警覺是有困難的,通常是透過檢查才會發現。有一部分的病人就是在接受腹部超音波或腎臟超音波檢查時,醫師意外看到脾臟有異狀,而進一步診斷出來。
脾臟長腫瘤如果又合併脾臟腫大,醫師在理學檢查時就可能摸得到,若再加上腹部超音波檢查就能確認;但是如果脾臟腫瘤沒有合併脾臟腫大,理學檢查時無法察覺,而要透過影像學工具,例如腹部超音波、磁振造影或電腦斷層等,才能發現。
脾臟腫瘤合併脾臟腫大的病人,可能會有左邊腹部腹脹、腹痛的現象,有些人會因為脾臟腫大壓迫腸道,產生排便不順或便秘的情形。不過,如果沒有合併脾腫大,這些症狀就不明顯。
此外,脾臟與血液代謝有關。因此如果脾臟有病灶,可能會伴隨貧血、血小板低下,或是在白血球中與免疫力有關的「顆粒球」也會低下,病人可能會發燒。
脾臟血流豐富 切片有內出血風險
當發現脾臟有腫瘤時,除了進一步安排影像學檢查了解其性質,必要時得透過切片檢查,取一些組織送病理化驗。不過,脾臟是血流極為豐富的器官,切片容易造成內出血,所以臨床上並不是很常這麼做;因此通常會先安排追蹤,持續觀察大小變化。而當腫瘤大小或性狀有改變時,就可能得進行切片檢查。

脾臟腫瘤一般來說沒有症狀,通常是透過腹部超音波檢查意外發現。
脾臟腫瘤可分淋巴性與非淋巴性
脾臟腫瘤可分為淋巴性與非淋巴性兩大類。淋巴性脾臟腫瘤有何杰金氏淋巴瘤(Hodgkins disease,HD)與非何杰金氏淋巴瘤(Non Hodgkins lymphoma, NHL)。另外還有Histiocytic lymphoma(組織細胞性淋巴瘤)、Plasmacytoma(與漿細胞有關的腫瘤)等,這部分通常由血液科醫師負責診療。
非淋巴性的脾臟腫瘤則有良性血管瘤、惡性血管瘤、littoral cell angiomas(裏細胞血管瘤,簡稱LCA)、Lymphangiomas(淋巴管瘤)、Hemangioendotheliomas(血管內皮瘤)、Fibrosarcoma(纖維肉瘤)、Neurinoma(與神經有關的腫瘤)、脂肪瘤、Hamartoma(錯構瘤)等等。非淋巴性脾臟腫瘤雖然比較多種類,但都極為少見。這部份通常會由腫瘤科或外科醫師接手後續治療。
另外有些全身系統性疾病也會以脾臟腫瘤表現,例如Granulomatous disease(肉芽腫病)與Sarcoidosis(類肉瘤病)。這一類疾病須藉助電腦斷層或磁振造影幫助診斷。
此外,除了原發的腫瘤,也會有從其他器官轉移來的腫瘤,大部分是黑色素細胞瘤(皮膚癌的一種)或乳癌、肺癌的轉移。臨床上在處理其他器官轉移到脾臟的腫瘤,還是以治療原發部位的腫瘤為原則。
脾臟腫瘤若變大會建議切除
脾臟腫瘤的治療方式,首先要區分是良性或惡性。
良性腫瘤,最常見的是血管瘤,要依腫瘤大小、生長的速度,決定局部切除或全部摘除。脾臟的血流非常豐富,因此如果脾臟血管瘤比較大,或有持續變大的趨勢、生長速度快,有可能會造成脾臟破裂,導致腹腔內出血,這種情形就會建議採取預防性開刀摘除脾臟。
如果是惡性腫瘤,例如血管肉瘤(Angiosarcoma),就要在切除脾臟之後,搭配化療或放射線治療。
切除脾臟前要打疫苗預防感染
切除脾臟後的影響主要是免疫力會降低,會比較容易受到「莢膜」類細菌的感染,例如肺炎雙球菌、b型嗜血性桿菌,因此一般會建議病人在手術前一到兩週接種肺炎雙球菌和b型嗜血性桿菌的疫苗,先產生保護力後再進行脾臟摘除手術,手術之後終身都要定期接種疫苗,避免感染。
脾臟腫大常因肝硬化引起
相較於脾臟腫瘤,脾臟腫大在臨床上比較常見,通常也是在做腹部超音波時發現,而在台灣比較常見的原因就是肝硬化導致,醫師甚至可以從病人脾臟腫大的程度,來判斷肝硬化已經持續多久以及嚴重性。
這是因為肝硬化比較嚴重時,會造成門靜脈高壓,而脾臟的血液循環通常先經過肝臟,再進入下腔靜脈後回流心臟;若肝臟發生病變,特別是肝硬化的病人,因門靜脈壓力上升,血液回流受阻,造成血液鬱積,導致脾腫大。
另外值得注意的是,肝硬化合併脾腫大的病人,體內的血小板數量會比較低,因此若病人要開刀或執行侵入性檢查或治療,一定注意血小板的數量,必要時需輸血補充,以免血流不止。
要解決肝硬化合併脾腫大的問題,仍必須從治療肝硬化著手,才有機會一併改善脾腫大。
文章標籤
全站熱搜
