vector 發表在
痞客邦
留言(0)
人氣()
vector 發表在
痞客邦
留言(0)
人氣()
vector 發表在
痞客邦
留言(0)
人氣()
vector 發表在
痞客邦
留言(0)
人氣()
vector 發表在
痞客邦
留言(0)
人氣()
資料來源與版權所有:肝病防治學術基金會貧血,也是消化道疾病的徵兆!諮詢╱洪俊銘(臺大醫院內科部主治醫師、臺大醫學院內科兼任講師)
撰稿╱黃倩茹造成貧血的原因很多,但如果合併有吐血、解黑便或血便的症狀,或是糞便潛血檢查陽性,需進一步檢查消化道。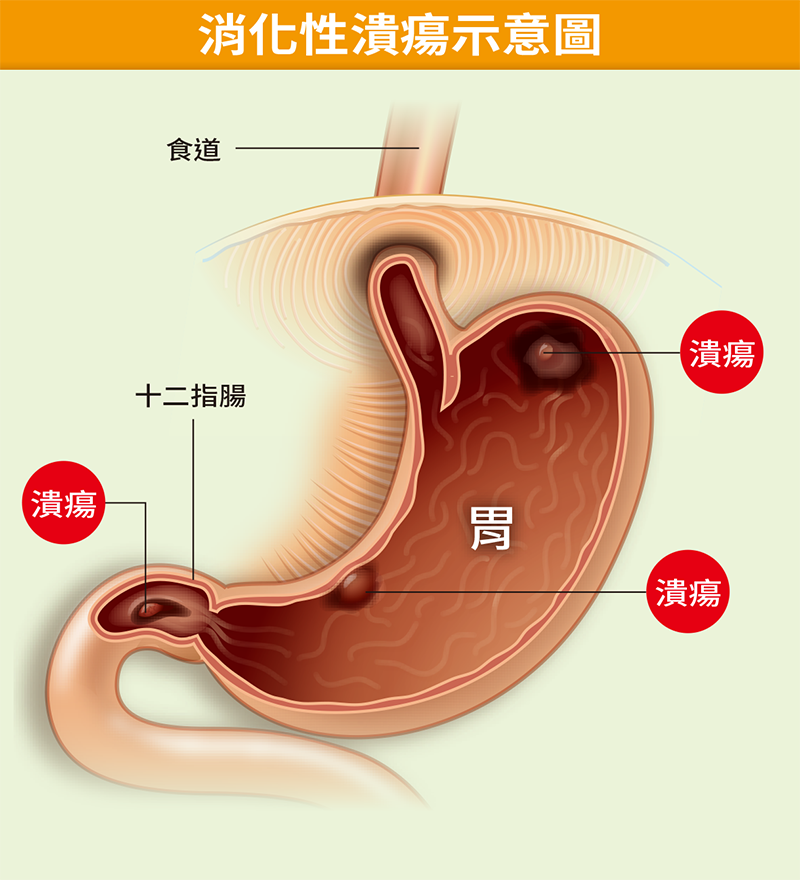 楊阿姨在例行性健康檢查中意外發現貧血,血色素只有8.0g/dL,但她並沒有明顯不適。不過除了貧血之外,她的糞便潛血檢查為陽性,因此醫師懷疑楊阿姨的消化道有出血情形,安排大腸鏡檢查,結果在阿姨的升結腸處發現一顆2公分大的腫瘤,切片結果為腺癌,隨之啟動一系列的檢查與手術。幸運的是發現得早,為第一期大腸癌。在腫瘤切除之後,阿姨的血色素也逐漸回升至12.5g/dL,並定期在肝膽腸胃科門診追蹤。貧血為血色素低於標準值貧血指的是血液中的紅血球(Red blood cell, RBC)、血色素(Hemoglobin, Hb)或平均血球容積(mean corpuscular volume, MCV)降低至參考值以下,最常見的是以血色素為標準;一般成年男性的血色素若低於13.0g/dL、成年女性若低於12.0g/dL,稱之為貧血。通常貧血會有胸悶、氣喘、精神不濟等症狀,但不是每個人在血色素低於標準值時,都會有不舒服的感覺。
楊阿姨在例行性健康檢查中意外發現貧血,血色素只有8.0g/dL,但她並沒有明顯不適。不過除了貧血之外,她的糞便潛血檢查為陽性,因此醫師懷疑楊阿姨的消化道有出血情形,安排大腸鏡檢查,結果在阿姨的升結腸處發現一顆2公分大的腫瘤,切片結果為腺癌,隨之啟動一系列的檢查與手術。幸運的是發現得早,為第一期大腸癌。在腫瘤切除之後,阿姨的血色素也逐漸回升至12.5g/dL,並定期在肝膽腸胃科門診追蹤。貧血為血色素低於標準值貧血指的是血液中的紅血球(Red blood cell, RBC)、血色素(Hemoglobin, Hb)或平均血球容積(mean corpuscular volume, MCV)降低至參考值以下,最常見的是以血色素為標準;一般成年男性的血色素若低於13.0g/dL、成年女性若低於12.0g/dL,稱之為貧血。通常貧血會有胸悶、氣喘、精神不濟等症狀,但不是每個人在血色素低於標準值時,都會有不舒服的感覺。
有些人可能因某些疾病長期貧血,例如地中海型貧血的患者,從小到大的血色素都低於標準值,身體已經適應,不見得會特別感到不舒服。還有些人是因血色素慢性下降,例如洗腎患者如果沒有適時補充紅血球生成素,過了一段時間,血紅素會慢慢往下掉,因下降速度慢,也比較「無感」。不過,若患者是因為急性變化,例如腸胃道出血、痔瘡出血等,血色素突然掉得比平常更低,此時就會因為貧血而感到不適。檢驗血球大小 有助辨別貧血原因發現貧血時,平均血球容積有助於辨別貧血的原因。血球的正常大小是80∼100fl,若血球小於80fl稱為「小球性貧血」,若血球大於100fl稱為「大球性貧血」,若血球在80∼100 fl間,稱為「正球性貧血」。
常見小球性貧血的原因是缺鐵性貧血和地中海型貧血。若病人的血色素低於標準值且血球偏小,會先檢測「血清鐵蛋白」(serum ferritin)、血清鐵(Fe)和總鐵結合能(total iron binding capacity, TIBC)等,判斷是否為缺鐵性貧血。若血清鐵蛋白正常,再進行血色素電泳分析(Hb electrophoresis)或基因檢測,確認是否為地中海型貧血。如果是大球性貧血,病人可能是缺乏維生素B12或葉酸,屬於血液製造原料不足的問題;如果是正球性貧血,有可能是出血、骨髓功能低下或慢性發炎等等。
不過,如果要探查是哪裡出血,消化道往往會是先著手的部分。消化道出血原因多元,需仔細探查從食道到肛門,消化道的每一個部分都有可能出血,原因包含:食道、胃、十二指腸的潰瘍,或因吞入魚刺等異物造成食道或胃出血。有些人則是因為肝硬化合併食道或胃的靜脈瘤,一旦靜脈瘤破裂就可能出血。
腎功能不佳的病人,也容易發生消化道的血管異常增生,這些不正常的血管增生,通常都很表淺,容易因吞食食物磨破增生血管引起出血。
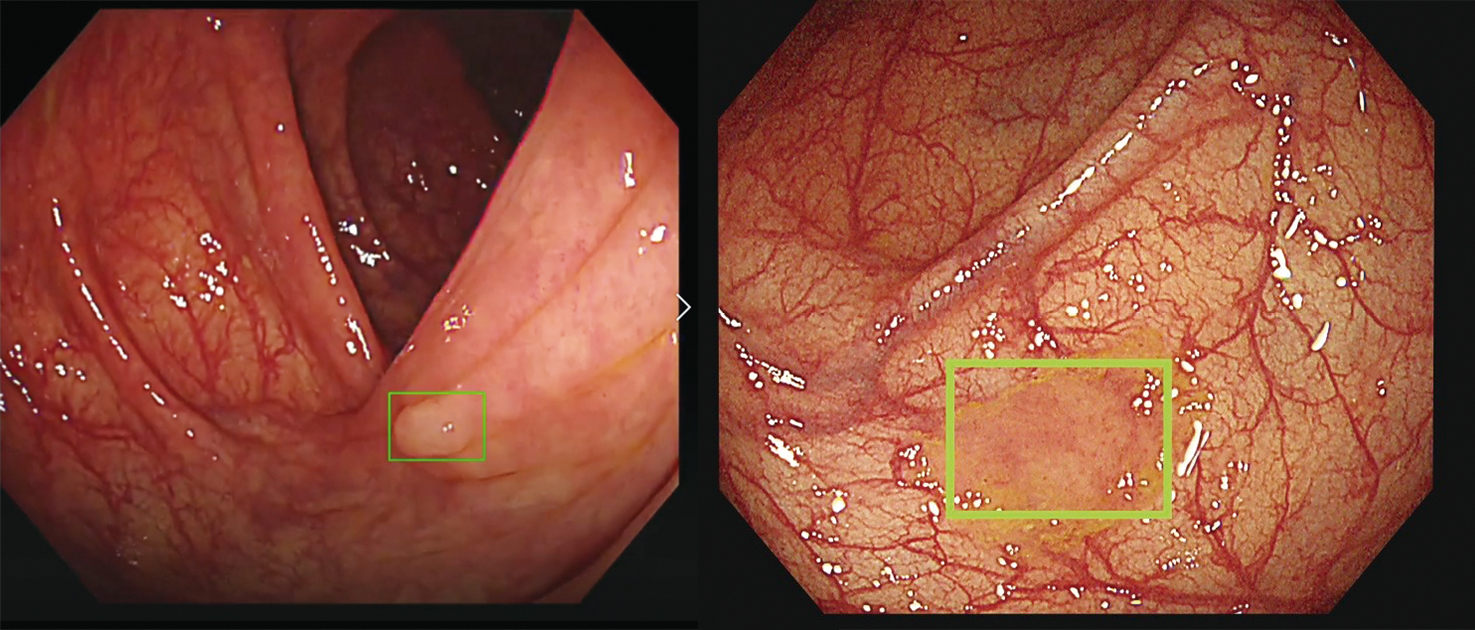
此外,若有食道癌、胃癌、十二指腸癌、大腸癌等,因腫瘤細胞血管豐富,出血的機率也很高。另外也要考慮是否有胃腸道基質瘤(Gastrointestinal stromal tumor, GIST),部分胃腸道基質瘤病人因為黏膜表面形成潰瘍,可能導致出血,可以安排內視鏡評估或是安排手術切除。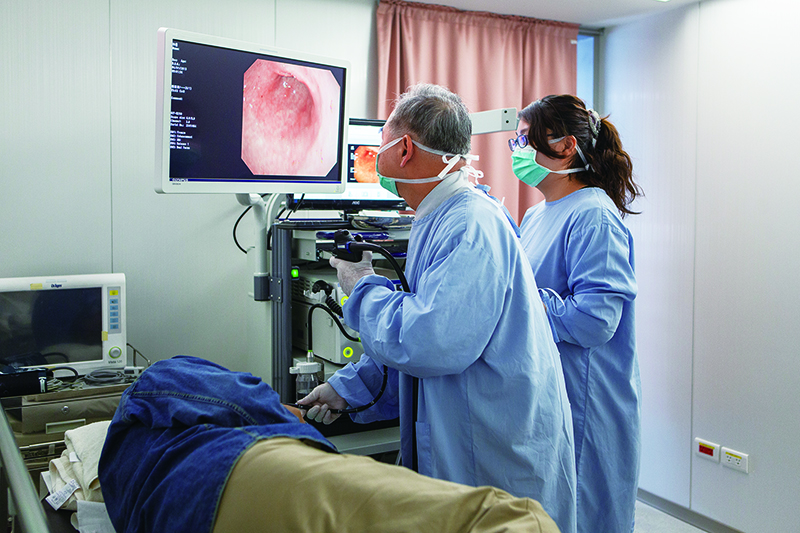
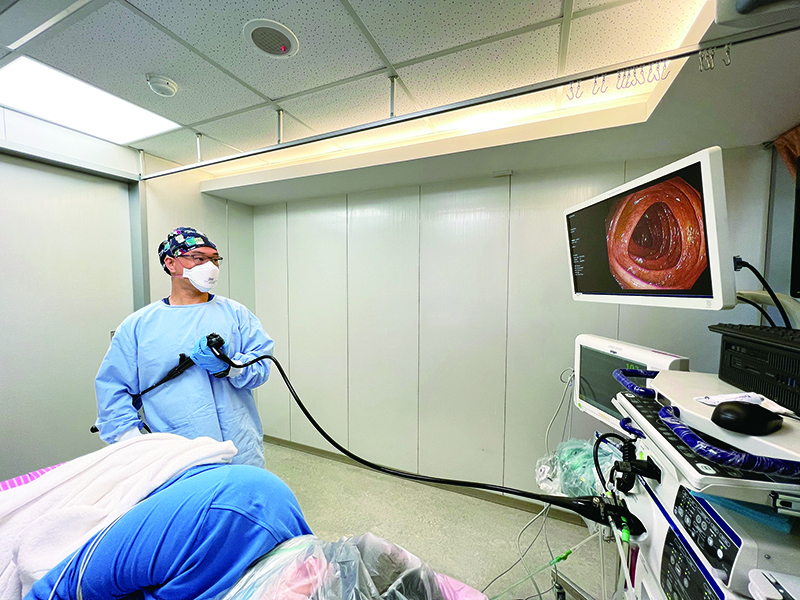
圖說:懷疑貧血是消化道出血所致,內視鏡檢查可以協助診斷與治療。吐血、解黑便或血便
消化道出血的典型症狀若病人有吐血或是解黑便、血便,就要安排內視鏡或相關檢查以查明出血的原因。當上消化道(包含食道、胃、十二指腸)因潰瘍、腫瘤等原因出血時,流出的血液經過體內消化道的作用,隨糞便排出,就會產生又黑又黏、像瀝青一樣的「黑便」;如果是靠近肛門端的器官出血,例如大腸、直腸、痔瘡等,就會解出紅通通的「血便」,因此當有解黑便或血便的情形時,一定要趕快就醫,釐清消化道出血原因,對症下藥。
若是放置鼻胃管的病人,每當要透過鼻胃管餵牛奶前,都會反抽,以確認胃裡面有沒有尚未消化的牛奶;如果反抽液中有咖啡樣的物質,代表上消化道可能出血。
不過有些人雖檢查出貧血,但沒有明顯的血便或黑便,此時就要靠醫師詢問病史、理學檢查、糞便潛血檢查等來推敲病因。糞便潛血檢查可以檢驗出肉眼看不見的血液成分,當檢查呈現陽性時,即代表消化道中有某個地方正在出血,必須詳查。內視鏡是診斷兼治療的利器要找到消化道出血的位置和原因,得安排內視鏡檢查,包括胃鏡、大腸鏡或小腸鏡等。當內視鏡檢查發現疑似病灶時,可直接進行切片送病理檢查,了解是良性或惡性。醫師也可以在內視鏡的輔助下,打止血針、夾止血鉗,或做電燒,止住消化道的出血。內視鏡可說是肝膽腸胃科醫師診斷兼治療的利器。
不過有些情況病人無法做內視鏡,例如需要戴氧氣面罩的病人就無法做胃鏡,或是有些人做了內視鏡,卻因腸胃激烈蠕動、腸道皺褶等因素,看不到明顯的病灶,此時就可以考慮進行「血管攝影」。病人需注射顯影劑,在放射科醫師的協助下,透過電腦斷層攝影,將消化道的血管整個顯影出來,找到出血處,針對出血部位進行「血管栓塞」,將有「漏洞」的血管塞住止血。但是對顯影劑過敏或是腎功能不佳者,就不適合做血管攝影了。此時還可以考慮在核子醫學科的協助下,進行紅血球掃描(RBC Scan),進行腹部造影,尋找出血點;最後可在外科醫師的協助下,以開腹手術探查尋找出血點。找到出血點 止血是第一要務當病人有腸胃道出血時,首先要空腹、禁食、給予靜脈營養支持,並進行相關因子的矯正。例如血小板太低、凝血功能有障礙的病人要先輸血,才能在安全的情況下進行內視鏡檢查。
除了透過內視鏡檢查診斷,直接針對出血處進行止血外,同時根據腸胃道出血的原因給予幫助止血的藥物。例如因胃潰瘍出血,要使用質子幫浦阻斷劑PPI;如果是因肝硬化導致食道靜脈瘤吐血,要給予幫助血管收縮的藥物;若是腫瘤或發炎性腸道疾病,則需針對病因進行相關治療。
vector 發表在
痞客邦
留言(0)
人氣()
vector 發表在
痞客邦
留言(0)
人氣()
資料來源與版權所有:肝病防治學術基金會黃疸很嚴重嗎?該如何處理?諮詢╱郭雨庭(臺大醫院綜合診療部主治醫師)
撰稿╱陳麗婷黃疸是身體發出的警訊,因此,要改善黃疸症狀,必須先揪出引發病因,當疾病獲得妥善治療後,黃疸也能消退。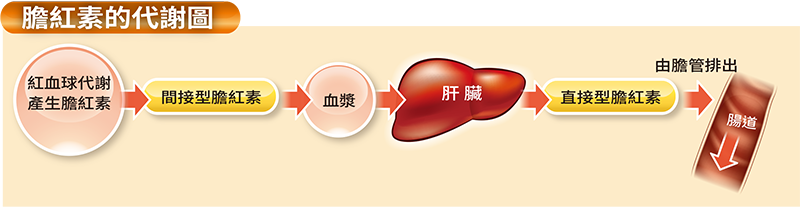 陳先生最近感覺食慾較差,平常可以吃完一客牛排,卻變得只能吃幾口,而且還會噁心想吐,愈來愈疲倦。他擔心再這樣下去影響工作,於是去診所就醫,醫師一看他臉色黃黃的,懷疑有黃疸,果然抽血結果顯示膽紅素和肝發炎指數都很高,趕緊幫他轉到醫院急診,醫師告知差一點就是猛爆性肝炎了!黃疸是一種症狀,代表身體可能出了某些問題而引發。之所以會有黃疸,是因為血液裡面積存的膽紅素過多,導致眼睛鞏膜(眼白)或皮膚會呈現黃色,尿液也可能會呈現茶褐色。皮膚變黃就是黃疸?不過,光是皮膚看起來黃黃的,不一定就是黃疸,例如有些人喜歡吃胡蘿蔔,如果某段時間攝取的量較多,胡蘿蔔色素沈積在皮膚上,可能出現暫時性的皮膚變黃,尤其是手掌或腳底的皮膚更明顯。如果是食物引起的皮膚變黃,眼白不會跟著變黃,可作為區別黃疸的重要指標。
陳先生最近感覺食慾較差,平常可以吃完一客牛排,卻變得只能吃幾口,而且還會噁心想吐,愈來愈疲倦。他擔心再這樣下去影響工作,於是去診所就醫,醫師一看他臉色黃黃的,懷疑有黃疸,果然抽血結果顯示膽紅素和肝發炎指數都很高,趕緊幫他轉到醫院急診,醫師告知差一點就是猛爆性肝炎了!黃疸是一種症狀,代表身體可能出了某些問題而引發。之所以會有黃疸,是因為血液裡面積存的膽紅素過多,導致眼睛鞏膜(眼白)或皮膚會呈現黃色,尿液也可能會呈現茶褐色。皮膚變黃就是黃疸?不過,光是皮膚看起來黃黃的,不一定就是黃疸,例如有些人喜歡吃胡蘿蔔,如果某段時間攝取的量較多,胡蘿蔔色素沈積在皮膚上,可能出現暫時性的皮膚變黃,尤其是手掌或腳底的皮膚更明顯。如果是食物引起的皮膚變黃,眼白不會跟著變黃,可作為區別黃疸的重要指標。
皮膚偏黃除了可能與食物有關,因為東方人皮膚原本就偏黃,再加上日曬或熬夜,更容易呈現深褐色,因此,皮膚偏黃並非黃疸的較佳辨別方法。
黃疸通常一開始會先出現尿液呈現茶褐色,接著是眼白(鞏膜)呈現黃色、黃褐色,而當皮膚明顯變黃時,代表黃疸指數已相當高。所以當發現尿液或眼白變黃時,千萬不能忽略此警訊,應趕緊就醫檢查。各項檢查揪出黃疸病因提到黃疸,一般人會先想到是不是罹患了肝病,確實有可能,不過,引發黃疸的原因還有很多,臨床上除了抽血檢測總膽紅素外,也會輔以其他指標、各項影像學檢查、身體理學檢查以及詳細詢問症狀及病史,一一排除病因。
膽紅素是血液中紅血球代謝後的產物,在還沒有進入肝臟前為「間接型膽紅素」,或稱為「未結合型膽紅素」,這些膽紅素會隨血流進入肝臟,經過肝臟代謝作用後,變成了「直接型膽紅素」或稱「結合型膽紅素」,接著排入膽道,最後經由總膽管排入腸道,隨糞便排泄出去。如果這段過程中出問題,膽紅素無法順利排出體外,便會在體內引發黃疸。
因此,如果要探究引起黃疸的原因,就必須了解是直接型膽紅素高或間接型膽紅素過高所引起。
臨床上,醫師通常會先安排抽血,檢驗病人血液中的總膽紅素是否偏高,再進一步分析黃疸是屬於直接型或間接型膽紅素偏高。一般來說,總膽紅素的正常值應小於1.2mg/dl,如果加驗直接型膽紅素,正常值應小於0.4mg/dl,間接型膽紅素則應介於0.2mg/dl到0.8mg/dl。如果數值異常,可能原因如下:一、間接型膽紅素較高:主因是膽紅素製造太多了,為何會製造太多?大多因為感染或某些藥物引起溶血,或溶血性疾病等,最常見的是溶血性貧血,因患者的紅血球遭破壞,間接型膽紅素大量排入血液中,雖然患者的肝功能正常,但因為量太大,無法迅速將膽紅素排除,因而引發黃疸。
此外,間接型膽紅素在形成直接型膽紅素的過程中,需要靠一些酵素的幫忙,若身體缺乏某些酵素,也有可能導致間接型膽紅素過高,而酵素的缺乏多半與先天性疾病有關,這些情況通常在病人年輕時就已發生。二、直接型膽紅素較高:直接型膽紅素過高的原因,最常見的是因為嚴重肝炎使得肝細胞受損,當肝細胞受損時,膽紅素無法順利排出,會逆流進入血液中,膽紅素便會升高。
此外,若膽道因結石或腫瘤引起膽道阻塞,膽紅素排泄也會受影響,均會造成黃疸。
在病史詢問方面,則是先了解病人是否有服用哪些藥物,是否有B、C型肝炎或飲酒過量、發燒、體重減輕、食慾不佳等問題。尤其黃疸與肝臟疾病息息相關,如果本身為B、C型肝炎患者,要確認是否為肝炎引發的黃疸,可抽血檢驗肝發炎指數AST(GOT)、ALT(GPT)是否偏高,必要時也檢驗血小板等數值,以釐清是否為嚴重肝炎或肝硬化所引起的黃疸。
此外,總膽管結石卡住膽汁流往腸胃道的路徑時,也會合併有黃疸、發燒或腹痛等症狀。
若合併有體重減輕或發燒,也有可能是胰臟癌、膽管癌及肝癌等腫瘤引起的阻塞性黃疸,可透過腹部超音波檢查,了解膽道系統是否擴張,若已有擴張現象,便需進一步做電腦斷層或磁振造影檢查。此外,抽血檢驗鹼性磷酸酶(ALP)及丙麩氨轉酸酶(γ-GT)等膽道指數,也可做為診斷評估工具。
此外,因為黃疸發生的原因不同,也會合併不同的症狀出現,例如病毒性肝炎會合併全身倦怠、噁心、食慾不振,然後才出現黃疸;膽道結石則可能合併感染、發燒、右上腹疼痛;膽管癌或胰臟癌等癌症,則會出現黃疸且合併明顯的體重減輕,不過,通常病人不會有急性劇烈的腹痛。不論引發黃疸的原因為何,一旦出現這些症狀,都不能輕忽,應立即就醫。
多數的黃疸均能找出原因,若常見引發黃疸的原因均已一一排除,則需進一步評估是否為罕見的代謝性疾病所引發。此外,若還是找不到原因,必要時需以肝臟切片釐清,例如有病患可能是長期使用某些中草藥或使用抗生素引發黃疸,若是藥物引起,在肝細胞病理型態上有其特殊表現,可根據肝切片的病理報告來釐清。針對疾病治療才能消除黃疸由於黃疸的背後是某些疾病所引發的症狀,因此,要治療黃疸,最重要的是找出疾病,並加以治療。
以病毒性肝炎引發的黃疸來說,需由醫師評估使用抗病毒藥物來加以控制,針對疾病問題,對症下藥,黃疸現象才能跟著改善。
以膽道阻塞為例,若有總膽管結石,可透過膽胰內視鏡取出結石。而針對癌症所引起的膽道阻塞,若臨床上合併膽道感染,手術前要先讓病人的黃疸數值降至正常值,可經由內視鏡或經皮穿肝以細管引流,之後再評估是否能接受化學治療或腫瘤切除手術。疑 惑 解 除 補 給 站Q:黃疸時小便的顏色比較黃,與吃維他命B群引起的尿液顏色變黃,如何區別?A:如果是黃疸,只要上廁所時都能觀察到尿液持續性偏黃,且呈茶褐色,不會一下正常,一下又變得很黃。而服用維他命B群所產生的尿液變黃,通常是在服用B群後的幾小時發生,且尿液黃而透亮,並非茶褐色。
vector 發表在
痞客邦
留言(0)
人氣()
資料來源與版權所有:肝病防治學術基金會
肝爹信箱有問必答(40)撰稿 / 謝佳燕(本會專業護理師)2022-10-15歡迎來電詢問
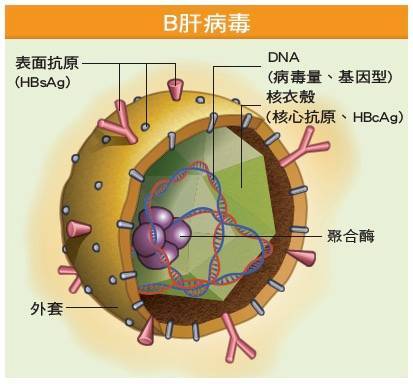
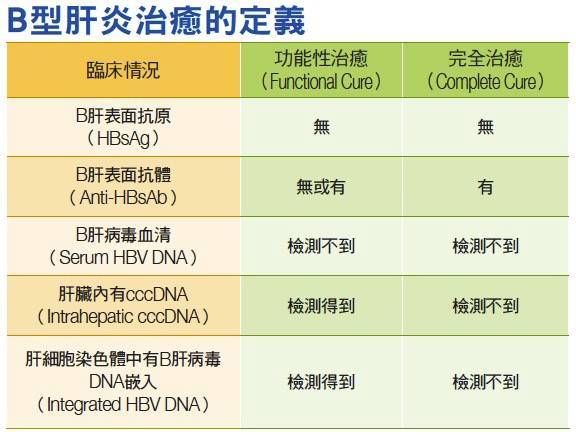
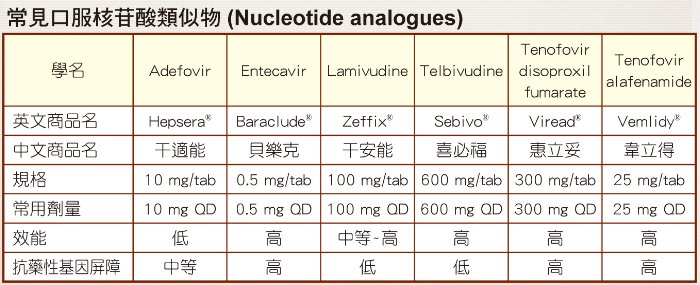
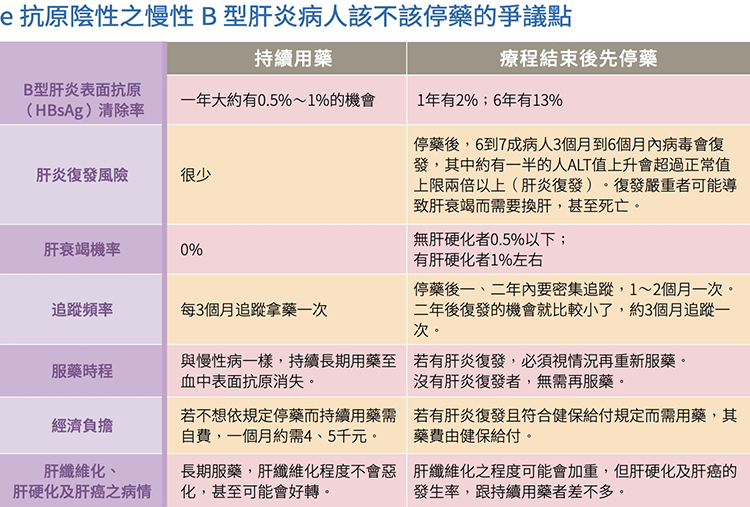
免費諮詢專線:0800-000-5831.慢性B肝患者能否不要停藥?Q:我是慢性B肝e抗原陰性患者,服用貝樂克到今年6月因健保規定而停藥,8月初抽血,AST/ALT數值又升高到90/160 U/L,因還要觀察至少3個月,ALT數值還要超過正常值上限2倍才能再開始用藥。其實我已經停藥復發多次,每次停藥後病毒就會趁勢坐大,雖然有時ALT數值沒有超過2倍,但肝臟還是有發炎,我想我遲早一定會有肝硬化,請問有沒有可能縮短等待期或儘可能不要停藥?A:在台灣,對於慢性B肝e抗原陰性患者使用口服抗病毒藥物的臨床指引確實造成病患和醫師心理的壓力和困擾。
依照目前的健保給付規定,e抗原陰性且無肝硬化者,不論初次服用抗B肝病毒藥物,或是停藥後再度用藥,皆需在其ALT數值超過正常值上限2倍,且在半年內有2次,而其間隔需大於3個月。這確實是全世界最嚴格的用藥標準。
經過肝病醫學界的建議,自110年3月起,若肝纖維化≧F3者,其用藥門檻下修為ALT數值只要超過正常值上限而不需超過2倍。
至於能否不要停藥,目前台灣肝病醫學界仍有爭議,需等到有更多臨床數據才會有定論。2.有高血壓也可以檢查B、C肝及做腹超嗎?Q:最近看到貴基金會在7月份舉辦「全民超了沒?」免費腹超檢查活動,可惜看到的時候已經過期了。我今年48歲,但因有高血壓而固定在追蹤及接受藥物控制,請問有高血壓這種慢性病,也可以檢查有沒有B、C肝炎或做腹部超音波嗎?
A:鑑於國人對健康意識日益重視,及大部份的肝病並沒有明顯症狀,民眾容易因警覺性不夠而延誤就醫,國民健康署先在民國100年提供年滿45歲那年之民眾,搭配成人預防保健服務終身得接受1次B、C型肝炎篩檢服務,之後更在民國109年起擴大放寬只要年滿45歲(原住民國人則為40歲)至79歲之民眾,都可接受終身1次的B、C型肝炎篩檢服務,以期早期發現、提供適當治療,避免演變為慢性肝病及肝硬化。
全國的醫療單位均有提供這樣的便利服務,您既然有固定在門診就醫,可趁追蹤時,透過健保卡查詢,若沒有做過,就可做這項檢查。同時可順搭成人健檢包含的肝功能(GPT、GOT)檢查,若檢查結果肝功能異常者,醫師會安排腹部超音波檢查。3.抗新冠病毒藥物與清冠一號可同時使用嗎?Q:爸爸是慢性B肝帶原者,也有糖尿病、高血壓等慢性病,平常控制得不錯。近日因爸爸呼吸喘,咳嗽厲害,新冠快篩呈陽性,經視訊診療後,醫師開立抗新冠病毒藥物(Paxlovid),但家人又聽說吃清冠一號可以加速病程改善,所以兩種藥物都有服用,想請問這樣合適嗎?
A:研究資料顯示,不論是西藥的抗新冠病毒口服藥物(Paxlovid及Molnupiravir),或中藥配方的清冠一號,這兩種藥物之藥效可能很接近,都有抑制病毒蛋白?複製的功能,同時服用感覺藥效似乎有加倍的好處,但也可能有其他未知的負面交互作用,其實臨床上並沒有清冠一號與抗病毒口服藥物合用治療的經驗,也欠缺兩者交互作用的研究,建議清冠一號與抗病毒口服西藥,擇一使用就好。
唯有一點須注意,清冠一號藥性較涼(寒),臨床上有確診病患服用清冠一號後會出現腹瀉、脹氣,所以也不是每一位確診患者皆適合使用。4.有慢性C肝、曾確診新冠肺炎,可治療C肝嗎?Q:外婆高齡90歲,有慢性C肝及失智症病史。家人覺得老人家年齡大又有多種慢性病,所以外婆並沒有接種新冠疫苗。前幾天感染到新冠肺炎病毒,因有呼吸困難、低血氧而住院,給氧氣也有投予抗新冠病毒藥物,住院兩個月後出院,目前除了呼吸仍急促、虛弱外,病情還算穩定。出院時醫師有提到是否需要考慮C肝口服藥物治療,請問確診後的慢性C肝患者有必要治療嗎?若可以,會影響療效嗎?
A:自新冠肺炎疫情開始,至今已經過兩年多,有關新冠肺炎與其他疾病間交互影響的研究也相繼出爐。臨床研究發現,肝硬化患者若感染新冠病毒,其死亡風險是非肝硬化者的3.3倍!外婆能安然度過此次新冠疫情,表示原本的身體狀況應該還不錯,但外婆的C肝病情究竟如何,我們會建議等到她的身體狀況穩定後再詳加評估,屆時再判斷用藥的必要性、安全性和可能的療效。5.肝昏迷與「腦霧」如何辨別?Q:我舅舅有酒精性肝硬化,自今年初以來,曾發生過胃靜脈瘤出血或便秘引發的肝昏迷而送急診就醫多次。兩週前舅舅確診新冠肺炎,隔離期間有吃抗病毒藥物,復原狀況不錯。只是舅媽覺得舅舅最近口語表達不清楚,反應遲鈍,擔心是不是肝昏迷的前兆,但也聽說確診過後的人會有「腦霧」現象,這兩者要如何判斷?
A:隨著新冠疫情的流行,許多非特異性的疾病現象也跟著在確診病人復原一段時間後被發現,「腦霧」也被認為是所謂「長新冠」眾多症狀中的一項。
「腦霧」屬偶發性認知功能障礙,常見的症狀包括專注力下降、記憶力減退、反應遲鈍、昏沉、言語與理解能力變差等,而這上述現象確實與肝昏迷的症狀相似,有時也不容易明確的分辨。
若舅舅最近沒有一些可能誘發肝昏迷的狀況,包括:腸胃道出血,感染或便秘等,建議先至神經內科就醫,尋求專業判斷。
vector 發表在
痞客邦
留言(0)
人氣()
資料來源與版權所有:醫聯網
健檢報告「γ-GT」紅字怎麼辦?日常5方法護肝降低γ-GT
撰文者:醫聯網編輯群
審閱者:江俊宜醫師 2022-10-07現代人生活壓力大、飲食不規律,不少人都有過健檢報告出現紅字的經驗,例如和肝功能息息相關的「γ-GT」(γ-GTP)項目就是其中之一。 只不過,健檢報告內有許多醫藥專有名詞,並不是每個人都能看懂,γ-GT(γ-GTP)到底是什麼?就是所謂的「肝指數」嗎?γ-GT(γ-GTP)過高代表我有脂肪肝嗎?
只不過,健檢報告內有許多醫藥專有名詞,並不是每個人都能看懂,γ-GT(γ-GTP)到底是什麼?就是所謂的「肝指數」嗎?γ-GT(γ-GTP)過高代表我有脂肪肝嗎?
日本一名管理營養師帶來解答,幫助我們更加了解γ-GT(γ-GTP)是什麼、過高會有什麼健康問題?以及為什麼γ-GT(γ-GTP)數值會提高,還有可以透過那些簡單方式來改善γ-GT(γ-GTP)數值。健檢報告中的「γ-GT」是肝功能重要指標日本管理營養師岡田明子表示(註1),許多人在定期的健康檢查後,會留意到健檢報告上面和肝臟相關的數值「γ-GT」(γ-GTP),卻不一定知道背後代表的意義。
雖然體內γ-GT(γ-GTP)數值偏高,往往不會有明顯症狀。但若放任不管,有可能會演變成脂肪肝、肝硬化。
簡單地說,γ-GT(γ-GTP)是一種和肝臟功能息息相關的數值,尤其是有飲酒習慣的人一定要多加注意。
一般來說,男性的γ-GT(γ-GTP)數值最好能在50IU/L以下,女性則建議控制在30IU/L以下。
γ-GT(γ-GTP)的標準數值有可能因為接受健檢的機構不同而略有差異,但一般來說數值若提高至51~100就要多加注意,而高達101以上則身體有異常,一定要做更進一步的檢查。
那麼 γ-GT(γ-GTP)究竟是什麼呢?γ-GT的正式名稱為-丙胺酸轉胺酶(gamma-glutamyl transpeptidase)。
岡田明子指出,γ-GT(γ-GTP)是與蛋白質合成分解相關的重要酵素,和肝臟的解毒功能有關。當人體肝臟、膽管出現異常時,血液中的γ-GT(γ-GTP)數值就會上升。
一般來說,經過肝臟處理、人體所不需要的老廢物質,會經由膽管並透過十二指腸排泄,但若膽道中有膽結石而堵塞,則包括γ-GT(γ-GTP)在內的酵素以及老廢物質就可能逆流,讓血液中的γ-GT(γ-GTP)因此而增加。
我們透過檢查血液中的γ-GT(γ-GTP),可以幫助診斷出酒精性肝病變、肝硬化、慢性肝炎等肝臟相關疾病,而且在這些問題剛發生的初期,就可能透過γ-GT(γ-GTP)數值發現異常。(因此台灣雖有「肝功能指數」的俗稱,但其實應該說是「肝發炎指數」會較準確一些)γ-GT(γ-GTP)數值異常可能是這5種問題所造成岡田明子表示,γ-GT(γ-GTP)數值異常的原因眾多,常見有以下幾種:1.酒精性肝炎酒精性肝炎是飲酒過量讓肝功能發生異常所造成的肝臟發炎,因此可能夠透過戒酒來改善,反之若是放任不管,有可能持續惡化為酒精性肝硬化。
酒精性肝炎常見的症狀有食慾不振、倦怠、發燒等。雖然肝臟本身是不會感到疼痛的器官,但當有酒精性肝炎問題時,有可能因為肝臟腫脹而引發右上腹疼痛。
另外,也可能出現黃疸、紅茶尿(尿液色澤深如紅茶)等問題,嚴重時還有可能產生腹水(腹部因積水而腫脹)。2.非酒精性脂肪肝炎非酒精性脂肪肝炎顧名思義,和飲酒沒有關聯,是脂肪肝造成的肝臟發炎。當肝臟中的三酸甘油酯堆積過多,就會引起肝臟功能異常,使γ-GT(γ-GTP)數值可能因此上升。
非酒精性脂肪肝炎是因為過度飲食、運動不足、肥胖、糖尿病、高血脂等問題造成的肝臟發炎,受壓力大、不運動、吃太多等生活習慣因素影響,患者數量有逐年增加的趨勢。3.急性肝炎、慢性肝炎、肝硬化、肝癌等急性肝炎、慢性肝炎、肝硬化、肝癌等肝臟疾病也會讓γ-GT(γ-GTP)數值上升,一定要多加留意。4.膽道阻塞膽汁是肝臟製造的消化液,會朝著十二指腸的方向排泄,因此若是在膽道系統中因為某種原因而阻塞,膽汁就很難順暢排出,可能會因此進入血液中、讓血液中的γ-GT(γ-GTP)因此上升。
除了膽結石可能是膽道阻塞的原因,肝癌也可能會讓膽道阻塞,務必注意。5.服用特定藥物即使肝臟功能沒有異常,如果長時間服用特定藥物,也可能會讓γ-GT(γ-GTP)數值上升,因此γ-GT(γ-GTP)以外的肝功能檢查項目(如AST、ALT)數值若沒發現異常,可懷疑γ-GTP數值過高是不是因為服用特定藥物所引起的。
 γ-GT(γ-GTP)數值異常別緊張,4招幫助改善岡田明子表示,如果已經發現γ-GT(γ-GTP)數值過高先不用過度擔心,可以透過以下方法來改善:1.減少飲酒最好可以戒酒,如果一定要喝的話,每天建議將攝取的酒精量減少到20g以下,以酒精濃度5%的啤酒一罐(約500ml)為例,一瓶啤酒500(mL)×0.05×0.8=20(g),大約就含有20g的酒精。以下是常見酒類的酒精含量:酒精濃度 容量(ml) 酒精含量(g)啤酒 5% 500ml 20g
γ-GT(γ-GTP)數值異常別緊張,4招幫助改善岡田明子表示,如果已經發現γ-GT(γ-GTP)數值過高先不用過度擔心,可以透過以下方法來改善:1.減少飲酒最好可以戒酒,如果一定要喝的話,每天建議將攝取的酒精量減少到20g以下,以酒精濃度5%的啤酒一罐(約500ml)為例,一瓶啤酒500(mL)×0.05×0.8=20(g),大約就含有20g的酒精。以下是常見酒類的酒精含量:酒精濃度 容量(ml) 酒精含量(g)啤酒 5% 500ml 20g
水果酒 7% 350ml 20g
葡萄酒 12% 200ml 19g
日本酒 15% 180ml 22g
日本燒酒 25% 100ml 20g
威士忌 43% 60ml 21g
此外,每天飲酒也容易造成肝臟負擔,建議每週至少休息兩天不要喝酒,讓肝臟好好休息。2.積極吃低脂高蛋白的食物多吃低脂高蛋白的食物也能改善肝臟健康,因為受損的肝臟細胞在修復時需要蛋白質,建議可以積極攝取;反之若攝取脂肪含量高的食物,則可能容易造成肥胖、脂肪肝。
岡田明子建議可以吃脂肪較少的紅肉、雞胸肉、雞蛋、大豆製品、魚肉等食物。3.積極攝取牛磺酸肝臟不只會因為喝酒而受損,也會因為過度勞累、壓力大、吃太多等問題而損傷。而牛磺酸是胺基酸的一種,充足攝取能幫助減輕肝臟的負擔,還有促進肝細胞的效果。
建議可以吃魷魚、章魚、蝦子、蛤蜊、牡蠣、鰹魚、竹莢魚、鰤魚(台灣稱青甘)等食物。4.攝取抗氧化物質想要讓肝臟維持正常功能需要許多酵素,但酵素卻會產生廢棄物「活性氧」,活性氧是讓人體肝臟等各部位損傷的一大原因,因此攝取充足的抗氧化食材也很重要。
建議可以吃顏色濃郁的蔬果,例如番茄、南瓜、青花菜、紅椒等,其他還有鮭魚、綠茶、芝麻、蕎麥也富含抗氧化物。5.培養良好生活習慣除了飲食要均衡以外,適度的運動、早睡早起等規律生活習慣,對於肝臟等全身各大臟器都是有好處的。如不放心,建議可進行超音波、電腦斷層掃描檢查日本醫療治理研究所(Medical Governance Research Institute)理事長、醫學博士上昌廣也認同(註2)透過改善生活習慣來讓γ-GT(γ-GTP)數值降低的方法,除了建議多吃蔬菜、魚類並減少酒精、脂肪攝取,避免攝取過多糖分也很重要。
可以的話,若是γ-GT(γ-GTP)數值過高,還是建議進行更精密的檢查,幫助發現肝炎、肝硬化、膽結石等肝膽疾病。
例如可以透過超音波檢查來針對膽囊、腎臟等處進行分析,查看是否有發炎、出血、腫瘤等問題。電腦斷層掃描(CT)則可以顯示出身體的斷面影像,能幫助檢查出超音波檢查所難以發現的疾病。參考資料:註1:健康診断で「脂肪肝予備軍です」結果表の見方とγ-GTP値改善4つのコツ
註2:肝機能検査で「γ-GTP」の数値が高かった場合はどうすれば?
vector 發表在
痞客邦
留言(0)
人氣()
vector 發表在
痞客邦
留言(0)
人氣()
vector 發表在
痞客邦
留言(0)
人氣()

.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)