胃鏡檢查知多少?
諮詢/梁耀龍(好心肝門診中心副院長及肝膽腸胃科主治醫師)
撰稿/張雅雯
胃鏡看到的不只胃,還有食道以及十二指腸的前半段,可檢查這些器官是否有發炎、潰瘍、息肉或腫瘤等問題,是診斷與治療的一大利器。
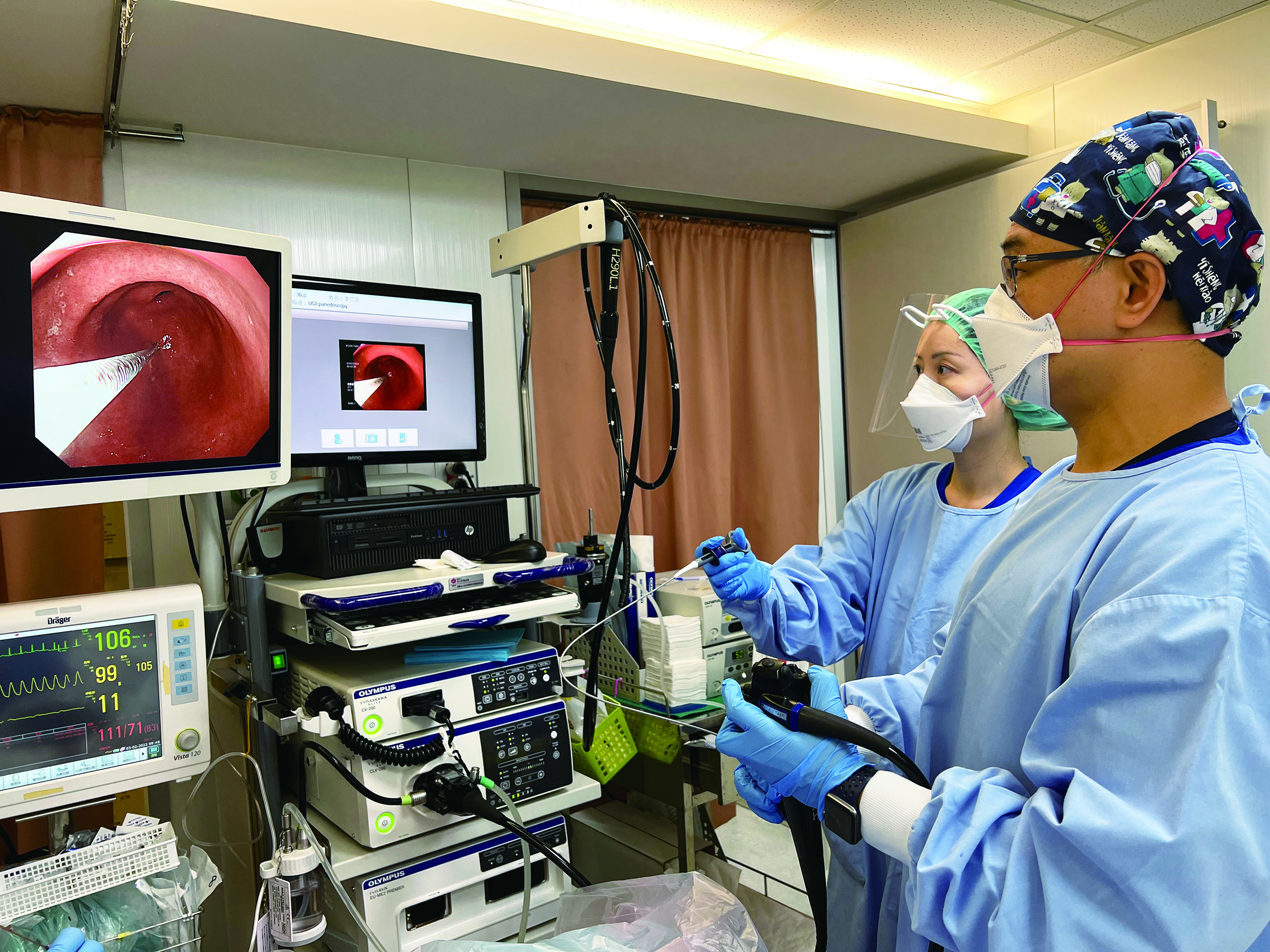
►醫師執行胃鏡檢查的同時,可取一些胃黏膜組織進行幽門螺旋桿菌檢測。
一名60多歲女性吃飯時常感到上腹痛,但因為害怕做胃鏡檢查,遲遲沒有進一步就醫,而是自行買止痛藥吃。然而她除了腹痛,還常腰酸背痛、膝蓋痛,一痛就吃止痛藥來緩解,殊不知不當使用止痛藥也會傷胃,直到排出黑色瀝青狀糞便,才被家人緊急送醫,做胃鏡檢查時發現胃裡面已經在噴血,必須立刻止血;同時醫師還發現她有幽門螺旋桿菌感染。經醫師給予妥善治療,才慢慢改善胃部的陳年疾患。
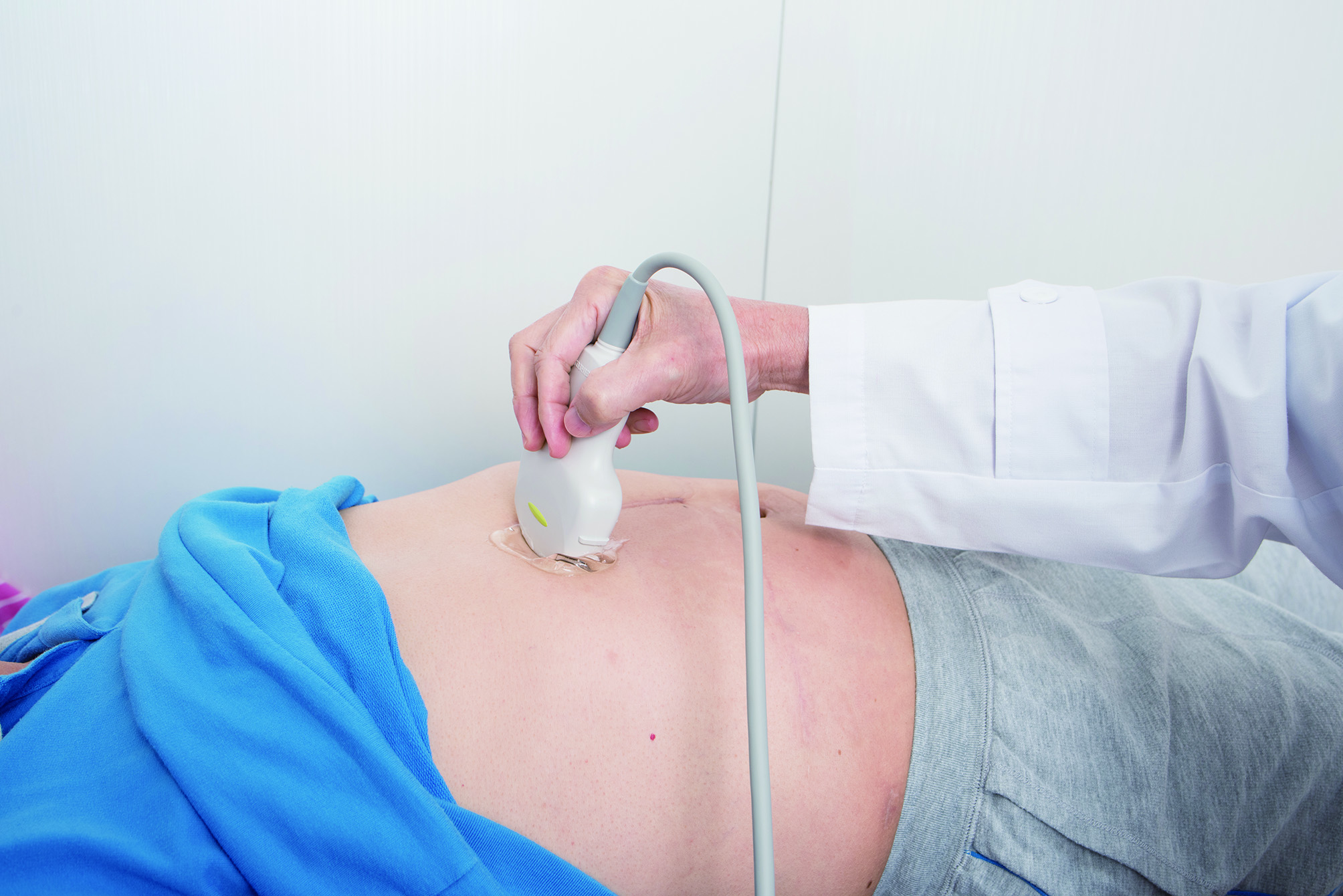
胃鏡是常見的檢查項目,它是一條直徑約1公分的黑色塑膠包裹導光纖維的細長管子,前端裝有內視鏡,經口由咽喉經食道伸入,光源器所發出的強光經由導光纖維,讓醫師可從另一端清楚觀察上消化道內的狀況。
胃鏡可檢查食道、胃與十二指腸前段
胃鏡是俗稱,這項檢查的全名是「食道胃十二指腸內視鏡檢查」(EsophagoGastroDuodenoscopy,EGD),顧名思義看到的不只胃,還有食道以及十二指腸的前半段,可檢查這些器官是否有發炎、潰瘍、息肉或腫瘤等問題,是診斷與治療的一大利器。
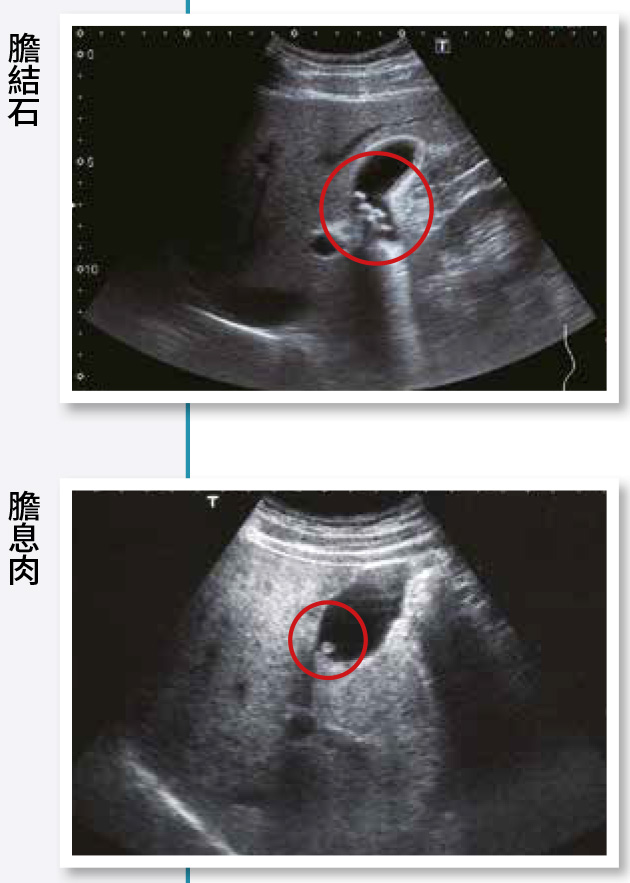
臨床上會安排做胃鏡的常見原因,包括腹痛、胃酸逆流、潰瘍、息肉、吞嚥困難、吐血或解黑便、不明原因的貧血、被魚骨頭等異物卡住等。當病患有上述情形,醫師評估有必要做胃鏡檢查以清楚鑑別病灶的狀況,就會安排檢查。但有些疾病不見得有症狀,所以胃鏡也是健康檢查的項目之一。
無痛麻醉可避免胃鏡檢查不適 亦有「經鼻胃鏡」選項
一般人聽到胃鏡檢查就感到害怕,常見的不適感在於胃鏡通過喉嚨時會誘發嘔吐反射,還有檢查的5~10分鐘內會有明顯異物感。其實現在已有「無痛胃鏡」的選擇,也就是檢查前由麻醉科醫師以靜脈注射方式給予鎮靜麻醉藥物,患者通常約1分鐘就會睡著,但目前健保沒有給付這項麻醉、必須自費,而且當麻醉藥效退去,剛甦醒時容易頭暈,因此做無痛胃鏡檢查必須有親友陪同,以確保安全。
不過並非每個人都可採用無痛麻醉,比如年紀75歲以上,以及剛置放心臟支架或有心律不整等特定病史的患者,必須由麻醉科醫師評估是否可行。如果評估不適合進行全身麻醉者,現在也有「經鼻胃鏡」的選項,使用的內視鏡直徑僅約0.3~0.5公分,不易引發咽喉反射,但因為照相設備更小,所以影像的亮度、解析度、視野會比一般胃鏡來得差。
檢查前需空腹8小時 定期服藥者需由醫師評估是否先停藥
做胃鏡前必須讓胃先排空,不能有食物殘留,因此至少要空腹8小時,若有加做麻醉,空腹時間更是愈長愈好。
有定期服藥的患者,基於檢查時的安全,可能必須先暫停或調整某些藥物的使用。比如糖尿病患空腹這麼長的時間,因為血糖已經偏低了,當下不建議繼續服用降血糖藥或打胰島素;有服用抗凝血劑的患者會影響凝血功能,因為擔心做胃鏡時若有傷口會出血,所以應先告知醫師,由醫師評估是否先停藥。又比如有放心臟支架者需長期使用保栓通(Plavix),檢查前通常也要先停藥5天;若服用的是阿斯匹靈(Aspirin)或伯基(Bokey),要先停藥7~10天。
然而能否暫停用藥與調整用藥的時機點,應請醫師評估,因為有些人的身體狀況可能無法承受停藥的風險。事實上在檢查當天,也會測量患者的體溫、血壓、心率和血氧,如果出現氧氣不足、血壓太高或太低、心律不整等問題,也可能當天臨時中止檢查,必須優先處理這些問題。
青光眼與攝護腺肥大患者 不適合使用Buscopan
由於唾液容易產生泡沫,因此做胃鏡時會讓受檢者先服用消泡劑來增加黏膜的可見度,並視狀況施打一種副交感神經抑制劑Buscopan以減少胃蠕動與唾液分泌,尤其是沒有麻醉的受檢者,若吞胃鏡時流太多口水會容易嗆到,所以必須靠藥物減少唾液分泌及減少胃蠕動以方便檢查。但是隅角閉鎖性青光眼的患者會擔心抑制了副交感神經的調節而引起高眼壓,所以就不適合使用Buscopan。攝護腺肥大患者也不適合,因為攝護腺肥大會壓迫尿道而引起排尿困難,需要更有力氣的膀胱收縮,但抑制了副交感神經會引起膀胱收縮無力,副作用可能導致一天內都難以順利解尿。
檢查時還會在受檢者齒間放置「護嘴」,避免緊張時咬到內視鏡,導致損壞牙齒與管鏡;姿勢採左側躺,讓胃下垂,離賁門比較遠,比較不容易吸入性肺炎;膝蓋朝胸彎曲,可避免肚子用力。
可同步檢測幽門螺旋桿菌
做胃鏡時通常還會同時做幽門螺旋桿菌快速尿素酶檢驗(CLO test),因為幽門螺旋桿菌是一種會導致多種胃部疾病的細菌,及早發現、及早用藥可以治癒,這項檢查最快半小時就會有結果。
做胃鏡絕大部分都是安全的,但因為屬於侵入性檢查,仍有潛在併發症的風險,輕微如喉嚨疼痛,這是因為胃鏡會經過喉嚨,且有些人喉嚨比較狹窄或比較敏感,這種不適感大約2~3天會改善,很少超過一週;若胃裡的胃酸太多,當賁門鬆弛會導致胃酸流出來而嗆傷,可能出現吸入性肺炎,又以年長者風險較高,後續可能引發感染的問題。比較嚴重的併發症是引起胃穿孔或上消化道出血。不過現在儀器和技術都非常進步,吸入性肺炎與穿孔、出血的機率都非常低,不用過度擔心而諱疾忌醫。
事實上,胃鏡除了檢查,還可以做組織切片、息肉切除、潰瘍止血,以及對於幽門桿菌患者治療失敗者做細菌培養,功能強大。
胃鏡可診斷胃食道逆流 鑑別不同型態胃炎
胃食道逆流是臨床上做胃鏡的常見原因,這類患者可能有火燒心、胃酸過多等典型症狀,也可能因胸口痛、吞嚥困難、不明原因咳嗽、覺得喉嚨卡卡等症狀就醫,透過胃鏡可診斷到底是不是胃食道逆流。
胃炎是指胃黏膜發炎或糜爛出血的現象,胃鏡也可以鑑別不同型態的胃炎,比如:表淺性胃炎是胃有一些不均勻的紅斑;糜爛性胃炎就是有一點一點的破皮出血。至於結節性胃炎是呈現顆粒狀、佈滿了淋巴結;出血性胃炎會看到很多皮下出血的紅點,後兩者與幽門螺旋桿菌感染有關。
幽門螺旋桿菌易導致多種胃疾 三合一療法可治癒
提到胃部健康,就不能不提到幽門螺旋桿菌,這是少數可存活於胃部的細菌,感染者終其一生有50%以上的機率會造成慢性胃炎,20%會產生胃潰瘍、近2%會得到胃癌、0.1%產生胃淋巴癌。
要了解是否有幽門螺旋桿菌有許多檢查方式,非侵入性的檢查包括:抽血血清抗體測定法或檢驗糞便的抗原測定法,但最準確的則是採用吹氣的碳十三尿素呼氣試驗。侵入性檢查方式就是透過胃鏡取一些胃黏膜組織(切片),再進行快速尿素酶試驗、病理組織學檢查、細菌培養等。
幽門螺旋桿菌的治療並不困難,透過服用二種抗生素加上氫離子幫浦阻斷劑(Proton pump inhibitor, 簡稱為PPI)的「三合一療法」,經過14天療程,治癒率達9成以上,因此若檢查發現有幽門螺旋桿菌感染,務必要對症治療,最好在40歲之前就治癒,可避免罹患慢性胃炎或是無法逆轉的萎縮性胃炎。
治療幽門螺旋桿菌感染也能達到預防胃癌的效果,因為一旦出現萎縮性胃炎,胃壁會愈來愈薄,導致胃部某些區塊變成會分泌黏液的腸黏膜杯狀細胞,也就是腸道的黏膜細胞出現在胃壁裡面,稱為腸化生(intestinal metaplasia),其中有一種型態會變成胃癌,因此若出現腸化生患者,必須每年做一次胃鏡檢查,以早期發現、早期治療。
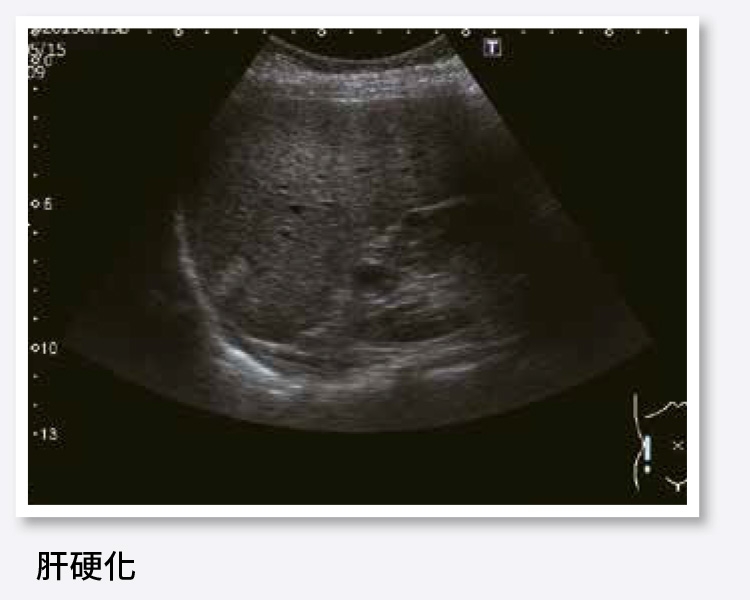
還有一種肥厚性胃炎,跟肝臟比較有關,肝硬化患者的胃會充血,看起來腫腫的;而萎縮性胃炎是由於胃壁變薄,血管因此變得很清楚。
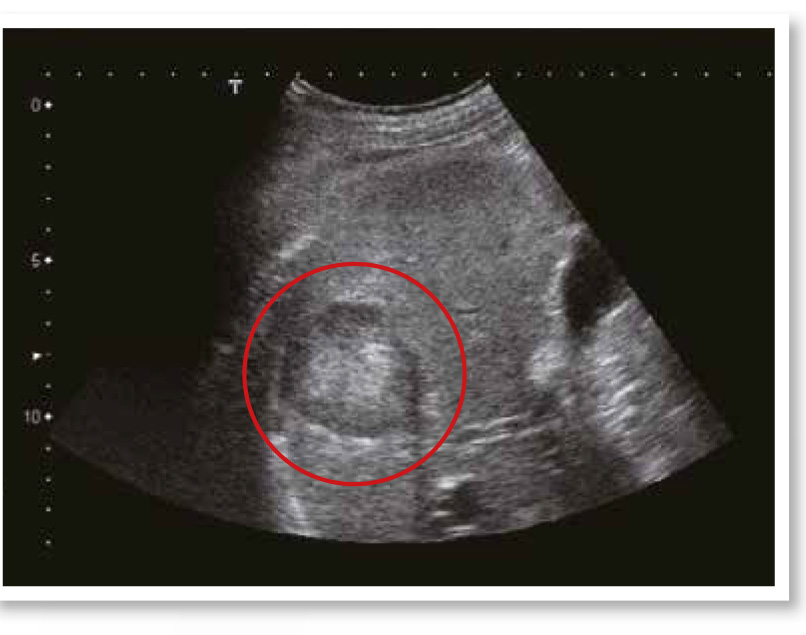
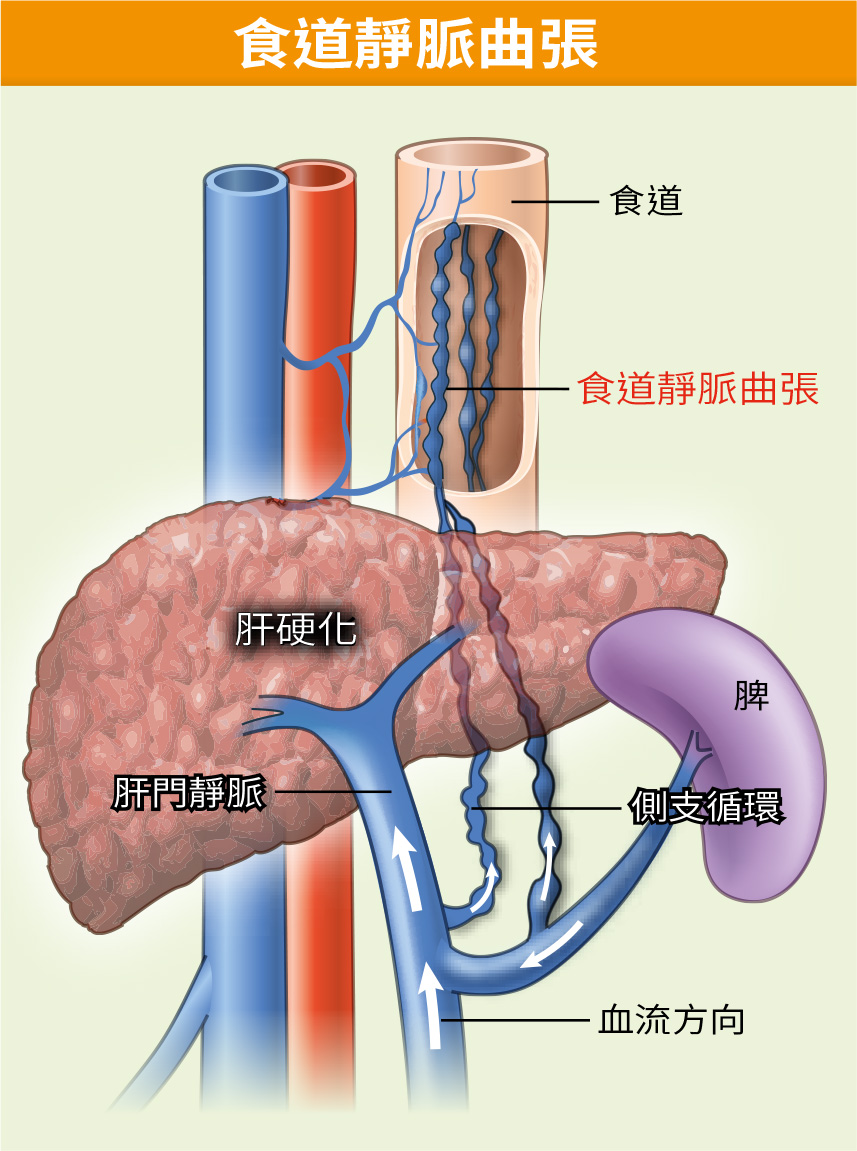
肝硬化患者建議定期做胃鏡追蹤,注意是否出現食道靜脈瘤,因為肝硬化造成門靜脈高壓時,血液會回流至胃食道靜脈,使從胃部往上經食道的靜脈膨脹曲張,宛如腫瘤;食道靜脈瘤壓力大到一定程度時,很可能破裂導致出血,出血時死亡率高達30%,一年內高達70%的機率會再出血,若能及早發現,可利用胃鏡將食道靜脈瘤結紮,使靜脈瘤栓塞、變小,降低破裂風險。
其他上消化道疾病 也有機會透過胃鏡發現
在上消化道疾病中,早期食道癌幾乎沒有症狀,內視鏡檢查透過窄頻影像技術,可以發現早期變化,得以對局部病變進行切除。食道癌的好發因子是有菸、酒、檳榔習慣者,因此有這些習慣者要及早做胃鏡檢查。
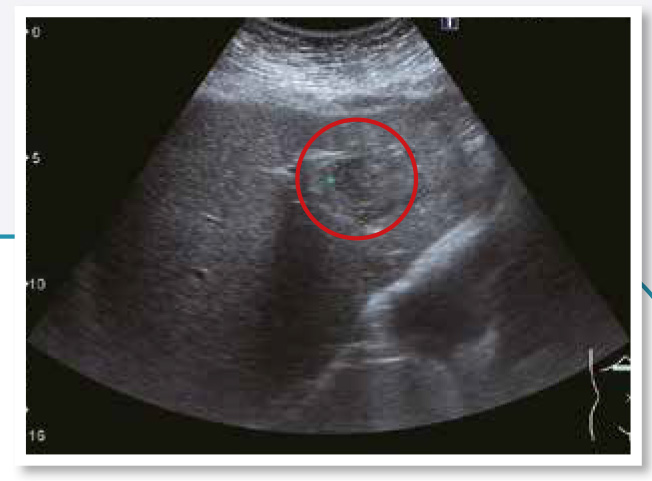
胃黏膜下病灶也常透過胃鏡檢查意外發現,患者多數沒有症狀,這類病灶可能是良性或潛在惡性,一般會以2公分大小為基準,2公分以下每年做一次胃鏡追蹤,超過2公分則建議做內視鏡超音波進一步檢查,若確定惡性或惡性潛力高的病灶,應接受內視鏡或手術切除。