vector 發表在
痞客邦
留言(0)
人氣()
vector 發表在
痞客邦
留言(0)
人氣()
vector 發表在
痞客邦
留言(0)
人氣()
資料來源與版權所有:聯合新聞網
台灣將成亞洲第一C肝消除認證地!B肝也擬放寬用藥 2030年達全面消除
聯合報/ 記者翁唯真/台北即時報導 2025-10-30
肝癌於國人十大癌症排名第二,致癌原因包括B型、C型肝炎等,目前C型肝炎透過健保給付口服抗病毒藥物,及擴大篩檢及治療,讓診斷與治療涵蓋率突破9成,台灣將於今年底向世界衛生組織(WHO)正式申請C肝消除認證,成為亞洲首個達成消滅C肝的國家。立法院厚生會肝炎政策促進委員會今公布「2025國家肝炎政策建言書」提出,未來5年B肝防治三大政策方向,並於2030年達到全面消除B肝。

台灣C型肝炎透過健保全面給付口服抗病毒藥物,及擴大篩檢治療,診斷與治療涵蓋率均突破9成,衛福部將於2025年底向WHO正式申請C肝消除認證,成為亞洲首個達標國家。記者翁唯真/攝影
台灣自1986年率先推行新生兒全面接種B肝疫苗,讓6歲以下兒童帶原率從10.5%降至0.8%,達成WHO小於1%的目標;2017年再啟動「國家消除C肝政策綱領」,讓C肝診斷與治療涵蓋率均突破9成。衛福部政務次長莊人祥說,今年底將以此成績向WHO正式申請C肝消除認證,成為亞洲首個達標國家。
但全國B肝帶原者約有150萬人,需治療B肝人數約54.5萬人,截至今年8月治療人數約37.5萬人,治療率約6成8,但每年約1萬人被診斷罹患肝癌、7000多人因肝癌死亡,高居癌症發生率第5名及死亡率第2名。
立法院厚生會肝炎政策促進委員會與厚生基金會今共同發布最新版「2025國家肝炎政策建言書」,提出未來5年B型肝炎防治的三大政策方向。
厚生基金會執行長陳柏同說,首先是擴大1986年前出生者公費篩檢覆蓋率,透過健保卡系統,民眾就醫時可顯示未曾接受成人健檢的B、C肝公費篩檢,並與勞工健檢串接,及早鑑別B肝患者中肝纖維化的高風險族群,避免病患病程進展至肝硬化或肝癌才被發現,並結合健保雲端資料串接與B肝陽性個案追蹤,強化早期診斷與追蹤。
其次,B、C 肝個案追蹤方案給付相關點值過低,新收案管理照護費每件為100 點、追蹤管理照護費每6月追蹤一次每次100點,建議比照糖尿病與慢性腎臟病整合照護方案。最後,建議比照C肝模式,將B肝治療全面排除於醫院個別總額,確保治療不受財務框架限制。
為促進B肝治療研擬放寬三大用藥條件,衛福部健保署長陳亮妤說,
第一、肝炎病人用藥條件包含中度肝纖維化以上患者、B型肝炎病毒DNA每毫升血液病毒量高於2000、還有肝發炎ALT(丙胺酸轉氨酶)數值較正常值高於一倍;
第二、若確診為肝癌且可檢測到血清HBV DNA即可長期使用藥品;
第三、停藥前3個月內接受「B型肝炎病毒核心關聯抗原搭配表面抗原定量檢測」一次檢測,取代B型肝炎病毒DNA一次檢測,目前已通過專家會議,將於12月健保共擬會討論;另C肝高風險族群治療次數由2次增為3次,預計今年12月1日生效。------------------------------資料來源與版權所有:工商時報
健保重大突破!B肝用藥條件將放寬 明年一月上路
中時即時 鄭郁蓁 2025-10-30
台灣防治C肝已見成效,衛福部今年11月正式向世界衛生組織提出C肝消除認證申請,台灣將成為亞洲第一個達標國家。不過,醫界指出,台灣仍有約150至200萬名B型肝炎帶原者,且台灣死亡率達每十萬人23.7萬人仍遠高於日、新加坡,呼籲制定國家級B肝炎消除計畫。健保署署長陳亮妤宣布,將放寬健保用藥治療條件及給付,最快明年一月上路,希望最終達成WHO的2030年全面消除病毒性肝炎目標。

立法院厚生會肝炎政策促進委員會30日發表「2025國家肝炎政策建言書」。(鄭郁蓁攝)
立法院厚生會肝炎政策促進委員會30日發表「2025國家肝炎政策建言書」。厚生基金會執行長陳柏同指出,台灣1986年起推行新生兒全面接種B型肝炎疫苗,使6歲以下兒童帶原率下降至0.8%,但仍低於WHO1%目標,目前仍有約150至200萬名B型肝炎帶原者,且台灣B肝相關死亡率每10萬人達23.7,遠高於日本4.82、新加坡6.3等鄰近國家。
陳柏同呼籲衛福部,針對1986年之前出生的成人擴大篩檢,並將B肝治療比照C肝排除醫院個別總額管,並提高層級,制定國家級B型肝炎消除計畫。
台北榮總肝膽腸胃科主任黃怡翔補充,健保署推動醫院個別總額,若B肝防治一直排除在醫院個別總額之外,醫院為了不要超過成本,可能就不追蹤陽性病人,或是叫病人下一季、下下季再來,錯過治療機會。
健保署長陳亮妤表示,健保已經著手研議放寬B肝治療條件及給付,以B肝藥物給付規定來說,目前規劃「肝炎病人用藥條件」為:肝纖維化F2、HBV NDA ≥ 2000 IU/mL、ALT高於1倍正常值;「肝癌病人用藥條件」為:確診為肝癌且可檢驗到血清HBV DNA即可長期使用;「停藥標準」為:停藥前3個月內接受「B 型肝炎病核心關聯抗原(HBcrAg)搭配表面抗原(HBsAg)定量檢驗」一次檢測,取代HBV DNA一次檢測。
陳亮妤表示,目前初估,受惠人數約2.6萬人,新增藥費月五億元,今年12月通過專共擬會議通後,最快明年一月就會上路。C肝部分,預計今年114年12月1日起,高風險族群治療次數從原本2次增加到3次。
衛生福利部次長莊人祥則表示(30)日證實,衛福部即將在年底正式向世界衛生組織(WHO)申請C肝消除認證,台灣有望成為全亞洲首個達標國家,衛福部已擬妥中英文報告,將向WHO正式申請C肝消除認證,目前尚待專家再過目,年底就可以送出。
vector 發表在
痞客邦
留言(0)
人氣()
vector 發表在
痞客邦
留言(0)
人氣()
資料來源與版權所有:肝病防治學術基金會美國總統川普反對新生兒接種B肝疫苗 醫界澄清此說法違反醫學證據好心肝會刊
2025-10-15根據多家媒體於2025年9月22日的報導,美國總統川普公開表示應對嬰兒的常規疫苗接種時程進行重大修改,並在沒有證據的情況下,堅稱「沒有理由」讓新生兒接種B肝疫苗。川普說:「我會建議等孩子12歲、身體發育成熟後再施打。」不過這番言論完全違背醫學證據與醫界的廣泛共識,即預防母嬰垂直傳染B型肝炎病毒的最佳策略就是在新生兒出生後24小時內接種B肝疫苗,因此醫界紛紛發聲澄清。
圖片來自中國醫藥大學附設醫院事實上,全世界最早實施全面新生兒B肝疫苗注射政策的就是台灣。這個劃時代的成果,讓國際驚艷並群起效法,世界衛生組織(WHO)更參考台灣的成功經驗,訂定全球嬰幼兒全面施打B肝疫苗的政策。
在新生兒B肝疫苗注射實施前,台灣的成年人有15~20%為B型肝炎病毒帶原者,其中大多數是由B肝帶原的媽媽於生產過程中傳染給新生兒,因此,當B肝疫苗於1981年問世後,1984年7月,台灣就針對B肝帶原孕婦的新生兒實施B肝疫苗注射,更於1986年7月擴大至所有新生兒,此舉使年輕一代的B肝帶原率大幅下降,成功將台灣人感染B肝病毒之宿命根除。根據臺大醫學院小兒科張美惠教授團隊持續追蹤的研究顯示,1984年B肝疫苗政策實施前,一歲以上兒童及青少年B肝帶原率已達10%以上;而2024年5月發表的研究數據顯示,疫苗施打後的台灣新世代B肝帶原率已下降到0.64%。此外,張美惠教授團隊研究也發現,疫苗政策實施後,肝細胞癌發生率已由未施打疫苗世代每十萬人0.92個病人,大幅降至疫苗世代0.23個病人。這些成果足以證實新生兒接種B肝疫苗對於防治B肝的重要性,不容否認。目前台灣的B肝疫苗接種政策需打3劑,新生兒應於出生後3天內、出生滿一個月、以及滿6個月,各接種1劑疫苗;若母親是B肝帶原者,寶寶除了注射B肝疫苗外,出生24小時內還應注射免費的B肝免疫球蛋白。若母親是B肝陽性且高病毒量,在第三孕期起並增加給予抗病毒藥物。在不斷優化的疫苗政策中,無數的民眾及家庭已脫離B肝的陰影,也使台灣成為全球B肝防治的重要典範。----------------------------------資料來源與版權所有:衛生福利部B型肝炎疫苗接種三十有成資料來源:疾病管制署
2025-07-30今年是台灣推動B型肝炎全面預防注射30週年,6歲幼童帶原率已降至0.8%以下,達到世界衛生組織小於1%目標;但B型肝炎疫苗並非終生免疫,疾管署呼籲血液透析、免疫功能不全、先天免疫缺損疾病患者仍應自費追加疫苗。
1986年台灣成為全球第一個大規模施打B肝疫苗的國家。30年前,台灣創世界之先推動新生兒全面接種B肝疫苗政策,這項政策不僅讓國內6歲幼童B型肝炎帶原率由10.5%降至0.8%以下,有效阻斷母嬰垂直傳染,並證實預防注射可以預防肝癌。疾管署感謝畢思理(已故)、宋瑞樓(已故)、羅光瑞、李慶雲、廖運範、陳定信、陳培哲等數不盡前輩的研究貢獻。
同時當年如果沒有衛生署署長許子秋(已故)、防疫處處長許書刀(已故)、以及在防疫處任職的許國雄、許須美「四許」將研究成果落實為防疫政策,台灣不可能扭轉肝病的威脅。其中親手撰寫防治計畫的許須美與許國雄是台大同班同學,同時也是陳定信之妻,傳為佳話。
B型肝炎主要透過血液體液,經由親密接觸、輸血、注射等途徑傳染,台灣過去約有半數病患是經由母子垂直傳染。全面疫苗注射後,國人B肝帶原率及自然感染率已逐漸下降,但高病毒量的孕婦仍有約10%無法藉由疫苗預防,另外B肝疫苗保護力並非終身,疾管署建議血液透析、器官移植等感染高危險族群體,如體內已無抗體應自費追加疫苗,一般健康民眾若擔憂亦可諮詢醫師評估追加。
雖然B肝帶原率持續下滑,但國內仍有百萬名慢性帶原者,未來是演變為肝硬化、肝癌的高風險族群,疾管署呼籲這些民眾每年定期接受肝功能及超音波檢查。有關B型肝炎資訊請參閱疾管署全球資訊網(http://www.cdc.gov.tw),或撥打國內免付費防疫專線1922(或0800-001922)洽詢。
vector 發表在
痞客邦
留言(0)
人氣()
資料來源與版權所有:健康醫療網B肝疫苗斷層成隱憂 民眾四大誤解恐成肝癌破口健康醫療網/記者黃奕寧報導 2025-07-31配合世界肝炎日,台灣癌症基金會公布最新調查指出,國內40歲以上族群為B肝疫苗政策施行前出生,存在疫苗接種與疾病認知的「雙重斷層」,恐成肝癌防線破口。調查顯示,該年齡層在傳染途徑、追蹤治療、藥物使用等方面,普遍存有四大誤解,若未積極篩檢與控制,將增加肝硬化與肝癌風險。
透過免費篩檢與後續追蹤,可有效預防肝硬化與肝癌發生,呼籲民眾主動接受檢查,也讓家人安心。
台灣疫苗政策有效 但40歲以上帶原率仍高台灣癌症基金會副執行長、肝膽腸胃科醫師張家崙指出,台灣自1986年成為全球首個實施B肝疫苗全面接種的國家後,新生兒帶原率自10%降至1%以下,幼兒肝癌發生率也下降逾八成,展現疫苗政策的有效性。然而,1986年前出生的國人約有170萬人為B肝帶原者,多數未曾接種疫苗,且因缺乏症狀,常忽略追蹤與治療。
B肝帶原者若病毒持續活躍,約15%至20%會發展為肝硬化,進一步每年有約5%轉為肝癌。衛福部統計指出,每年約有13,000人死於慢性肝病、肝硬化或肝癌,其中七成以上與B肝有關,顯示帶原者若未接受定期監測,將可能誤入肝病三部曲。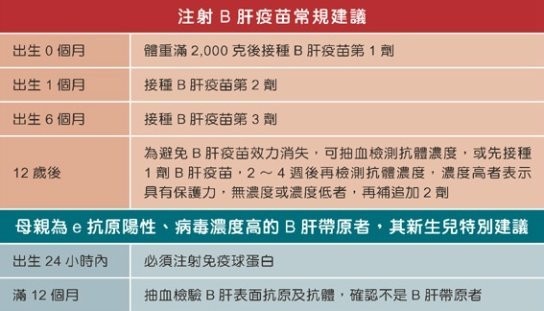
圖片來自九大消化系專科聯盟四大迷思普遍 恐延誤治療時機為釐清疫苗斷層世代的認知現況,台灣癌症基金會委託公信力調查單位進行全國性調查,結果顯示四大主要認知危機:1.傳染途徑誤解:近五成民眾不清楚B肝的傳染方式,約四成誤以為吃飯、講話會傳染,造成不必要的恐慌與污名化。2.知道帶原卻不追蹤:儘管94%民眾知道自己是否為B肝帶原者,但仍有三成未定期接受醫師追蹤。3.沒症狀就忽略:三分之一帶原者誤以為無症狀就無需處理,不清楚B肝多為「沉默性疾病」,即使指數正常也可能持續傷肝。4.自行停藥風險高:約四成曾服藥者會在未諮詢醫師情況下自行停藥,其中三成是因「指數正常」誤判,導致病毒復發風險大增。
張家崙醫師分享,很多病患是「知道卻不追蹤」、「沒症狀就不理」、「藥吃一半就停」,這些錯誤觀念正是肝癌高發的隱性主因。他提醒,B肝病毒活動與肝損傷並不總是同步,定期抽血與腹部超音波檢查是關鍵,停藥需由專業評估指引,不可自行決定。政策補破口 擴大篩檢對象強化防線國民健康署署長吳昭軍指出,B、C型肝炎是國人慢性肝病與肝癌的主因,衛生單位提供「終身一次免費BC肝炎篩檢」,並自2024年8月起將篩檢對象年齡下修至1986年以前出生者,盼能早期發現潛在帶原者,阻斷肝病發展。
吳昭軍署長強調,肝臟是沉默器官,發現症狀時往往已屬晚期,許多40歲以上民眾當年未接種疫苗,感染風險高。透過免費篩檢與後續追蹤,可有效預防肝硬化與肝癌發生,呼籲民眾主動接受檢查,也讓家人安心。
vector 發表在
痞客邦
留言(0)
人氣()
資料來源與版權所有:肝病防治學術基金會B、C肝合併代謝異常 死亡風險與罹患肝癌機率大增!諮詢/蘇東弘(臺大醫學院內科臨床教授、臺大醫院內科部主治醫師)、劉振驊(臺大醫學院內科臨床教授、臺大醫院內科部主治醫師)、黃上秦(臺大醫院北護分院內科主治醫師)
撰稿╱黃靜宜研究顯示,有代謝異常與脂肪肝,會加重B、C肝病人罹患肝癌的機率與死亡風險,因此除了治療肝炎病毒外,還應積極改善代謝症候群、維持健康體重與飲食習慣、定期追蹤肝功能。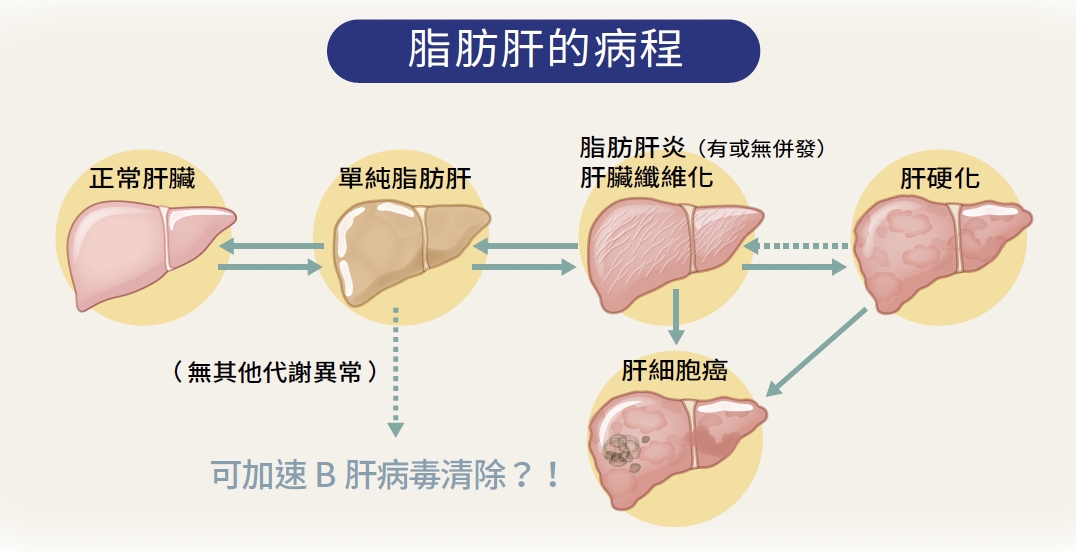 近年來由於飲食西化與生活型態的變遷,有代謝異常的情況越來越普遍。所謂代謝異常包括糖尿病、高血壓、體重過重、肥胖與血脂異常,而代謝異常往往也會引起脂肪肝,稱為代謝性脂肪肝病(metabolic dysfunction-associated steatotic liver disease, MASLD),估計全台約有3至4成的民眾罹患。由於代謝異常與脂肪肝病對於慢性B型肝炎患者與C肝感染者的長期影響,仍未完全釐清,臺大醫院對此展開一系列研究,成果發表於國際頂尖期刊《肝病學雜誌》(Journal of Hepatology),引發全球肝病領域的高度關注。
近年來由於飲食西化與生活型態的變遷,有代謝異常的情況越來越普遍。所謂代謝異常包括糖尿病、高血壓、體重過重、肥胖與血脂異常,而代謝異常往往也會引起脂肪肝,稱為代謝性脂肪肝病(metabolic dysfunction-associated steatotic liver disease, MASLD),估計全台約有3至4成的民眾罹患。由於代謝異常與脂肪肝病對於慢性B型肝炎患者與C肝感染者的長期影響,仍未完全釐清,臺大醫院對此展開一系列研究,成果發表於國際頂尖期刊《肝病學雜誌》(Journal of Hepatology),引發全球肝病領域的高度關注。
代謝性脂肪肝病的診斷方式主要依賴影像或病理檢查確認脂肪肝的存在,並進一步評估患者是否具有心血管代謝危險因子,共有5項,包括BMI或腰圍超標、血糖異常(包含空腹血糖增加、飯後血糖增加或有第二型糖尿病)、高血壓、高三酸甘油酯或高密度膽固醇過低等。如果患者有上述一項異常,且有脂肪肝(非其他明顯導致脂肪肝的病因,例如飲酒過量或藥物影響),就可以診斷為代謝異常脂肪肝病。
B肝患者合併代謝異常
死亡風險遽增研究團隊利用臺大醫院的醫療整合資料庫,收集8700名慢性B型肝炎合併脂肪肝患者長達15年(2006~2021)的資料進行追蹤分析,平均追蹤時間為9.1年,分析這些患者的長期死亡風險。
研究結果顯示,代謝異常會顯著增加B肝患者的死亡風險,比起無代謝異常者增加1.8倍,且代謝異常因子的數目與死亡風險呈現正相關,有超過3個或以上代謝異常因子的患者,死亡率比沒有代謝異常的患者高出2倍。
其中,糖尿病對B肝病人死亡風險的影響最為顯著。原本即有糖尿病者,死亡風險增加約2.3倍,而新發生的糖尿病人同樣面臨較高的死亡風險。此外,糖尿病患者的糖化血色素(HbA1c)數值越高,死亡風險也越高。相較於糖化血色素小於6%的對照組,如果糖化血色素6%到8%,或是大於8%,死亡風險就顯著增加,尤其是大於8%的組別。單純脂肪肝可抑制B肝病毒複製?然而,研究也意外發現,如果B型肝炎患者僅有單純脂肪肝但沒有其他代謝異常,反而可加速B肝病毒清除、減少肝硬化與肝癌,死亡風險反而會降低約38%。這顯示單純脂肪肝對B肝有特殊效應。為何如此?有部分細胞研究顯示,脂肪本身可以抑制B肝病毒複製,加速B肝病毒清除,進而減少B肝病毒對肝臟的影響。此外,推測有脂肪肝的人多半也沒有肌少症,而肌少症是預後不好的指標,但詳細原因還需進一步研究。
然而,僅有脂肪肝而未合併代謝異常的人其實不多,只佔該研究中有完整評估代謝指標者約1成,也就是9成脂肪肝病人均合併代謝異常;而且一旦有脂肪肝,很容易就進展到代謝異常,死亡風險就會上升了。因此,此一發現的意義並非在於肯定脂肪肝的益處,而是可作為日後研究的線索,找出治療B肝病毒的機轉與治療方式。
總結來說,有心血管代謝危險因子對B肝病人來說是不利因素,應針對這些問題予以改善,包括控制血糖、血脂、血壓與肥胖。這些危險因子目前都有藥物可以治療,再加上生活型態的調整,例如健康飲食、規律運動,即有機會改善。
此外,慢性B型肝炎患者應該定期回診,接受抽血與腹部超音波檢查以篩檢肝癌,並規律監測代謝指標,若有異常要及時處理,積極控制。
C肝病人約一半有脂肪肝
C肝治癒後仍有3成至於C肝方面,C肝病人合併代謝性脂肪肝病的比率原本就比較高,由於胰島素阻抗的影響,C肝患者更容易罹患代謝症候群,包括肥胖、高血壓、高血脂等,進一步加重脂肪肝的發展。研究顯示,約 55% 的C型肝炎患者會合併代謝性脂肪肝病,而一般人群的代謝性脂肪肝病發生率則約 30% 至 38%。
2014至2023年台灣有一項大型前瞻性研究,追蹤10家醫院共 1512 名接受經口服直接抗病毒藥物治癒之C肝病人,分析資料發現,未治療前有 45% 的人罹患代謝性脂肪肝病,治療後仍有36%的患者繼續受到此問題影響。C肝合併代謝性脂肪肝
發生肝癌風險增2倍以上為了解代謝性脂肪肝病對C肝病人造成的影響,另一項前瞻性研究收集9家醫學中心、1598名經口服抗病毒藥物治癒之C肝病人,其中919人(佔6成)治療後已無代謝性脂肪肝病,679人(佔4成)仍有。這些病人每6個月以影像學檢查合併甲型胎兒蛋白檢查追蹤肝細胞癌之發生率,共追蹤10年。
由於C型肝炎治療成功後,仍有殘存的肝癌風險,研究發現,這1598名患者每年肝癌的發生率約為 1.44%,但合併有代謝性脂肪肝病者,風險上升至 2.4%,比沒有代謝性脂肪肝病的患者(0.7%)高出3倍。
研究團隊繼續套用其他模型分析也顯示,C肝病人治癒後,有代謝性脂肪肝病者比起沒有的人,罹患肝癌的風險高出2倍。
研究也分析了心血管代謝危險因子、脂肪肝與肝癌之間的關係,結果顯示,應是先有心血管代謝問題(如三高、肥胖),導致代謝性脂肪肝病,進而導致肝癌。亦即代謝性脂肪肝為中介因子。
因此,針對C肝病人的整體建議為,一定要治療C肝,治癒後仍須從源頭去控制心血管代謝危險因子,避免代謝性脂肪肝病的發生。若已有代謝性脂肪肝病,應定期追蹤以早期偵測肝癌。而透過生活習慣的調節與藥物控制,可減少心血管代謝危險因子與脂肪肝對未來發生肝癌之風險。

vector 發表在
痞客邦
留言(0)
人氣()
資料來源與版權所有:肝病防治學術基金會
肝爹信箱有問必答(50)撰稿 / 謝佳燕(本會專業護理師)2025-04-15歡迎來電詢問
免費諮詢專線:0800-000-583
1.肝癌復發轉移,牛樟芝有療效嗎?Q:我爸爸是慢性C型肝炎併有肝癌,陸續也接受了電燒、栓塞等治療。肝癌多次復發又有轉移,已在去年接受樂衛瑪搭配放射線治療,但最近回診再評估,腫瘤並未縮小,所以不能再申請樂衛瑪,想請問還有其他的方法嗎?家人也考慮採用民間療法,想請問有「牛樟芝」類的療效資料嗎?A:牛樟芝對於肝癌的療效,過去僅止於在細胞實驗和動物實驗中的觀察,從來沒有做過人體試驗。因此牛樟芝雖被認定為保健食品,但從來沒有肝癌患者接受牛樟芝治療的臨床研究及正式報告,所以無法判斷。
2.慢性B肝合併嚴重脂肪肝,會增加癌症機率嗎?Q:我是慢性B肝帶原者,有定期追蹤。半年前因跌倒造成膝關節受傷,導致活動受限,因此造成體重暴增,超音波檢查發現有中度脂肪肝,抽血雖無三高,但都面臨警戒,其中糖化血色素(HbA1c)為6.8%,醫師說可能有潛在糖尿病,告誡要做體重管理,否則容易發生癌症或心血管疾病。想請問慢性B肝併有嚴重的脂肪肝,為何會增加癌症發生的機率?A:過去已有許多資料指出,慢性B肝患者若合併有代謝性疾病(糖尿病、高血壓、高血脂),罹患肝癌之機率會顯著增加,其中糖尿病的影響最大。3.治療C型肝炎需安排多少時間?Q:多年前我曾參加肝病篩檢,被檢驗出有C型肝炎,但因出國讀書及就業,未對這個部分再進一步追蹤檢查。這次有機會回台短期停留,想請問若想趁此次機會治療C型肝炎,需要安排多久比較適當?A:建議安排半年左右較理想,因為現在C肝全口服藥物的療程約8至12周,治療結束後需繼續追蹤12周並檢測血中C肝病毒量,測不到病毒才能判定治療成功。
 4.B肝表面抗原(HBsAg)由陽性轉為陰性,代表已經痊癒嗎?Q:一位50歲男性為B肝帶原者,他的血中HBsAg (+)/Anti-HBs (-) 持續多年,最近一次抽血變成HBsAg (-)/Anti-HBs (+),是否表示B肝已痊癒不再是帶原者?還需定期追蹤嗎?A:一旦成為B肝帶原者,終生都是帶原者。即使HBsAg(+) 多年後轉為 HBsAg(-) 且B肝表面抗體Anti-HBs(+),僅表示對B肝病毒產生一些免疫反應,但仍是B肝帶原者。而且由於多年帶原,可能已對肝臟造成某種程度的損傷,發生肝癌之機率仍較高,故務必維持定期回診追蹤肝功能及接受腹部超音波檢查的習慣,以便肝臟有問題時能早期發現。5.有肝硬化,可以做痔瘡手術嗎?Q:舅舅年輕從商,喝酒應酬如日常,時間久了,肝臟也演變成肝硬化,兩年前還因為吐血才知道食道有靜脈瘤。最近舅舅大便後有鮮血已經有一陣子了,就醫發現內痔變嚴重了。請問有肝硬化的情況下,可以做痔瘡手術嗎?A:肝硬化患者的肝臟功能若仍然屬於Child A級,血液凝固時間在正常範圍內或僅輕微延長,血小板數目至少有70,000以上,一般痔瘡手術應該沒有問題。需要注意的是:若痔瘡是肝門脈高壓(肝硬化的併發症)所造成,則手術可能不易完全處理乾淨,也較可能復發。
4.B肝表面抗原(HBsAg)由陽性轉為陰性,代表已經痊癒嗎?Q:一位50歲男性為B肝帶原者,他的血中HBsAg (+)/Anti-HBs (-) 持續多年,最近一次抽血變成HBsAg (-)/Anti-HBs (+),是否表示B肝已痊癒不再是帶原者?還需定期追蹤嗎?A:一旦成為B肝帶原者,終生都是帶原者。即使HBsAg(+) 多年後轉為 HBsAg(-) 且B肝表面抗體Anti-HBs(+),僅表示對B肝病毒產生一些免疫反應,但仍是B肝帶原者。而且由於多年帶原,可能已對肝臟造成某種程度的損傷,發生肝癌之機率仍較高,故務必維持定期回診追蹤肝功能及接受腹部超音波檢查的習慣,以便肝臟有問題時能早期發現。5.有肝硬化,可以做痔瘡手術嗎?Q:舅舅年輕從商,喝酒應酬如日常,時間久了,肝臟也演變成肝硬化,兩年前還因為吐血才知道食道有靜脈瘤。最近舅舅大便後有鮮血已經有一陣子了,就醫發現內痔變嚴重了。請問有肝硬化的情況下,可以做痔瘡手術嗎?A:肝硬化患者的肝臟功能若仍然屬於Child A級,血液凝固時間在正常範圍內或僅輕微延長,血小板數目至少有70,000以上,一般痔瘡手術應該沒有問題。需要注意的是:若痔瘡是肝門脈高壓(肝硬化的併發症)所造成,則手術可能不易完全處理乾淨,也較可能復發。
vector 發表在
痞客邦
留言(0)
人氣()
vector 發表在
痞客邦
留言(0)
人氣()
資料來源與版權所有:中央健康保險署健保113年12月起再通過多項醫療服務納入給付 守護全民健康中央健康保險署(以下簡稱健保署)自113年12月1日起新增修訂30項醫療服務診療項目納入給付,包括7類癌症單基因檢測、「B型肝炎病毒核心相關抗原(HBcrAg)合併表面抗原(HBsAg)定量檢驗」及用於治療主動脈瓣膜疾病之尾崎式手術(Ozaki procedure)等,預估一年約6.6萬人受惠。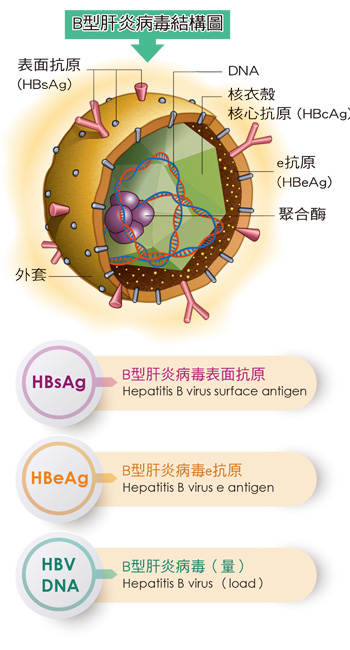 健保署表示,繼本(113)年5月新增12種癌症的次世代基因定序(NGS)檢測,再新增7類癌症的單基因檢測,輔助臨床醫師為病人制定個人化的治療方案,預估每年再嘉惠約1萬名癌症病人,挹注約1億點。考量B型肝炎停藥後之高復發率為一大臨床挑戰,透過新增給付HBcrAg檢測能評估肝細胞內的cccDNA活性,提供臨床判斷停藥的重要依據,降低停藥後猛爆性肝炎及相關併發症風險,預估每年3.4萬人受惠。
健保署表示,繼本(113)年5月新增12種癌症的次世代基因定序(NGS)檢測,再新增7類癌症的單基因檢測,輔助臨床醫師為病人制定個人化的治療方案,預估每年再嘉惠約1萬名癌症病人,挹注約1億點。考量B型肝炎停藥後之高復發率為一大臨床挑戰,透過新增給付HBcrAg檢測能評估肝細胞內的cccDNA活性,提供臨床判斷停藥的重要依據,降低停藥後猛爆性肝炎及相關併發症風險,預估每年3.4萬人受惠。
健保署表示,攝護腺癌為國人癌症死亡排名第五位,為輔助提升攝護腺癌診斷準確度,新增給付「二胺基酸攝護腺特異抗原前驅物(p2PSA)檢測」,用於區分良性攝護腺疾病與攝護腺特異抗原(PSA)濃度處於灰色地帶的攝護腺癌病人,避免不必要的手術切片,減少併發症的風險,預估每年1.9萬人受惠;針對主動脈瓣膜疾病的患者,新增「尾崎式手術」(主動脈瓣之自體/人工心包膜新瓣葉重建手術)給付,相較於傳統治療方式,手術時間短、再手術率低,為18歲以下符合適應症之病童提供創新且更安全的治療選擇,預估每年13人受惠,挹注5百萬點。
健保署表示,醫療科技日新月異,將持續配合新醫療技術發展及臨床照護需求,編列新醫療科技預算以新增或修訂醫療服務診療項目,並與醫界專家、付費者代表等共同努力,提供最新醫療技術,提升醫療服務品質,守護民眾健康。
------------------------------------------------------------------B 型肝炎病毒核心關連抗原合併表面抗原定量檢驗(HBcrAg/HBsAg(Quant.))檢驗方法化學冷光酵素免疫分析法(Chemiluminescent enzyme immunoassay,CLEIA),Fujirebio Lumipulse G1200生物參考區間HBcrAg: <3 LogU/mL;
HBsAg(Quant.): <0.005 IU/mL適應症定量血清中 HBcrAg 及 HBsAg 濃度,協助 B 型肝炎感染輔助診斷與治療效果監控。臨床意義目前已知在感染慢性B型肝炎過程中,HBV病毒數量會產生改變,且其病毒量與B肝的感染力及治療後的預後(prognosis)是有相關性的。依據研究指出,血清中HBV核心關連抗原(Hepatitis B core-related antigen, HBcrAg)檢測可用來作為HBV感染的標記,且不易受抗病毒藥物及免疫複合體的影響。HBcrAg則有HBeAg、 HBcAg(HBV核心抗原)及具有分子量22Kd的p22cr之稱的HBV前核心蛋白三種。
HBeAg、HBcAg與p22cr核心蛋白即使在使用抗病毒藥物(如Lamivudine、Entecavir)抑制HBV DNA合成時,仍能檢測肝內殘存病毒,協助判斷治療效果及停藥時機,並可為慢性肝炎病程提供訊息。HBcrAg測定以血清為檢體,因此比侵入性的肝臟活檢更易於操作且具臨床可行性。
一般會檢測血液中之HBeAg或血液中之HBV-DNA,然而這些方法具有限制因素,當HBeAg與HBeAb形成免疫複合體時,則無法檢測HBeAg。如在服用lamivudine干安能、adefovir干適能或entecavir貝樂克等抗病毒藥物時,使用諸如PCR(聚合酶連鎖反應)和TMA(轉錄介導的擴增)的基因擴增方法,因用藥DNA合成會受到抑制,並會抑制包含HBV DNA的病毒顆粒的釋放,因此,即使肝臟内HBV還存在,使用上述基因擴增法進行的HBV DNA檢測結果有可能呈偽陰性。
HBsAg定量則能反應HBV DNA及肝內cccDNA濃度,與慢性B型肝炎感染階段高度相關。研究顯示HBsAg可區分不同期的慢性B型肝炎感染,並作為非活動性帶原者的血清標記。此外,HBsAg廣泛應用於B型肝炎病毒感染的輔助診斷及監測,包括判斷患者是否康復或成為慢性帶原者。其定量結果能輔助評估治療反應,監控病程進展,並為治療策略提供依據。
整體而言,HBcrAg與HBsAg定量檢測結合使用,有助於提升B型肝炎的診療精準度,包括病情評估、治療監控及停藥決策,為臨床醫師提供可靠的參考依據。
以上資料來源:https://www2.cch.org.tw/labsearch/Data/2081/113030.pdf
vector 發表在
痞客邦
留言(0)
人氣()
vector 發表在
痞客邦
留言(0)
人氣()