《愛肝加油站》肝癌、肝炎、生殖器腫瘤 都可能使胎兒蛋白升高
文/許金川 2020-09-07
Q:我的先生有C型肝炎,去年服用C肝口服新藥,已經治癒C型肝炎,但是今年5月追蹤,卻發現甲種胎兒蛋白升高到32,腹部超音波沒看到腫瘤,做了腹部及肺部電腦斷層也沒問題,8月再追蹤,胎兒蛋白爬升到84,又安排了核磁共振,也無異狀。
醫師建議先密集追蹤,安排3個月後再抽血及影像檢查,可是指數這麼高,實在讓人擔心,請問有什麼方法可以讓胎兒蛋白恢復正常嗎?
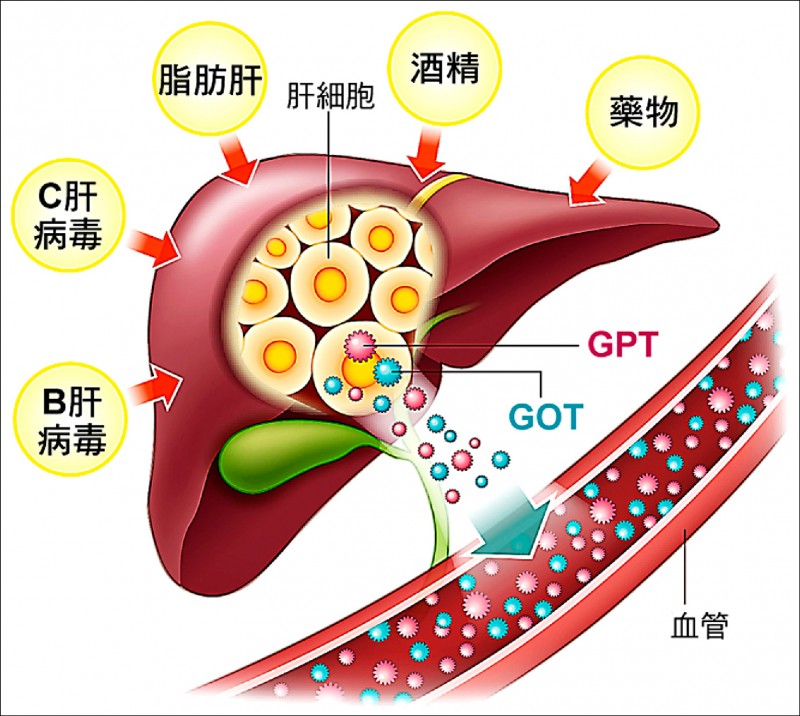
A:甲種胎兒蛋白(AFP)是目前診斷肝癌最重要的抽血篩檢項目,一旦抽血甲種胎兒蛋白升高,得到肝癌的機率大約95%以上。不過,除了肝細胞癌會讓甲種胎兒蛋白升高,若有發生急性肝炎,肝細胞修復及再生時,也會分泌甲種胎兒蛋白,另外生殖器官(睪丸或卵巢)長了腫瘤,或有胃癌、膽管癌等,也都可能會造成甲種胎兒蛋白異常偏高,因此,唯有揪出病因,對症治療,才能讓甲種胎兒蛋白下降、恢復到正常值內。
您先生的C肝病毒雖已用C肝全口服新藥治癒,但發生肝癌的機率仍然存在。因為對全世界大部分的C肝病友而言,C肝治療的藥物發明太晚了。大部分的C肝病友在治療前肝臟或多或少都已經有了變化,可能已經有了肝纖維化或已經有了肝硬化,而肝炎或肝硬化的肝臟是很容易長出肝癌的。這是C型肝炎可怕的地方。你老公近日抽血胎兒蛋白偏高,自然要很小心密切追蹤。
不過,由於目前的影像檢查包括腹部超音波、電腦斷層及核磁共振等,都未看到肝臟有惡性腫瘤,如果肝指數GOT、GPT也完全正常,無急性肝炎跡象,可先保持觀察,2-3個月後再追蹤甲種胎兒蛋白數值及影像檢查。
此情況在臨床不算少見,有可能是肝腫瘤還小、特徵不明顯,所以影像檢查還無法顯現出來,待觀察一段時間,或許腫瘤更成形,體積變大,也就會較清楚呈現在影像上了,但如果遲遲未見有肝腫瘤,胎兒蛋白卻仍偏高,則要考量是否存有其他導致胎兒蛋白升高的原因,可至泌尿科評估生殖器官是否出問題,最好也安排腸胃鏡檢查確認有無消化道腫瘤。
---------------------------------
資料來源與版權所有:肝病防治學術基金會
《愛肝加油站》小於1公分膽囊瘜肉 保持定期追蹤即可
文/許金川 2020-09-14
Q:我這一、兩個月,常常腹部悶痛不舒服,服用胃藥後會稍微舒緩一點,但有時即使吃了胃藥也沒什麼幫助,逼不得已只好去看診。醫師幫我做了腹部超音波,發現膽囊內有一顆瘜肉0.6公分,其他沒什麼異狀,醫師說膽囊瘜肉追蹤就好,但建議我做個胃鏡。
請問膽囊瘜肉到底要不要緊?我記得大腸瘜肉都要切除,我的膽囊瘜肉有需要儘快開刀切除嗎?
A:臨床上最常見的膽囊疾病大概就是膽結石及膽囊瘜肉了,一般來說,膽囊瘜肉幾乎沒有症狀,大多是影像檢查時意外發現的,以膽固醇瘜肉最為常見,此類型的瘜肉通常是多發性的,小於一公分,且大都是有細柄的瘜肉;另一類型的瘜肉稱為發炎性瘜肉,通常都是因為膽囊壁不斷被刺激,黏膜增生後形成的。
基本上,大部分的膽囊瘜肉都是良性的,轉為惡性的機率也很低,因此,如果是小於一公分的膽囊瘜肉,通常只要每半年至一年追蹤一次腹部超音波就好,不用急著開刀切除膽囊,除非是瘜肉越長越大,大於一公分以上,或是瘜肉的型態屬於底部較寬、沒有細柄,直接吸附在膽囊壁上,擔心有可能是膽囊壁細胞病變增生,較有惡性風險,才需要手術切除。
因此,您的膽囊瘜肉0.6公分,如果影像檢查看來也無惡性特徵,半年後再追蹤腹部超音波即可。至於您的腹部悶痛,應該與膽囊瘜肉相關不大,所以會建議先做胃鏡,釐清是否有潰瘍的情況,假如胃鏡檢查也無法解釋腹部悶痛的原因,最好做個電腦斷層或核磁共振詳查,確認有無其他問題,例如胰臟疾病,或是有細小的結石或細沙,堵塞膽道引起發炎。
--------------------------
資料來源與版權所有:肝病防治學術基金會
《愛肝加油站》肝功能嚴重衰退 有可能影響血糖
文/許金川 2020-09-21
Q:我的父親大概10年前因為車禍住院,才意外得知自己有慢性B型肝炎及肝硬化,從此規律追蹤,也有服用B肝抗病毒藥物,病況一直都很穩定。怎知他聽信一位朋友的建議,偷偷服用一種藻類的保健食品,兩週前爆發猛爆性肝炎,緊急入院治療。
奇怪的是,我的父親本來是沒有糖尿病的,但是他這一次住院血糖值卻高低起伏很大,請問這也跟肝病有相關嗎?
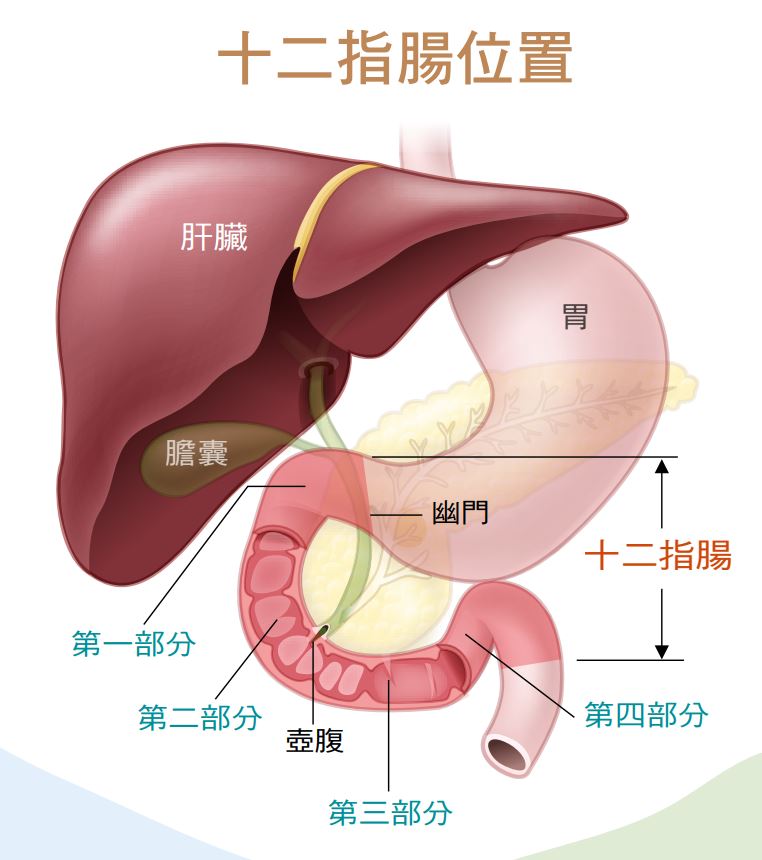
A:肝臟是人體的化學處理中心,除了轉換、解毒功能外,也是人體儲存能量的倉庫,我們吃進去的食物經過口腔唾液、十二指腸及胰臟等酵素分解,才能變成人體細胞可以吸收利用的葡萄糖。這些葡萄糖經由腸道吸收後進入血液,部分拿來做為人體腦部、肌肉活動之用,其它則轉為肝醣,貯存在肝臟與肌肉,但如果吃太多,過多的葡萄糖還會轉成脂肪存在身體組織,脂肪肝、鮪魚肚就是這樣堆積出來的。
當人體飢餓、血糖太低,肝臟的肝醣會分解轉為葡萄糖釋出到血液中,使血糖保持穩定,讓我們不至於一旦空腹沒進食,就出現低血糖的情況,也就是說肝臟具有調節血糖濃度的功能。
一般的慢性B、C型肝炎患者或早、中期的肝硬化患者或中、小型的肝癌病友,肝臟功能都還在正常範圍內,所以血糖應該不會因此受影響,都可維持穩定。
不過,如果是猛爆性肝炎病患,或是嚴重肝硬化及末期肝癌患者,肝細胞損傷太厲害,肝臟衰竭無法維持正常機能,此時肝臟無法將血液中多餘的糖分轉為肝醣貯存起來,血糖值就會偏高;當人體需要肝醣分解釋出葡萄糖,肝臟又沒有足夠的肝醣可供使用,血糖可能因此降得很快,出現低血糖症狀。
因此,對於肝功能衰退厲害的病患,照顧上除了監測肝臟功能,血糖的評估控制也不容忽略。
-----------------------
資料來源與版權所有:肝病防治學術基金會
《愛肝加油站》C肝抗體陽性 測無病毒代表痊癒
文/許金川 2020-09-28
Q:我先生每兩年會做體檢,結果都正常沒問題,但是今年8月的體檢卻顯示他有C型肝炎,我們很吃驚,趕緊求診肝膽科醫師,自費驗了C型肝炎病毒,病毒測不到,但是C肝抗體(anti-HCV)確實是陽性的,醫師說不用太擔心,即使有受到C肝病毒感染也已經痊癒了。請問感染到C肝病毒,怎麼我先生一點感覺都沒有?目前需服用C肝抗病毒藥治療?如果跟先生有親密行為,會被傳染嗎?
A:C型肝炎的傳染主要是藉著含有C型肝炎病毒感染的血液及體液,透過損傷的皮膚或黏膜進入體內而傳染,所以如果與他人共用注射針頭,或是看牙、針灸、紋眉、穿耳洞,皮膚有傷口又接觸到消毒不完全的器械,都可能因此不小心染到C肝病毒,此外,與別人共用刮鬍刀、牙刷、指甲剪甚至刮痧板等,也是可能的傳染方式,至於夫妻間的接吻或性行為,造成C肝病毒感染的機率很低。
由於肝臟內部沒有痛覺神經,大部分患者感染到C肝病毒都無自覺,很多人是抽血意外發現的,除非是感染後引起厲害的肝炎反應,肝指數高達好幾百甚至上千,才可能合併有疲倦、胃口差或右上腹悶痛等情況,更嚴重者才會出現茶色尿、皮膚黃等黃疸症狀,但此情況臨床並不常見。
您先生過去幾年體檢並無顯示有C型肝炎,但是今年檢查C肝抗體(anti-HCV)卻呈陽性,表示有C型肝炎,有可能是過去體內已有低量的C肝抗體,但因為量很低,驗不出來,本次檢測時C肝抗體的量稍高,所以轉而呈現陽性,另一種情況則是過去確實沒有C型肝炎,這一、兩年才被C肝病毒給感染了。
不過就算有被C肝病毒感染,您先生目前的C肝病毒(HCV-RNA)已經測不到,代表C型肝炎痊癒了,理應沒有傳染力,所以夫妻間的親密行為無須太憂心,此情況也不需服用C肝抗病毒藥物治療,但仍無法免除日後得到肝癌的風險,因此日後還是要持續追蹤抽血及腹部超音波檢查。