vector 發表在
痞客邦
留言(0)
人氣()
vector 發表在
痞客邦
留言(0)
人氣()
資料來源與版權所有:iCare愛健康
最好的保肝藥就是新鮮的食材
News98 名醫on call–Mar 27,2017
主講人好心肝門診中心家庭醫學部主任 粘曉菁 醫師

Q:奔波兩地工作,如何維持身體健康?
A:好心情是最重要的因素,因為工作忙然後沒有做大量的身體運動,但有不停地走動,現在有運動的觀念以後,在比較沒有人的情況下會甩手,做一些運動讓全身不斷的動起來,好心情最重要的一句話就是心美看什麼都美,這影響了很大的生活態度,要活就一定要動,絕對沒有人可以想活著但不動,這是完全不健康的,多動可以讓生理跟心理都保持著健康。
Q:已經有輕微的硬化可以用吃的來保肝?在小朋友身上也適用嗎?
A:在台灣人的肝病裡,一直都是用藥物來保健身體,這是要修正的地方,可能是因為全民健保太方便了,所以很多人其實都會拿藥物來做保養,對身體來說不是很好的循環,應該是透過自然的食物中攝取很多氧份,那才是最重要的,最好的保肝藥,就是新鮮的飲食,不吃來路不明的偏方草藥,肝臟真的有發炎時,就是要讓他好好休息,一些藥物或是保健食品,都是需要肝臟來排毒解毒,這時都會加重肝臟的負擔。
如果是慢性病的患者,譬如高血壓、糖尿病、高血脂,這些已經無法用食材來好好控制的情況下,這時就必須要依靠醫師的處方,定期的服藥,畢竟現在的科技非常的發達,在合法製藥的過程,已經有很多的小白老鼠,做過多次上千萬的人體試驗,都能為我們的掛保證了,這些來路不明的藥物,千萬不要讓自己變成白老鼠來做實驗。
Q:先生有B肝,太太沒有抗體會被感染嗎?有什麼防範的措施嗎?
A:本身不是B肝者,本身也沒有保護力的抗體,這時要打B肝的預防針,跟小朋友一樣打三劑,產生完整的保護力,因為畢竟B肝、C肝,這兩種是會經由血液、體液傳然給大家的病毒,性行為還是其中傳染的途徑,最好要做B肝疫苗的防護,才能比保險套來的更有效,但是如果先生是C肝,因為全世界還沒有C肝的疫苗研發出來,這時還是必須定期的來做檢查,才會知道自己的肝臟到底好不好。
Q:C肝患者檢查都沒有病毒量,沒有經濟上的問題需要治療嗎?B肝有抗體表示一被子都不會再感染嗎?
A:C肝患者只要肝功能指數都正常,也驗不出病毒量,建議定期半年做抽血跟超音波的檢查就可以了,在這個時間點還不需要做治療,但是如果是C肝的患者,已經開始有發炎,病毒量又極高時,這時就必須跟醫師好好諮詢,要用傳統的打干擾素或是最新的口服藥物來治療,還是等可以被納入健保時再去治療,每個人使用的時間點跟自己本身的肝臟功能好壞是有絕對相關的,如果肝功能只是ok,可以在半年做抽血跟超音波檢查就可以了。
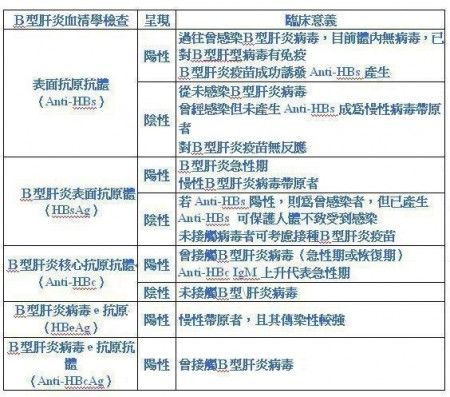
本身不是B肝的帶原,但有B肝的保護力抗體,但是記憶中並沒有打過B肝的疫苗,如果是這樣子台灣的成年人都是以前有遇過B肝過的病毒,後來自己很幸運變成有的抗體,血液中驗不到病毒不表示沒有,因為B肝的病毒很詭異,會跑到肝臟裡去躲起來,所以仍然會有癌化的可能,如果印象中沒有打過B肝抗體,最少定期一年要做三次超音波跟抽血的檢查,只要抗體產生,就表示說不會再被的抗體所感染,除非遇到變種的B肝病毒,所施打的抗體是無法對抗他的,這是極少數的情況。
vector 發表在
痞客邦
留言(0)
人氣()
資料來源與版權所有:肝病防治學術基金會
《愛肝加油站》─B級以上肝硬化 不適用健保C肝新藥
文/許金川
Q:我的媽媽從年輕就知道有C型肝炎,基因型是1b,且合併有肝硬化多年,但因為肝功能不夠理想,所以一直都不能做干擾素治療。前一陣子她還肝昏迷住院,聽說現在C型肝炎的口服新藥,不用合併干擾素就可以治癒C型肝炎,我很想給媽媽試試新藥,可是醫師說媽媽的情況健保不給付,請問如果自費治療,以媽媽的情況適合嗎?
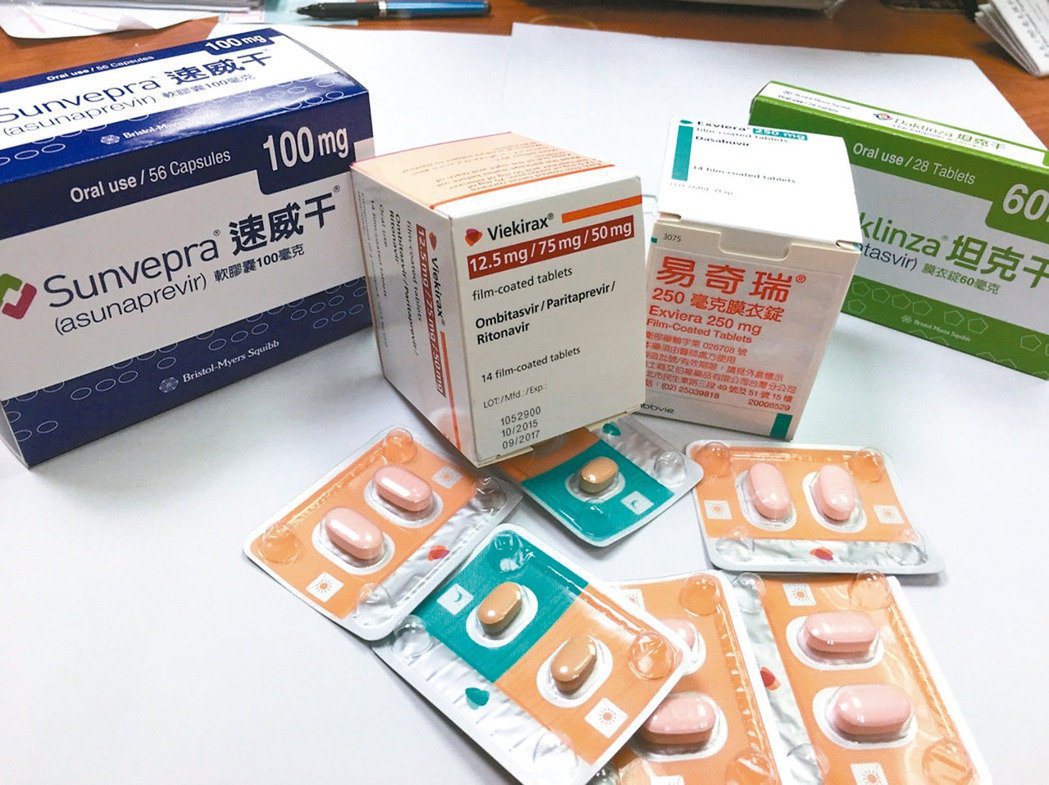
A:目前C型肝炎的全口服新藥有必治妥(BMS)藥廠的「坦克干」加「速威干」(Daklinza+Sunvepra),以及艾伯維(AbbVie)藥廠的「維建樂」加「易奇瑞」(Viekirax+Exviera),這兩家藥廠的藥物已納入健保。
至於吉利德藥廠的「索華迪(Sovaldi)」與「夏奉寧(Harvoni)」,還有默沙東藥廠近期在台灣核准上市的新藥「Zepatier」都還未納入健保,須自費使用。
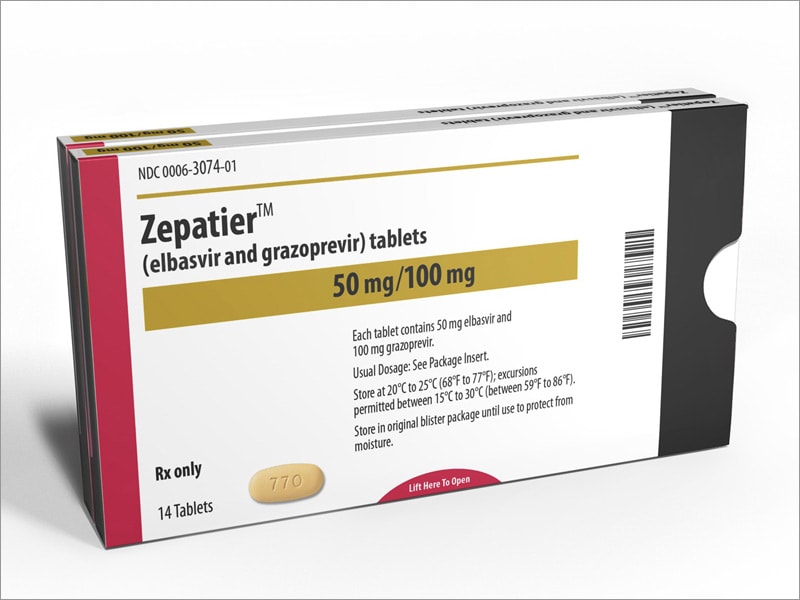
Merck的C肝新藥Zepatier(中文名為賀肝樂)今年四月在台上市,需要自費使用,僅適用於治療病毒基因型第1或第4型、輕度肝硬化Child A之患者。
以您媽媽的情況,她曾經發生肝昏迷,表示肝硬化已經到「失代償」的程度,也就是肝臟功能有衰退。肝硬化分級大概已達B級以上,就不適合使用「坦克干」加「速威干」,或「維建樂」加「易奇瑞」治療了,因為這兩類藥物約有1%的機率會導致肝功能異常且肝功能衰退,所以只適用於肝硬化分級A級的患者。
因此,以您媽媽的情況而言,若要考慮用C肝新藥治療,大概只能自費使用「夏奉寧」了。
另外,要特別注意的是,C肝口服新藥和一些藥物可能會有交互作用,例如治療胃潰瘍的質子幫浦抑制劑、高血壓藥物、降血脂的藥物、治療心律不整及抗癲癇的藥物等,因此,在治療前一定要先確認目前用藥與C肝新藥是否會交互影響,以提升用藥安全。
----------------------------------
資料來源與版權所有:肝病防治學術基金會
《愛肝加油站》─肝癌若侵犯主要門靜脈 不適合做動脈栓塞療法
文/許金川
Q:我的父親罹患肝癌已經3年多了,這3年來,他陸續做了3次栓塞治療與1次電燒治療。最近檢查,肝癌又復發了,可是這次似乎比較嚴重,醫師說腫瘤已經有侵犯到主要門靜脈,所以可能不太適合再做動脈栓塞療法,建議我們可以考慮肝動脈灌注化療。
請問這兩者有何差異呢?
A:肝臟的血流主要由兩條血管供應,一條是門靜脈,另一條是肝動脈,供應肝癌營養的血管主要是肝動脈。動脈栓塞就是利用這個原理,堵塞供應肝癌的肝動脈,讓腫瘤因為缺乏血液營養而逐漸壞死,至於其他正常的肝臟組織因為還有門靜脈可供應血流,所以影響不至於太大。
臨床上,如果肝癌不適合手術切除或電燒治療,通常會退而選擇動脈栓塞療法,可是假若病患肝癌已經有侵犯到主要的門靜脈,門靜脈有可能被腫瘤阻塞,此時如果又做了動脈栓塞治療,等於是肝臟兩條主要的血流幹道都被堵住了,有可能會嚴重影響到肝臟功能,此時除了可考慮使用標靶藥物蕾沙瓦外,肝動脈灌注化學治療也是另一個治療選擇。
肝動脈灌注化療與動脈栓塞療法最大的不同在於治療時不需要堵塞肝動脈,因此才可用於肝門靜脈主幹被腫瘤堵塞的患者。
另外,動脈栓塞治療原則上是一次將化療藥物與栓塞凝膠粒子一次打完;肝動脈灌注化療則是預先將打藥的導管埋在體內,再由肝動脈持續給予化療藥物至腫瘤,所以患者需要每隔一段時間進行打藥,至於多久打藥一次?醫師會依照病患的情況而定。
----------------------------------
資料來源與版權所有:肝病防治學術基金會
《愛肝加油站》─肝癌能不能手術 要看碘氰綠試驗評估
文/許金川
Q:我的媽媽日前因身體不適到醫院檢查,意外發現有一顆2.3公分的肝癌,而且有肝硬化。原本預定要手術切除腫瘤,但入院做了一項「碘氰綠試驗」評估後,發現媽媽的肝臟功能不是很理想,不能開刀。
但醫師又說媽媽其他肝功能檢查結果都是正常的,為什麼會這樣?如果不能開刀,那還能做什麼治療?
A:肝癌患者如果要手術切除腫瘤,通常入院後會做一項「碘氰綠滯留試驗(ICG test)」。
「碘氰綠」是一種用來診斷肝臟循環機能的藥物,注入人體後,主要由肝臟代謝處理,在注入15及20分鐘後,抽血檢測血中殘存的ICG百分比,做為肝臟功能的評估。
一旦肝臟功能不良、代謝功能變差,此百分比就會上升,臨床上會依此做為肝臟可承受多大切除範圍的參考。
因此,你的母親原本要手術切除腫瘤,入院後做了此項試驗,應該是試驗的結果顯示,肝臟代謝功能不佳,擔心術後殘餘的肝臟無法負荷,所以無法開刀。
至於其他肝功能檢查項目包括:白蛋白、凝血時間、黃疸數值等,只要病患的肝硬化還在初期階段,應該都還是正常的。
對於ICG試驗結果不佳、不適合手術的病患,只要其他肝臟功能正常,其實可考慮電燒治療。
電燒治療對於3公分以下的小型肝癌,成效大多相當不錯,但有時如果腫瘤剛好長在膽囊或大血管旁邊,也不適合做電燒,此時就只能選擇動脈栓塞治療了!
----------------------------------
資料來源與版權所有:肝病防治學術基金會
《愛肝加油站》─B肝病毒測不到 GPT升高應是其他病因
文/許金川
Q:我是一位B肝帶原者,e抗原陰性,過去曾使用抗病毒藥物治療,結果停藥後3個月就復發,緊接著又開始第二次治療,目前已經用藥快3年了,大約2年前,就測不到B肝病毒數,但是我的GOT、GPT這半年來卻升高至100左右。
為什麼我的B肝病毒已經測不到,可是肝指數卻會異常升高?我到底可不可以停藥呢?
A:接受B型肝炎抗病毒藥治療,何時停藥?的確需要小心斟酌,特別是e抗原陰性的患者。
這是因為沒有e抗原陽性轉陰性的時間點可以參考,所以很難判斷。不過,一般來說,當e抗原陰性的患者用藥至B肝病毒消失,且GPT持續正常達一年半以上,這個時候就有機會能考慮停藥。
不過,您的情況比較特殊。因為您已經維持兩年測不到B肝病毒了,但GOT、GPT卻在半年前又升高至100,這表示肝臟又處於發炎狀態。不過測不到B肝病毒,所以發炎應該與B型肝炎病毒沒有太大的關係,推測可能是其他原因導致肝細胞發炎壞死。
建議可先確認有無其他可能導致肝臟慢性持續發炎的病因,包括:抽血檢測是否有感染到C型肝炎病毒?確認自體免疫性肝炎的相關指數等。
此外,這半年來有無服用任何保健食品或中草藥?也要仔細評估,還有一種肝病稱為非酒精性脂性肝炎,也會造成肝臟慢性發炎,好發於肥胖、糖尿病、高血脂等代謝症候群的患者。
假如一直無法找出肝炎的根本原因,大概就要考慮做肝臟切片了,透過以細針取一點肝臟組織來做病理化驗,以求找出目前肝炎的病因。
在未清楚明瞭目前肝臟發炎的原因之前,建議還是先持續用B肝抗病毒藥物,以策安全。
----------------------------------
資料來源與版權所有:肝病防治學術基金會
《愛肝加油站》─C肝胎兒蛋白升高 有可能長惡性腫瘤
文/許金川
Q:我的先生是C型肝炎病患,去年6月體檢時發現胎兒蛋白升高,但是超音波檢查並沒有看到異狀,加上沒有特別不舒服,也就沒理會。
今年3月檢查,竟然發現兩顆腫瘤,目前已經確定是肝細胞癌,一顆在右側大約5公分,另一顆比較小、在左側約2.7公分,怎麼會這樣呢?去年超音波沒有問題,今年再檢查卻變成這樣!
A:抽血發現胎兒蛋白升高,一定要小心以對,特別是B肝、C肝或肝硬化者,更是不能輕忽,因為很有可能是肝臟長了惡性腫瘤。
你的先生去年6月體檢發現胎兒蛋白升高,雖然超音波沒看到異狀,最好要進一步安排電腦斷層或核磁共振檢查再評估。不過,有時腫瘤太小,影像檢查不一定看得出來,此時就需要觀察一段時間再評估,因此,即使初步檢查都沒異狀,後續也要密集追蹤檢查,評估胎兒蛋白是否有再升高?影像檢查有無看到腫瘤?
如果以腫瘤的平均生長速度,1公分長到3公分最快只要4.6個月的時間,你先生去年6月胎兒蛋白升高,這段期間未持續追蹤,目前腫瘤5公分,這是有可能的。因肝臟內部沒有痛覺神經,所以並不會有特別不適的症狀,這也是肝病的可怕之處。
臨床上有些B、C型肝炎患者,以一年一次的公司體檢取代了B、C肝患者的定期追蹤,其實這樣是很危險的,因為有可能隔一年腫瘤已經長很大了,因此B肝帶原者和C肝感染者,每半年就應該要抽血檢測胎兒蛋白、肝指數及腹部超音波檢查。
如果已經合併有肝硬化者,罹患肝癌的風險更高,追蹤間隔時間則應縮短為3個月,如有異狀,才能及早發現、及時治療。
(作者為台大醫學院內科名譽教授、財團法人肝病防治學術基金會董事長)
vector 發表在
痞客邦
留言(0)
人氣()
vector 發表在
痞客邦
留言(0)
人氣()
vector 發表在
痞客邦
留言(0)
人氣()
vector 發表在
痞客邦
留言(0)
人氣()
資料來源與版權所有:奇摩新聞
GOT、GPT正常肝卻硬化 這招逆轉肝硬化
徐士哲主任
有病人提問:我的肝功能GPT、GOT正常,為什麼已經肝硬化了?臺大醫院雲林分院肝膽醫學中心主任徐士哲在《好心肝》雜誌受訪中說明這問題的答案是:GPT、GOT代表的是肝正在發炎,慢性肝炎其發炎程度起伏不定,這兩個指數不一定會異常。肝硬化是長期肝臟發炎產生的結果。肝炎雖然緩解但肝臟可能已發生硬化,好比戰火已息但戰場已成廢墟。
對於肝硬化,不少人了解有限,有人不解:平時看不出身體有異狀,突然吐血,為何竟然是肝硬化引起?徐士哲說明,肝臟是人體最大的器官。進入肝臟的血管有兩條,一為肝門靜脈,提供肝臟約四分之三的血流量;另一條是肝動脈,提供肝臟約四分之一的血流。
當慢性肝病發展成為肝硬化之後,肝臟內異常增生的結締組織造成門靜脈的血流阻力增加,門靜脈壓力變大,形同「水溝阻塞」。血液流動不順時,為了找出路,就往門靜脈側支循環流去,導致回堵到食道靜脈或胃靜脈;當靜脈曲張愈來愈嚴重,血管壁變薄、鼓起,形成俗稱的「食道靜脈瘤」或「胃靜脈瘤」;一旦壓力大到一個程度,曲張的血管就會破裂出血。
肝硬化引發食道靜脈瘤或胃靜脈瘤破裂出血,出血量大時可能造成病人低血壓昏迷,有生命危險,應盡速送醫治療。此時必須先給予輸液及輸血治療以穩定病患生命徵象;進而安排內視鏡檢查,找出出血點,以內視鏡治療止血或配合其他方式止血。由於病人很可能在發病過程因大量吐血而嗆到窒息,所以有時需要先放置氣管內管,保護好呼吸
在內視鏡治療術尚未普及的年代,肝硬化患者發生胃食道靜脈瘤出血,多半會被判定「回天乏術」,要家屬準備後事。許多影劇也會以此為橋段,彰顯戲劇力道。隨著醫療進步,現在肝硬化並非不可逆的疾病。若及早針對病因治療,初期的肝硬化有很高的機率可以逆轉;即便是中重度的肝硬化,也有機會逐漸好轉。臨床研究發現,病毒性肝炎合併肝硬化的患者,只要配合醫囑規律用藥,將病毒壓制或廓清,配合身體自我的修復機能,若干年後追蹤肝切片,可發現部分病患之肝硬化程度已大幅改善。
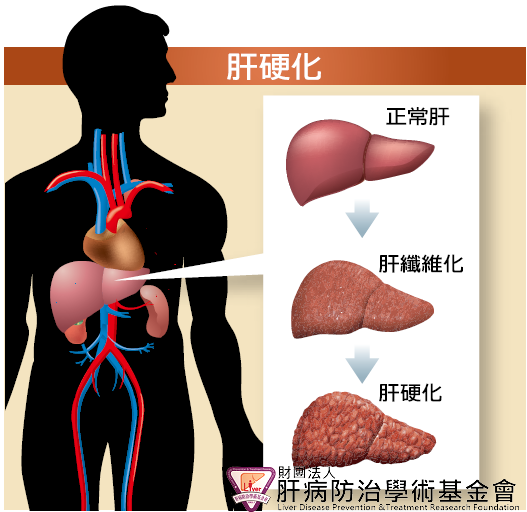
現在治療B、C肝藥物包括口服抗病毒藥以及干擾素,可有效對抗病毒,控制病情。當病毒量減少,不再日夜攻擊肝細胞,肝臟功能可望逐漸修復。但仍有少數患者肝硬化程度已非常嚴重,藥物治療效果不好,終極方法只有換肝一途。
延伸閱讀:為什麼肝硬化會吐血?
vector 發表在
痞客邦
留言(0)
人氣()
資料來源與版權所有:肝病防治學術基金會
「千杯千杯再千杯」小心酒精性肝病上身!
諮詢∕徐士哲(臺大醫院雲林分院肝膽醫學中心主任)
撰稿∕黃靜宜
雖然相較於西方國家,台灣因為喝酒過量引起酒精性肝病的人比率較低,但「喝酒喝到肝發炎、肝硬化」的人仍不在少數,尤其,國內有B、C型肝炎病毒的患者眾多,這些人若飲酒又過量,對肝臟的傷害會更加劇,提早產生肝硬化或肝癌。
陳先生有B型肝炎及肝硬化,服用抗病毒藥物後,病毒量已經低到測不到,然而,肝功能卻一直沒有正常過,醫師仔細詢問下才發現,事業有成的陳先生常需應酬,久而久之養成喝酒習慣,而且多半是喝烈酒。雖然每次在醫師勸說下都承諾要戒酒,卻一直做不到,只能眼睜睜看著超標的肝功能指數,持續傷害他的肝!
酒精為什麼會傷害肝臟?主要是酒精的高熱量會造成肝細胞裡三酸甘油酯堆積,引起脂肪肝,進而發生脂肪肝炎、引起肝纖維化。此外,酒精經肝臟代謝,其代謝產物也會對肝細胞造成傷害。從酒精性肝炎患者的肝臟病理組織上,可看到肝細胞內會有三酸甘油酯堆積,周遭會發炎、纖維化、硬化,還會造成自由基產生,刺激肝臟內「星狀細胞」的產生,而星狀細胞正是發動肝纖維化的關鍵細胞。
脂肪肝患者中,就有一部分族群是酒精引起的酒精性脂肪肝,另一部分則是肥胖等非酒精性因素引起。如何分辨?除了問病人病史、飲酒量外,酒精性肝炎患者的抽血檢驗數值會有些特徵,包括GOT比GPT高2倍到3倍,丙麩氨轉脢(r-GT)偏高,三酸甘油酯偏高,也常合併有尿酸偏高。此外,球蛋白也可能比較高。另外,透過腹部超音波檢查也可發現,喝酒的病人肝臟看起來會比較腫大且肝臟影像亮度增加。
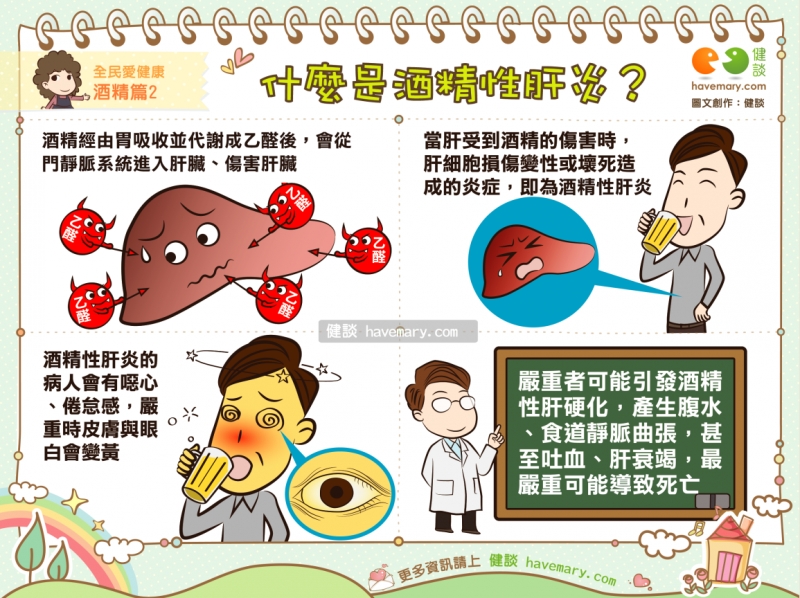
酒精過量 肝硬化風險增
當然,會不會喝酒喝到肝壞掉,跟喝酒的量和時間有關係。究竟喝多少酒精就會傷肝?並沒有絕對的標準,不過,國內曾有研究顯示,男性每天飲用的酒精量超過42克、女性28克,持續喝超過兩年,就可能引起酒精性肝病。國外曾有研究指出,男性每天飲用酒精超過60克,喝10年以上,發生肝硬化的比率就會增加6%到41%不等。
酒精量計算方式是酒的容量乘上酒精比重0.79,再乘上酒精濃度。例如100毫升、酒精濃度10%的酒,酒精量就是7.9公克。(即100x10%x0.79=7.9)。男性建議一天最好不要攝取超過42公克;女性對酒精的耐受量比較低,建議一天酒精量最多不超過28公克。
以一罐鋁罐裝的台灣啤酒為例,容量330ml,酒精濃度4.5%,換算酒精公克數就是11.7 克。換算起來,男性一天不宜超過3.5罐台啤,女性一天不宜超過2.3罐台啤。
戒酒為最重要的治療
飲酒導致肝臟發炎嚴重時,如何治療?醫學上有一個公式,會從GOT、GPT、凝血時間、膽紅素等數值來判斷是否要給予類固醇,可以改善短期的預後。但類固醇還是有一些副作用,會影響抵抗力、睡眠等,所以只會在肝臟急性發炎時使用,如果已經喝到肝硬化程度,此時再用類固醇也沒有好處。
臨床上大部份看到的酒精性肝炎病人,通常已經有黃疸、凝血異常等問題,代表肝臟已有慢性傷害,此時發炎反而已經不那麼厲害,也沒有使用類固醇的必要。在肝臟急遽發炎階段,最重要的治療就是戒酒,其他能做的有限。有些治療酒精性肝炎的藥物雖在研發中,但仍無明確的結果。
戒酒是很大的學問,病人有無動機及意志力是戒酒能否成功的最大關鍵。另外,消化科及身心科(精神科)也可以協助病人,例如有種幫助戒酒的藥物,它會影響酒精的代謝,去阻擋乙醛變醋酸,吃了這個藥,再去喝酒,乙醛就不會變醋酸,喝酒者會覺得很難受,讓你不想喝酒。但乙醛停留在身體內愈久,對身體愈有不好的影響,所以利用此藥戒酒也要小心。
酒精代謝慢,肝功能較差?錯!
「我才喝了一點酒,想說酒應該早就退了才敢開車,沒想到被警察攔下來酒測,還是被驗出超標!是不是我的肝不好,酒精才會代謝這麼慢?」
自從警察嚴格執行酒測後,這是民眾常有的疑問。其實,酒精雖然絕大部分經由肝臟代謝,而且每個人的代謝速度確實不太相同,但一般而言,人體每小時只能代謝8?10克的酒精,所以,如果喝了一罐330mL的啤酒(酒精約11.7公克),至少需要1小時才能將酒精代謝完畢。體格較苗條的民眾喝上三杯紅酒(ㄧ杯約150mL),可能要ㄧ整晚的功夫才能代謝完全。沒有讓肝臟有足夠的時間代謝酒精,酒測就會超標。
肝臟處理酒精(乙醇)的速度與肝臟內負責代謝乙醇的酵素有關,與肝功能(GOT、GPT)是沒有關係的,GOT、GPT是檢驗肝臟有沒有發炎的指標。如果自覺酒精退得慢,可別要求醫師要檢驗肝功能(GOT、GPT)!
缺乏ALDH2酵素 罹癌風險增
倒是有另一個問題要注意,如果是喝一點點酒就容易臉紅心悸的人,很可能是體內缺乏「ALDH2」酵素,這樣的人就千萬不要多喝酒了。這是因為缺乏「ALDH2」酵素,會使「乙醛」代謝成乙酸的速度比較慢,而乙醛具有毒性,還是致癌物質,會使血管擴張、心跳加快。美國史丹福大學的研究已經顯示,台灣有高達47%的民眾缺乏ALDH2,是全球比率最高的國家。缺乏ALDH2酵素的人若每天喝2杯紅酒,罹患食道癌機會將較不喝酒者暴增50倍。
而不管你是喝酒後容易臉紅的人,還是千杯不醉面不改色的人,只要飲酒過量,都可能引起酒精性脂肪肝及酒精性肝炎,甚至肝硬化。所以要切記,「小酌怡情,大飲傷身」,一旦到了肝硬化階段,併發症會陸續產生,此時就算戒酒,要回復健康的肝就難了。
酒精代謝過程酒精(乙醇)進入人體後,會經由肝臟內的酵素分解為乙醛,之後再代謝為乙酸,最後再分解為二氧化碳及水排出體外。而酒精對人體之所以會造成傷害的主要代謝物為「乙醛」,它是世界衛生組織(WHO)公告的致癌物質之一,乙醛會在人體內到處亂竄,在體內待得愈久,對人體的傷害就愈大,反之,乙醛在體內待的時間愈短,對人體的傷害就愈小。

-----------------------------------------
Q&A/疑惑解除補給站
Q:戒酒後,原來因為酒精受損的肝臟就可以恢復健康嗎?
A : 如果尚未進展至肝硬化階段,戒酒就可以讓肝臟恢復健康。因酗酒導致肝指數飆高及輕度肝硬化之病患,經持續戒酒之後,肝功能指數仍有機會恢復正常,肝硬化程度也可獲致改善。但若肝臟機能已經因為喝酒喝到失代償階段,即使戒酒也不容易恢復了。
vector 發表在
痞客邦
留言(0)
人氣()
資料來源與版權所有:健康醫療網
重獲新生! 早治早好、C肝治療不要等
健康醫療網/記者林怡亭報導 2017-05-18
戰勝「肝」味人生 北榮百例C肝治療、成效驚人!
C肝口服新藥之總治療成效 比傳統治療效果顯著很多
今年1月24日衛福部開放C肝口服新藥納入健保,首波2,400名受惠患者中有逾百人於台北榮總接受治療,其中,台北榮總胃腸肝膽科副教授朱啟仁醫師的門診截至目前就收治近60名。在這60名基因型第一型C肝患者中,治療開始後兩週的病毒數降至以聚合酶鏈(PCR)方式偵測不到者逾6成、四週後有近9成5的患者完全測不到病毒。朱啟仁醫師就他個人的臨床經驗分析C肝口服新藥的效果指出,「與以往干擾素治療約有10%至15%退出率相比,C肝口服新藥退出率或無法完成的比率僅1.6%,相對低很多。」
其次,以總治療成效比較,治療過程中C肝口服新藥之病毒動力學也較傳統干擾素治療效果來得顯著,「從目前資料來看,以往基因型第一型C肝患者,干擾素治療四週後,僅有30%至40%可達未檢出病毒,而口服新藥治療四週後,有近90%至95%測不出病毒。」過去傳統干擾素治療的成功率約7成5,C肝口服新藥成功率已提升到近9成5至9成9,朱啟仁醫師指出,「無論是從順從性或治療效果,C肝口服新藥無疑是劃時代的進步,若感染病患可全面接受治療,預估未來C肝將可就此絕跡。」
肝功能不全者不建議使用 找到對的病人、須密集回診觀察
目前健保開放的兩款C肝口服新藥都不建議使用在肝功能代償不全的患者,且要留意藥物間的交互作用,因此他也提醒,使用前的事前準備工作及治療過程中的持續追蹤都必須謹慎小心。
北榮在治療C肝方面卓有成效,臨床更有一套標準的SOP規範,從干擾素治療時代開始執行至今,朱啟仁醫師說,任何治療都有必須要做的事情,好比干擾素治療時期,要降低治療過程的副作用,讓每位患者都能順利完成治療;再進入口服新藥時代,「找到對的病人、明確說清楚新藥治療方式,事前作好藥物交互作用的查證工作,同時密集回診觀察等都很重要,才可兼顧藥物的使用安全性與療效。」

新藥副作用低、服用順從性高 將實施第二階段給付放寬
治療過程中,北榮為了解患者對藥品的反應程度,在治療的不同階段會對患者進行問卷評估,「我們也從問卷中發現,C肝患者對口服新藥的不適反應約為干擾素治療程度的十分之一,常見為輕微的疲倦與頭痛。」他指出,此與國外調查資料相符,也驗證C肝口服新藥副作用低、患者的順從性高的好處。
目前衛福部於5月15日實施C肝口服新藥第二階段給付條件放寬,只要符合F3(含)以上的肝纖維化程度,且無肝功能代償不全的患者都可提出申請。朱啟仁醫師強調,C肝是可治癒的疾病,且一旦治療完成,對患者的好處很多;且口服新藥的治療效果可提升到95%以上,療程最短可縮短為12週,為干擾素治療療程的四分之一,實在沒理由不積極接受治療。因此呼籲已知自己有C肝、或以往不敢接受干擾素治療的患者,勇於站出來接受治療,讓C肝在台灣徹底銷聲匿跡。
------------------
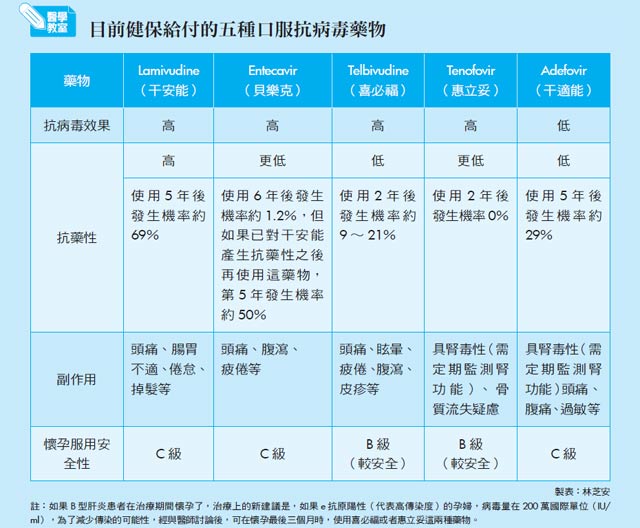
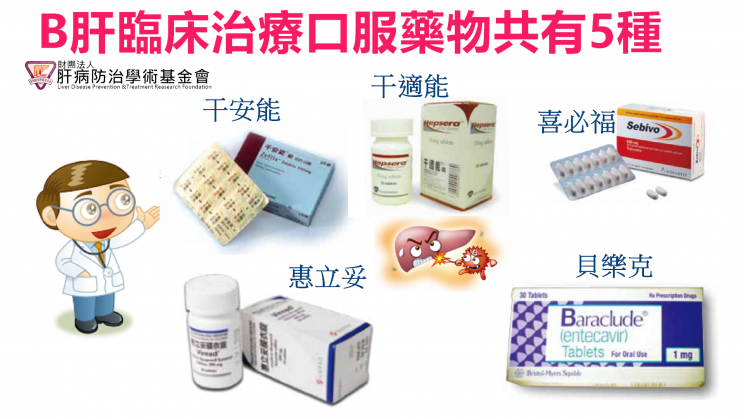
其實朱啟仁醫師也是我的救命恩人之一。2005年我因嚴重肝硬化導致產生肝昏迷而後送至北榮急診,那時我的主治醫師黃怡翔大夫適巧至美國進修一年,於是由朱大夫接手診治,把昏迷了三天兩夜的我給救了回來。然後也開了健保的干安能來治療B肝,同時也幫我向健保局申請肝臟移植評估,迄今雖然仍未換成,但也一直持續追蹤中。
真心感謝北榮胃腸肝膽科的仁醫與住院時照顧我的護理師們!
vector 發表在
痞客邦
留言(0)
人氣()
vector 發表在
痞客邦
留言(0)
人氣()
資料來源與版權所有:健康醫療網
重獲新生! 早治早好、C肝治療不要等
健康醫療網/記者林怡亭報導 2017-05-16
今年剛滿70歲的黃先生10多年前罹患胃癌,禍不單行又被篩檢出C肝,當時只能接受干擾素治療,但發燒、噁心的副作用,才兩個星期就瘦2公斤,只好被迫放棄治療。這幾年愛妻竟罹患乳癌,黃先生牽著太太的手成功對抗乳癌,太太鼓勵他重新再戰C肝。去年在醫師建議下,黃先生決定自費二合一C肝口服新藥治療,六周後第一次回診就測不到病毒量,完成療程後、定期追蹤回診,已達到治癒目標 (SVR 24)。

重獲新生! 早治早好、C肝治療不要等
基因型1b是C肝患者頭號敵人
台灣肝病醫療策進會理事長、台大醫學院臨床醫學研究所教授高嘉宏表示,C肝基因型1b是亞洲C肝患者頭號敵人,尤其在台灣,C肝病患當中有50~70%屬於1b型。而1b型不僅攻占台灣C肝病患,其罹患肝癌的風險亦明顯高於C肝其他基因型(1a、2a、2b),C肝病患進展到肝硬化者,當中有一半以上是1b型,到了最後罹患肝癌的患者,有60%是1b型,顯然1b型是個凶狠的角色。
高嘉宏理事長指出,經追蹤研究發現,C肝及早治療可降低75%的死亡風險,而C肝若沒治好,肝硬化者罹患肝癌的機會是肝纖維化者的3~5倍,且肝癌發生率是治癒者的2倍,所以要及早治療、把握C肝治癒機會,降低肝癌發生死亡風險。
日本上市後未發生任何致死案例
C肝新藥可以完全治癒,安全性亦受到高度關注,台灣參加台、中、韓二合一C肝口服新藥研究,未發現有肝損傷病例,且經過病毒突變檢測(RAS)後,無病毒突變者治癒率可達99%;日本亦率先提出該藥上市後實際監測研究,在收案3,000人當中,未發生致死案例,被通報嚴重不良事件者、僅占1~3%,且都是可被解決的,肝功能的損傷是暫時性、可回復的,藥物安全性高。
急迫性患者把握新藥治癒機會
高雄醫學大學附設中和紀念醫院肝膽胰內科主治、高醫大學醫學系內科教授戴嘉言指出,除療效外,藥物安全性同等重要,病患應遵從醫囑,完成整個療程,之後再定期追蹤檢查,確定已完全測不到病毒、治癒C肝。有治療急迫性的C肝患者,不要因為等待健保給付而拖延治療,應把握新藥治癒機會。
----------------------
健保給付兩款口服新藥,其中一種為二合一、24周C肝口服新藥,在2014年即於日本上市,僅適用於治療C肝病毒基因型1b的患者,在收案3,000人當中,未發生致死案例,指的就是Daklinza坦克干+Sunvepra速威干。

Daklinza:中文名稱 坦克干,藥品學名Daclatasvir。
Sunvepra:中文名稱 速威干,藥品學名Asunaprevir。
此兩種藥品需合併服用。
vector 發表在
痞客邦
留言(0)
人氣()