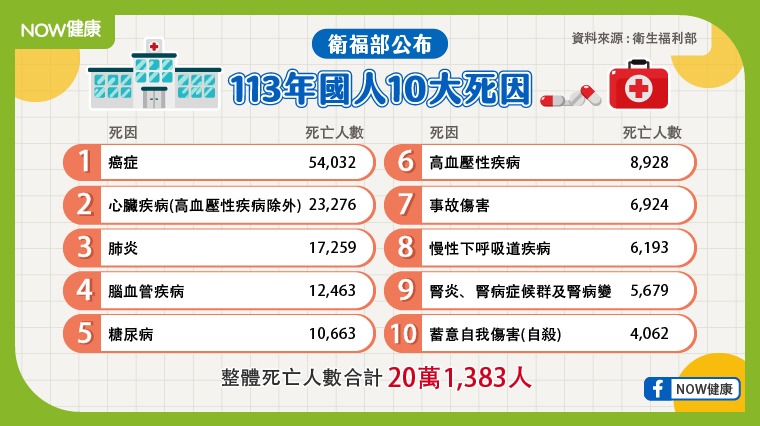
北榮硼中子捕獲治療中心動工 臺灣癌症治療邁向國際頂尖
發佈者:管理者 2025/08/18
漢民科技創辦人兼董事長黃民奇先生斥資新台幣12億元,捐贈國立陽明交通大學國產國造全系統設計加速器型硼中子捕獲治療設備,並協助建置臺北榮總「硼中子捕獲治療中心」,該中心於今(8/18)日上午舉行動工典禮,預計於116年完工啟用,屆時臺北榮總將成為全球極少數同時擁有「重粒子治療」與「硼中子捕獲治療」全方位尖端放射技術的醫療機構,讓臺灣在癌症放射治療、教學與研究領域達到國際頂尖水準。
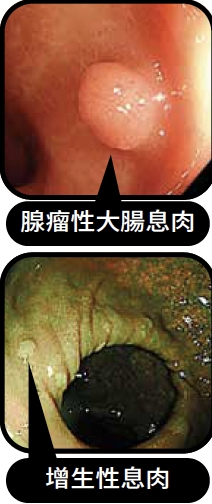
圖面來自癌症問康健
陳威明院長表示,與國立清華大學合作進行硼中子捕獲癌症治療(Boron Neutron Capture Therapy,簡稱BNCT),可追溯自民國99年8月11日開始第一例,迄今已治療超過600位病人,累積許多經驗,尤其是針對復發性頭頸癌及腦部腫瘤治療成效良好,對於骨肉瘤、脊索瘤及乳癌療效亦佳。考量清大原子爐終有除役的一天,臺北為首善之都,必須設置硼中子捕獲治療中心,院方即著手規劃興建。後續承蒙漢民科技創辦人兼董事長黃民奇先生慷慨捐贈國立陽明交通大學加速器型硼中子捕獲治療設備,並委由禾榮科技建置於臺北榮總,期許二年後完工啟用後,硼中子捕獲治癌成為衛福部許可的正式治療項目,嘉惠更多海內外的癌症病人。陳院長強調,硼中子捕獲治療中心的興建,不僅是臺北榮總在精準放射治療領域的重要里程碑,更象徵臺灣癌症治療進入全方位、個人化與高效能的新時代。臺北榮總不僅將持續引進各項精準癌症治療並為癌症患者提供更多元、先進的治療選擇,帶來重獲健康的希望。

圖面來自癌症問康健
清華大學原子反應爐,左側下方為 BNCT 治療室。圖片來源 / 謝進益攝
國立陽明交通大學楊慕華副校長代表宣讀林奇宏校長賀詞,林校長表示,113年10月22日,三方簽署捐贈後,經審慎規劃評估設計,硼中子捕獲治療中心終於正式動工,期望由學界、醫界及產業界緊密合作,共同打造世界級的BNCT中心,達成幫助臨床教學以及促進癌症研究多重目標,與國際醫療接軌,增加國際的學術交流。林校長指出,陽明交大與臺北榮總早在各領域多方面進行深入且緊密的合作,建立深厚的關係,期待藉由此先進設備的投入,更促進雙方的研究發展,為患者帶來更有效的治療方案,讓臺灣癌症放射治療教學與研究領域達到國際頂尖水準,履行榮陽交團隊對社會的期望與承諾。本案將是北榮與陽明交大於113.1.24簽署合作備忘錄正式開始實質合作的開端,學界、醫界及產業界一同致力於推動創新醫療技術在臨床應用,對臺灣生技產業發展做出更有價值的貢獻。
漢民科技陳溪新總經理表示,黃民奇董事長支持先進醫療的發展,硼中子捕獲治療中心的動工,為每位癌症病人點燃希望的種子,也為癌症病人及家屬帶來生命的盼望,為醫界、學界及產業界合作發展的典範,更是癌症治療的重大突破,期待能造福更多病人。禾榮科技是研發硼中子加速器技術的重要推手,也是臺灣唯一研發本土大型放射治療設備,這項技術能精準打擊癌細胞,減少對正常細胞的傷害,減輕病人痛苦,提高治療效果,期待不久的將來,硼中子捕獲技術能成為臺灣及全世界癌症治療領域的典範。
禾榮科技許金榮董事長指出,結合清大、工研院、陽明交大、漢民科技等優秀團隊,成功研發第一個國產國造全系統設計加速器型硼中子捕獲治療設備,建置硼中子捕獲治療中心,不僅是禾榮科技的里程碑,也是臺灣醫療技術永續發展的重要時刻。結合臺北榮總豐富的臨床經驗,與先進的醫療設備,為癌症病人提供更多治療選擇,帶來康復的希望,也將在全球醫療領域發揮更大的影響力。
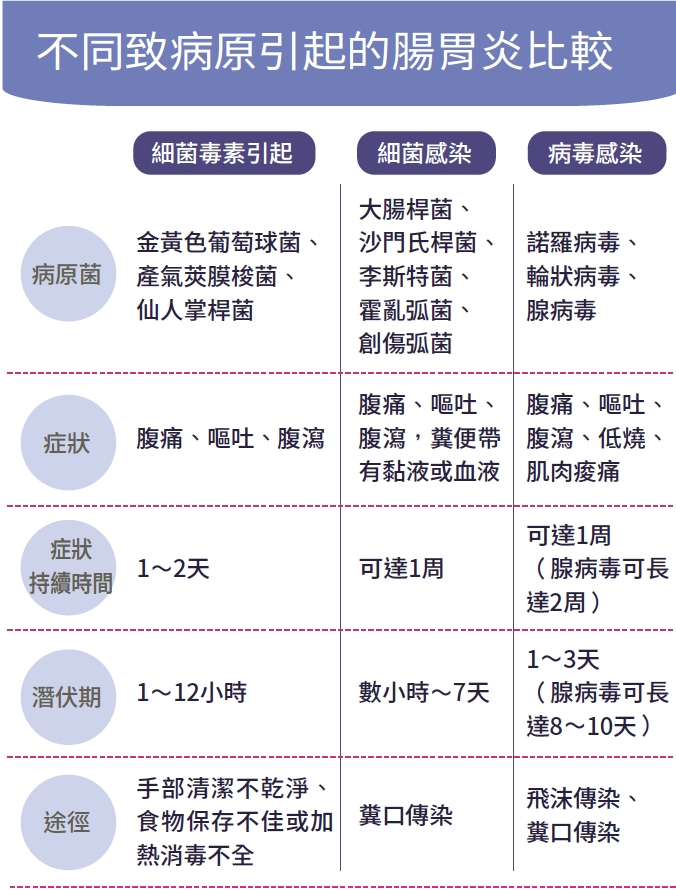
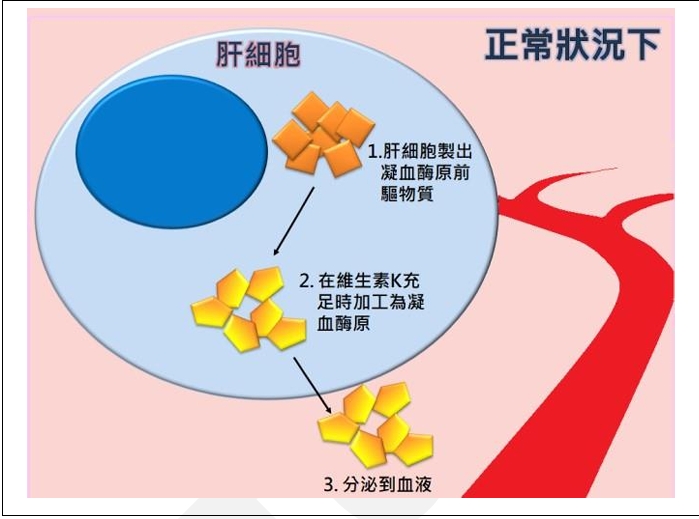
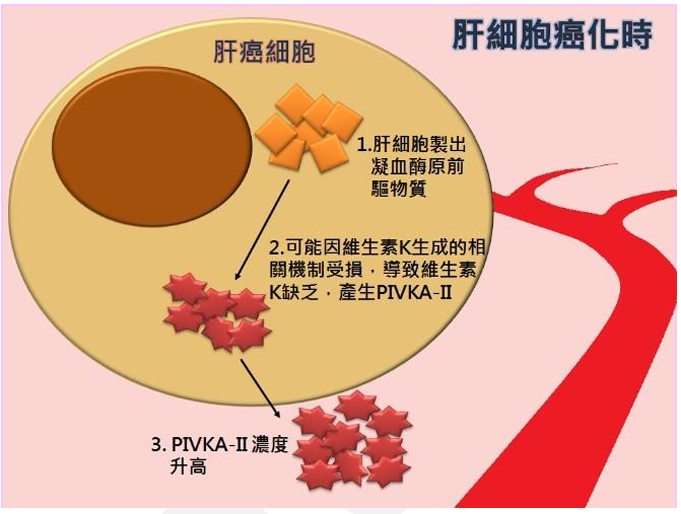
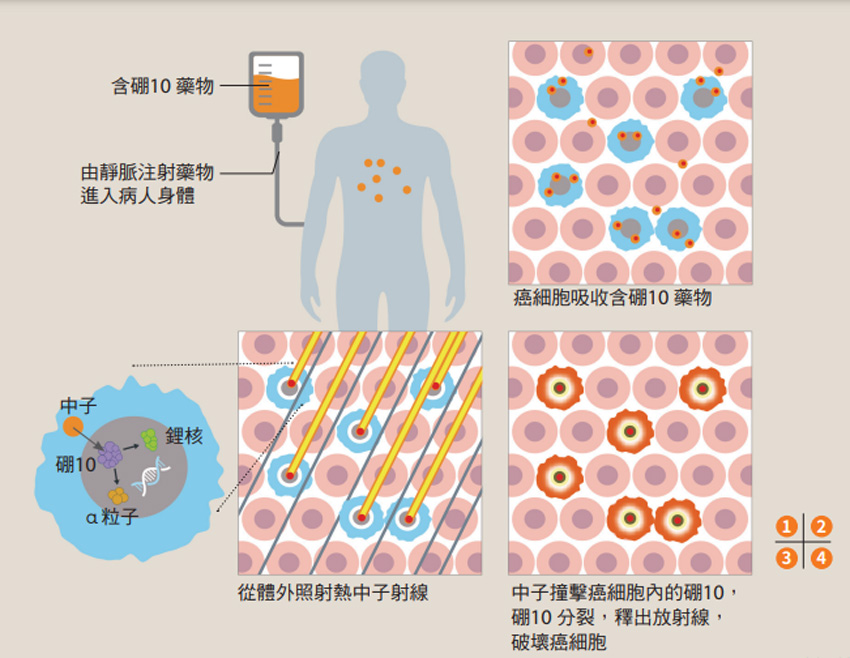
硼中子捕獲癌症治療(BNCT)是利用腫瘤對於含硼藥物會選擇性攝取的特性,再利用中子引發放射反應的治療方法,結合標靶治療與放射治療的優點。基本概念是利用硼-10同位素的中子捕獲反應來選擇性地摧毀癌細胞,卻又不影響正常組織細胞,提供精準癌細胞內標靶放射治療。
李偉強副院長表示,頭頸癌治療後2年整體存活率為47%,整體反應率65%。腦部復發性膠質母細胞瘤恩慈療法亦有70.6%整體反應率;醫療團隊亦利用國內自主研製成功的加速器硼中子捕獲治療系統,將適應症範圍從過去無法治療的復發性頭頸癌與腦瘤,擴展至胸腔、腰椎及腹股溝區附近的病灶,包括瀰漫性中線神經膠細胞瘤、復發性三陰性乳癌、復發性肺癌、間葉性軟骨肉瘤、復發性骨肉瘤、復發性惡性肉瘤、復發性脊索瘤和復發性黑色素瘤等,展現BNCT在多種癌症治療上的潛力。。
重粒子及放射腫瘤部劉裕明主任指出,臺北榮總放射腫瘤團隊於民國99年即與國立清華大學合作,針對無法切除且光子放療無效的患者,開展復發性頭頸癌臨床試驗,結果充分顯示BNCT對抗癌細胞的威力。根據在清大恩慈治療的經驗與國外文獻,對於輻射抗性較高的黑色素瘤,BNCT也有機會給予不錯的腫瘤抑制效果,且副作用發生率甚低,也期待國產加速器硼中子捕獲治療系統持續發展,加速探索此技術的潛力,造福更多需要的患者,展現出與國際指標機構同步的治療實力。

陳威明院長表示,硼中子捕獲治療中心的興建,不僅是在精準放射治療領域的重要里程碑,更象徵臺灣癌症治療進入全方位、個人化與高效能的新時代

楊慕華副校長代表宣讀林奇宏校長賀詞,期望由學界、醫界及產業界緊密合作,共同打造世界級的BNCT中心

漢民科技陳溪新總經理表示,硼中子捕獲治療中心的動工,為醫界、學界及產業界合作發展典範,更是癌症治療的重大突破

許金榮董事長指出,國產國造全系統設計加速器型硼中子捕獲治療設備,不僅是禾榮科技里程碑,也是臺灣醫療技術永續發展的重要時刻

北榮硼中子捕獲治療中心動工 臺灣癌症治療邁向國際頂尖(右起:許金榮董事長 陳威明院長 楊慕華副校長)

「硼中子捕獲治療中心」為癌症患者提供更多元、先進的治療選擇,帶來重獲健康的希望

全體人員合影
---------------------------------
資料來源與版權所有:TechNews
全球首例人體試驗!清大攜新竹馬偕以「硼中子捕獲技術」治療肝癌
作者 姚 惠茹 2024/09/12
清華大學今日宣布與新竹馬偕醫院合作,即將展開全球首例人體試驗,以硼中子捕獲治療(Boron Neutron Capture Therapy,BNCT)技術來醫治肝癌病患,為彌漫性肝腫瘤及多發性肝癌復發病患帶來一線曙光。

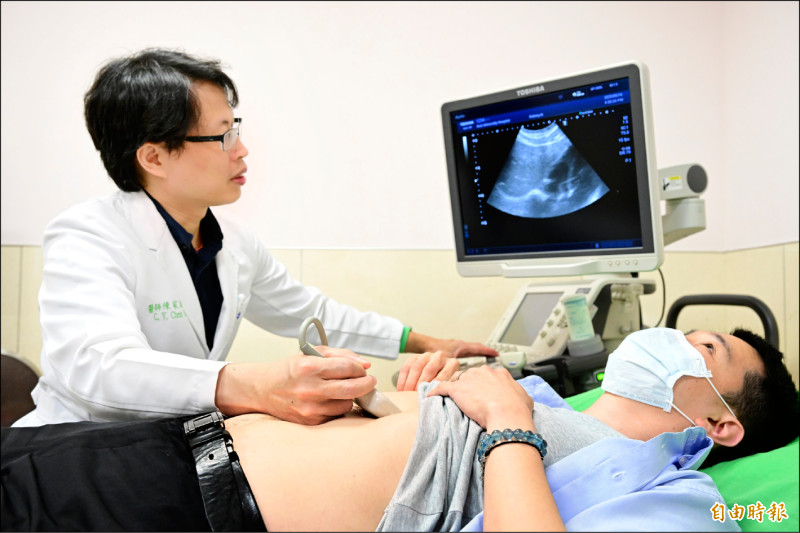
清華大學原子科學技術發展中心主任許榮鈞表示,硼中子捕獲是一種標靶放射治療,先注射含硼藥物做為標靶,待藥物累積在腫瘤組織後,再以中子束照射,硼的原子核即被誘發分裂,產生具高殺傷力的α粒子跟鋰核,自爆並消滅癌細胞,周圍的正常細胞則不會受到損傷。
清華大學的研究用原子反應爐轉為醫療用途後,已完成 500 多例的腦瘤及頭頸癌患者治療,包括來自美國、俄羅斯、澳洲、西班牙、義大利、瑞士、日本、巴西、新加坡、香港、中國、韓國的海外病患,其中有許多罹患的是被認為不治之症的惡性腦瘤。
被譽為「BNCT 之母」的清華大學原科中心教授周鳳英團隊,如今進一步研發出能為肝腫瘤高度吸收的含硼藥物,即將與新竹馬偕醫院副院長陳重助、放射腫瘤科醫師陳文科等合作,將這項跨時代的精準治療方式首度應用在素有「國病」之稱的肝癌患者身上。
清華大學與新竹馬偕醫院簽署合作備忘錄。清華校長高為元表示,將硼中子捕獲治療應用在肝癌是突破性的一大步;台灣每年因肝癌死亡的病患約 8,000 人,希望這項合作可以成功將這個數字逐年降低,為已失去希望的肝癌病人帶來一線曙光。

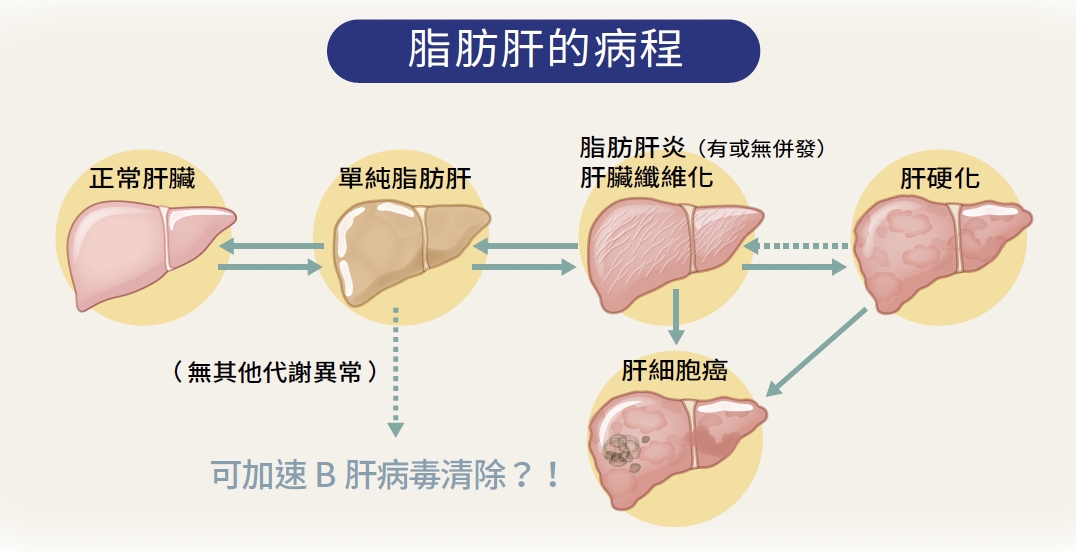
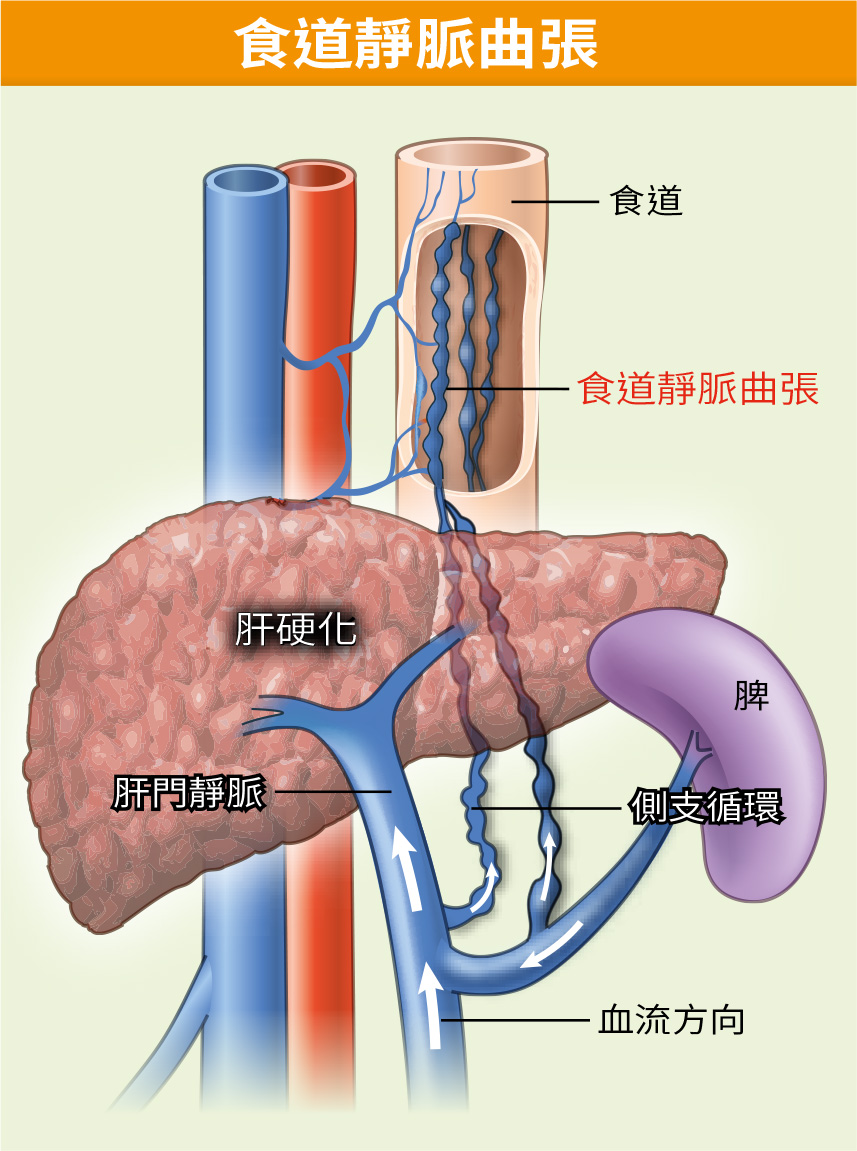
新竹馬偕紀念醫院院長翁順隆表示,肝癌容易復發的原因是肝機能已經不好,即便切掉腫瘤,慢性 B、C 型肝炎及酒精性肝炎等危險因子仍無法去除,因此再發生肝癌的機率也很高,目前肝癌的治療主要透過開刀手術、化學治療、放射治療、標靶治療及免疫療法,但治療效果依然有技術限制。
周鳳英表示,將 BNCT 應用在治療肝癌,最困難的是要研發出能被肝癌細胞搶著吸收,但正常細胞卻很少吸收的含硼藥物,而團隊所研發的含硼藥物硼思帝(Boroncide)已通過小型及大型動物實驗,以學術臨床試驗方式向衛福部申請應用在復發的肝癌病患身上,最快 3 個月內就能獲得許可。
肝癌名列台灣十大癌症死因第二位。周鳳英表示,肝臟因神經較少,被稱為「沉默的器官」,肝癌患者被診斷出來時往往已是末期,而硼中子捕獲採取的是標靶式治療,利用藥物來追蹤癌細胞,可精準消滅腫瘤,不傷害周圍健康細胞,就很適合對付多發性或彌漫性的肝腫瘤及增生血管組織。
馬偕醫師陳文科表示,對於肝癌病患而言,傳統的治療方式如開刀、栓塞治療效果都不是很好,很容易復發或轉移,尤其是彌漫性肝癌,連放射性治療都難以根除,如今針對肝癌治療的硼藥正式問世,可以採取硼中子捕獲治療,就能提供病患更好的選擇。
陳文科透露,目前治療的肝癌病患中有一位中年女性,正面臨癌細胞復發,肝癌指數高達 7000 的危急情況,現行療法都已束手無策,但在聽說 BNCT 後就重燃希望,非常期待能接受這項新的治療方法。
(首圖來源:清華大學)