進行性脂肪肝6個潛在的健康後果
不是只有酒精才會引起脂肪肝
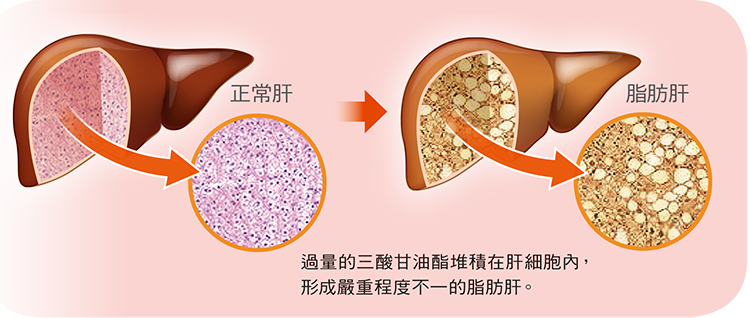
非酒精性脂肪肝病 (NAFLD) 是一種將多餘的脂肪儲存在很少或不喝酒的人肝細胞中的疾病。當你的體檢報告發現有脂肪肝,又加上有相關的肝功能異常時就要特別注意!透過本文認識6個進行性脂肪肝對健康的重要影響。
脂肪肝
雖然肝臟中有少量脂肪是正常的,但如果肝臟重量的5-10%以上是脂肪,則被認為是脂肪肝。非酒精性脂肪性肝病 (NAFLD) 是一種將多餘的脂肪儲存在很少或不喝酒的人肝細胞中的疾病。NAFLD越來越普遍,它通常與肥胖、胰島素抵抗和代謝綜合症有關。
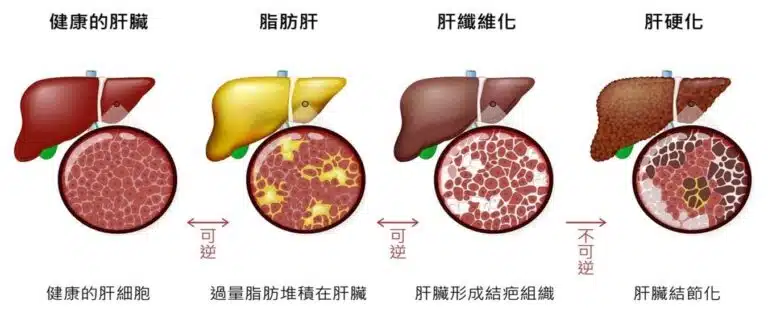
健康的肝臟 vs. 脂肪肝疾病的進展
當你的體檢報告發現有脂肪肝,又加上有相關的肝功能異常時就要特別注意!
體檢的脂肪肝影像學檢查
體檢常用影像學檢查方法來檢查是否有脂肪肝,主要包括:
1.腹部超聲波檢查:這是最常用且非侵入性的初步篩查方法。超聲波檢查可以檢測肝臟的脂肪浸潤情況,通過超聲波的反射和衰減特性,醫生可以判斷肝臟是否有脂肪沉積。
2.CT掃描(電腦斷層掃描):CT掃描可以更精確地評估肝臟的脂肪含量和結構變化。它通過多角度的X射線拍攝並重建圖像,可以提供肝臟的詳細切片圖像,有助於診斷脂肪肝和排除其他肝臟疾病。
3.MRI(磁共振成像):MRI是一種高精度的影像學檢查方法,能更精確地評估肝臟內的脂肪分布和含量。MRI的優勢在於無輻射,並且能夠提供軟組織的詳細圖像,有助於更準確地診斷脂肪肝。
這些影像學檢查方法各有優劣,但腹部超聲波檢查通常是體檢時的首選,因為它快捷、成本低且無輻射。如果超聲波檢查結果顯示有異常,醫生可能會進一步安排CT掃描或MRI來進行更詳細的評估。
健康的肝臟 vs. 肝臟纖維化
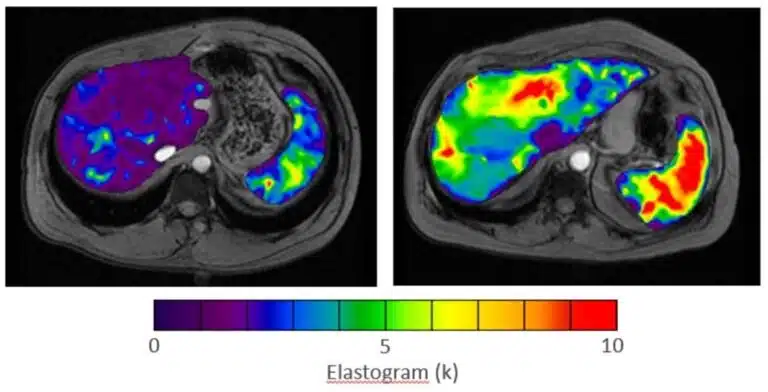
紫色表示健康,彈性良好的肝臟;紅色則代表肝臟變硬,可能是纖維化的跡象。
非酒精性脂肪性肝病NAFLD
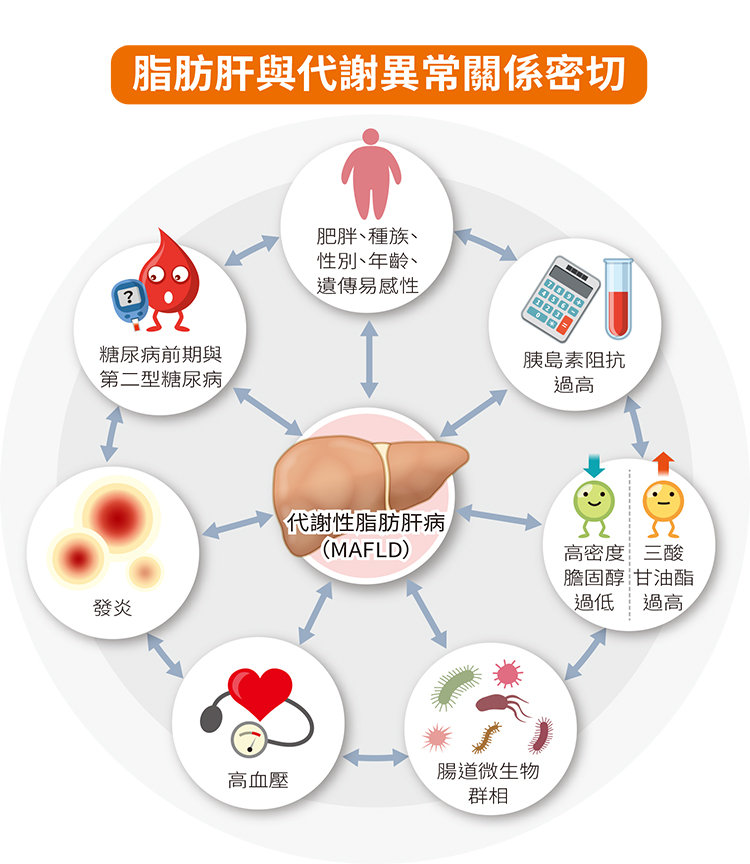
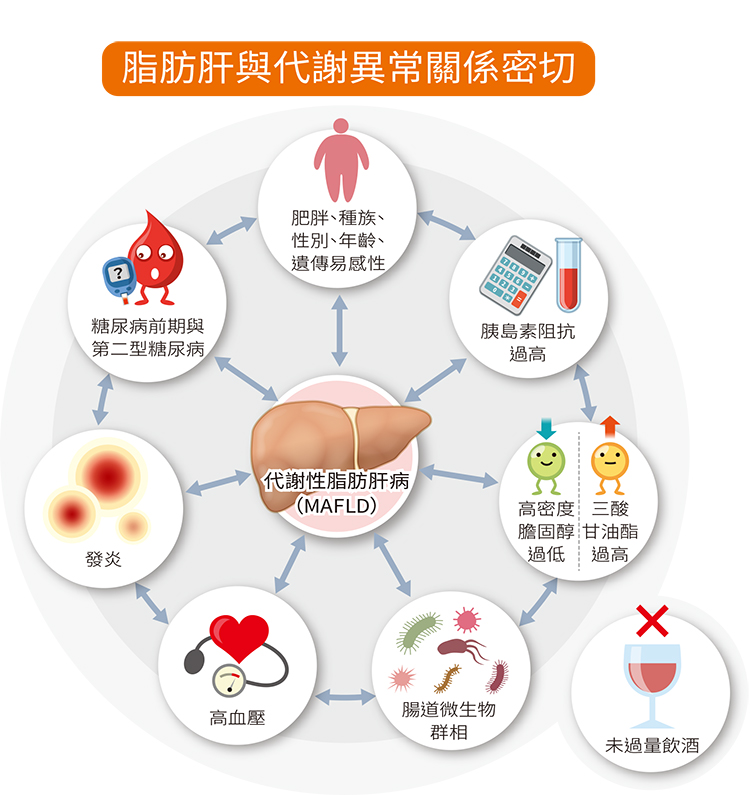
NAFLD的確切病因尚不清楚,但它通常與肥胖、胰島素抵抗(2型糖尿病的前兆)、高血壓和高膽固醇等疾病有關。遺傳因素以及某些生活方式因素也可能在NAFLD的發展中發揮作用。NAFLD主要有兩種:
1.單純性脂肪肝(非酒精性脂肪肝 – NAFL):這是一種相對良性的形式,肝臟中有脂肪堆積,但很少或沒有炎症或肝細胞損傷。它通常不會發展為更嚴重的肝臟疾病。
2.非酒精性脂肪性肝炎(NASH):這是一種更嚴重的NAFLD,存在炎症和肝細胞損傷。NASH可導致肝臟纖維化(瘢痕形成)、肝硬化,在某些情況下,還可能發展為肝癌。識別和管理NASH以預防這些併發症至關重要。
NAFLD的症狀通常不存在或輕微,尤其是在早期階段。然而,隨著疾病的進展,個體可能會出現疲勞、虛弱、體重減輕、腹痛和其他與肝功能障礙相關的症狀。
NAFLD的診斷通常包括血液檢查、影像學檢查(如超聲或MRI),有時還包括肝活檢以評估肝損傷的程度。管理涉及生活方式的改變,包括減肥、健康飲食、定期鍛煉以及管理糖尿病和高血壓等基礎疾病。
進行性脂肪肝對健康會有什麼影響
進行性脂肪肝的健康後果,特別是非酒精性脂肪性肝病 (NAFLD) 或其更嚴重的亞型非酒精性脂肪性肝炎 (NASH) ,可能非常嚴重。以下是一些潛在的健康後果:
1.炎症和肝細胞損傷 (NASH) :在NASH中,存在炎症和肝細胞損傷,這可能導致更嚴重的肝臟疾病。這種炎症可能會發展為纖維化(肝組織瘢痕形成),隨著時間的推移,持續的損傷會導致肝硬化。
2.肝硬化:肝硬化是肝組織的高級瘢痕形成,其中健康的肝細胞被瘢痕組織取代。肝硬化會導致肝功能受損,影響肝臟執行基本任務的能力,如解毒、蛋白質產生和營養儲存。肝硬化是不可逆的,它會增加併發症的風險,包括肝衰竭。
3.肝功能衰竭:晚期肝病,包括肝硬化,可導致肝功能衰竭。肝衰竭是一種危及生命的疾病,肝臟無法再發揮其重要功能。這可能需要肝移植才能生存。
4.肝癌風險增加:脂肪肝晚期,尤其是肝硬化,患肝細胞癌(一種肝癌)的風險增加。
5.心血管併發症:NAFLD通常與肥胖、胰島素抵抗和高血壓等心血管危險因素有關。進行性脂肪肝可導致心臟病發作和中風等心血管事件的風險增加。
6.代謝併發症:脂肪肝通常與代謝綜合症有關,代謝綜合症包括肥胖、2型糖尿病和血脂異常(血液中脂質水平異常)等疾病。這些情況會導致一系列健康問題,包括心血管疾病和胰島素抵抗。
需要注意的是,脂肪肝疾病的進展和嚴重程度可能因人而異。有些人可能患有輕度疾病,不會顯著進展,而另一些人可能會迅速進展到更嚴重的階段。
脂肪肝的早期發現和管理對於預防或減緩其進展至關重要。生活方式的改變,如減肥、健康飲食、定期鍛煉和管理基礎疾病,是治療的關鍵組成部分。進行性脂肪肝患者應與醫療保健專業人員密切合作,進行適當的監測和干預。