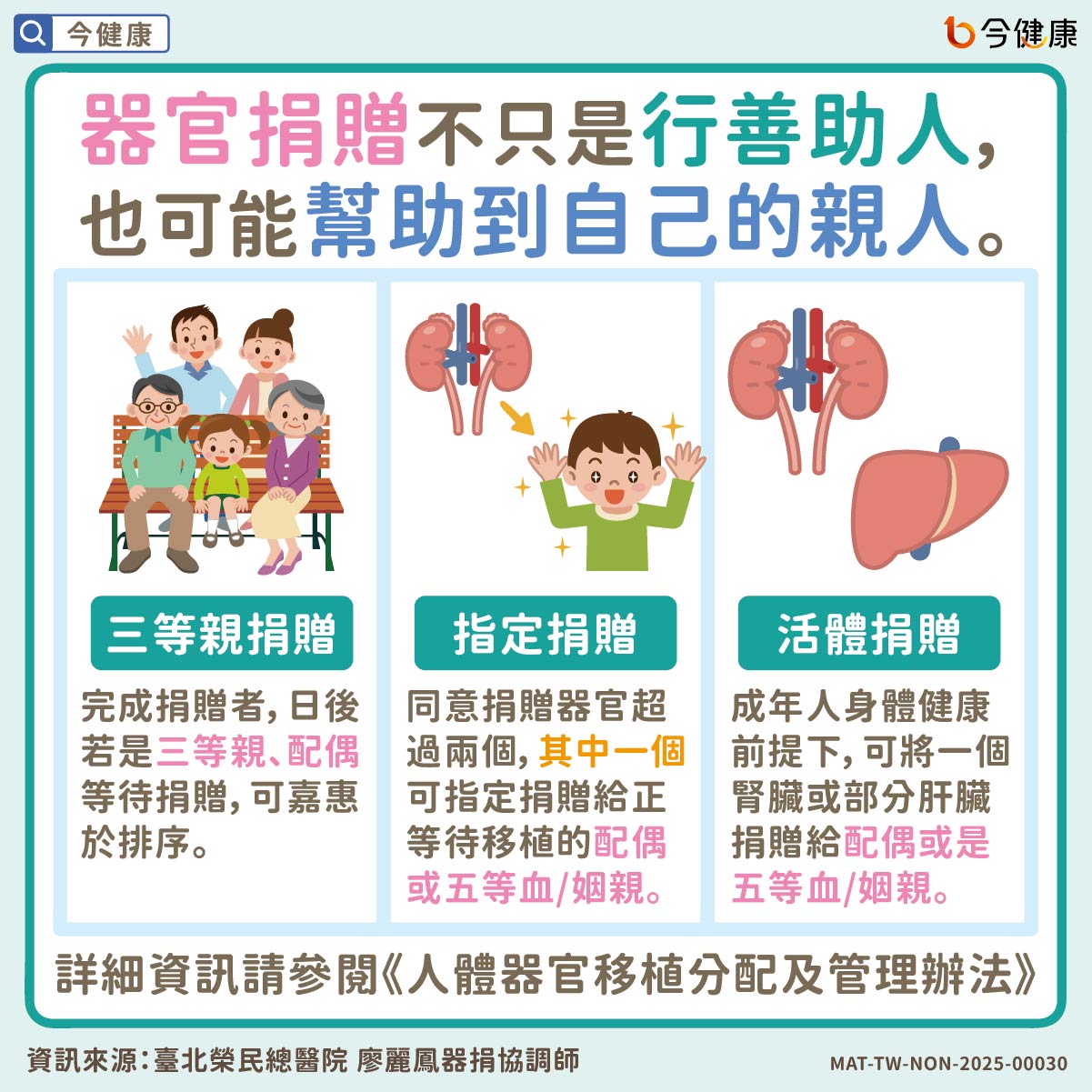
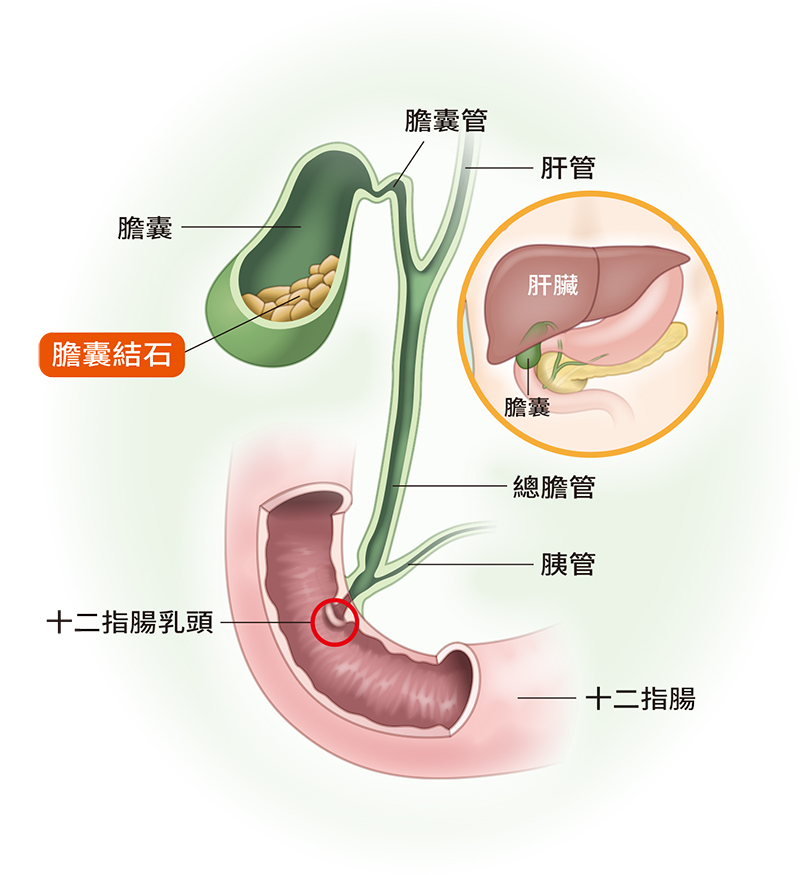
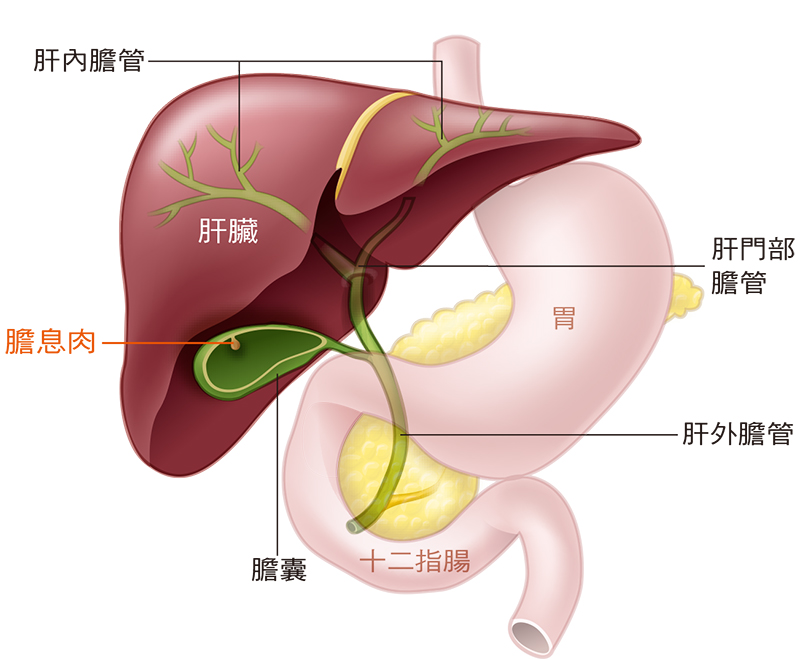
vector 發表在
痞客邦
留言(0)
人氣()
vector 發表在
痞客邦
留言(0)
人氣()
vector 發表在
痞客邦
留言(0)
人氣()
vector 發表在
痞客邦
留言(0)
人氣()
vector 發表在
痞客邦
留言(0)
人氣()
資料來源與版權所有:udn元氣網你真的需要「排毒」嗎?做好4件事守護你體內核心代謝器官元氣網 / 編輯辜子桓整理 2026-02-03許多飲食與保健品宣稱能協助身體排毒,但這些做法是否真的有其生理依據,一直是許多人關注的焦點。
事實上,從現代醫學與營養學的角度來看,人體本身即具備成熟而有效的解毒系統,並不需要額外的排毒程序。
示意圖。
圖/ingimage
人體如何處理「毒素」所謂的解毒,指的是將外來或內生的潛在有害物質,轉化為較不具毒性、可被利用或安全排出的形式。這是一個持續進行的生理過程,主要由肝臟負責,並由腎臟與腸道協助排除代謝產物。
具體來說,在健康狀態下,肝臟透過複雜的酵素系統分解酒精、藥物與其他化學物質,最終經由尿液或糞便排出體外。
這個過程並非短期飲食或補充品可以啟動或加速,而是仰賴長期穩定的身體狀態。
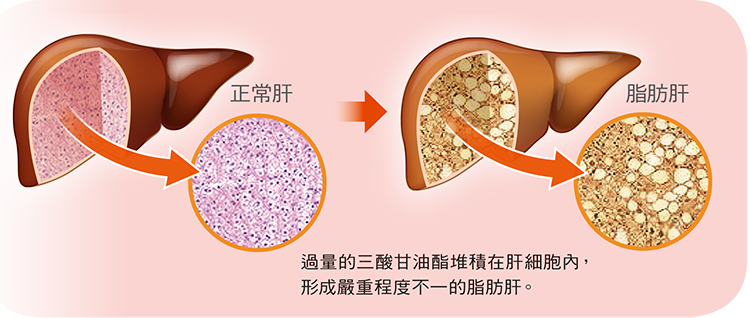
圖片來源:https://detoxlife.tw/why-detox2/肝臟如何處理酒精酒精是理解肝臟解毒功能的典型例子。酒精在腸道吸收後,會直接進入肝臟,由肝細胞分解為乙醛,再進一步轉化為乙酸。
乙醛是一種具毒性的中間產物,若累積過多,會對肝細胞造成傷害。
研究顯示,在短時間大量飲酒或長期過量飲酒的情況下,肝臟代謝酒精的能力可能被超過,導致氧化壓力上升,進而引發肝細胞損傷、發炎與纖維化。嚴重者可能進展為肝硬化,並增加肝衰竭與肝癌風險。
因此,專家指出飲酒的方式與頻率與總量同樣重要,拉長飲酒間隔有助於降低肝臟的瞬時負荷。排毒飲食可能的短期效果不少嘗試排毒飲食的人表示,期間出現精神改善、體重下降或腸胃較順的感受。專家指出,這些變化更可能與以下因素有關:1.熱量攝取降低
2.暫時停止攝取酒精與高度加工食品
3.水分與蔬果攝取增加換言之,感覺改善通常反映的是飲食結構的短期改變,而非體內毒素被特別清除。
除此之外,多項研究回顧指出,排毒飲食在體重、血糖或血壓方面的短期效果有限,且研究品質不一,結果並不一致。潛在風險不容忽視雖然短期、非極端的飲食調整對多數健康成人風險不高,但部分所謂排毒方式仍存在疑慮,包括:1.營養不均衡極低熱量或長期排除多種食物,可能導致蛋白質、電解質或微量營養素不足2.能量不足熱量限制可能影響日常活動、血糖穩定與代謝3.腸胃不適部分方案具有瀉藥效果,可能造成腹瀉與脫水4.產品安全問題保健品多以食品管理,其劑量、純度與成分可能不一致,已有與肝功能異常相關的案例報告支持肝臟健康的實際做法現有科學證據顯示,維持肝臟健康的方式並不複雜,包括:1.控制酒精攝取並避免暴飲
2.均衡飲食,攝取足夠蔬果與膳食纖維
3.維持良好水分狀態
4.避免長期、重複的肝臟負擔肝臟是一個具高度再生能力的器官,在正常條件下能有效完成解毒工作。與其依賴短期的排毒療程,持續穩定的健康生活型態,仍是目前最被科學支持、風險也最低的選擇。【資料來源】
1.I’m a liver specialist. Here’s the truth about four common detoxes
2.Detox or Cleanse: What To Know Before You Start精華 FAQQ1:人體真的需要排毒嗎?人體本身具備成熟的解毒系統,主要由肝臟負責,並不需要額外的排毒程序。Q2:為什麼有些人排毒後感覺變好?感覺改善通常與飲食結構的短期改變有關,如熱量攝取降低和增加水分與蔬果攝取,而非體內毒素被特別清除。Q3:有哪些支持肝臟健康的實際做法?維持肝臟健康的方式包括控制酒精攝取、均衡飲食、保持良好水分狀態,以及避免長期的肝臟負擔。
vector 發表在
痞客邦
留言(0)
人氣()
vector 發表在
痞客邦
留言(0)
人氣()
vector 發表在
痞客邦
留言(0)
人氣()
資料來源與版權所有:健康醫療網肝硬化怎麼辦?配合飲食「這樣調整」控制症狀 醫:完全戒酒、別碰生食2025-10-20 健康醫療網/記者黃嫊雰報導喝酒傷肝是真的!秀傳醫療體系中部院區黃士維院長指出,酒精在肝臟代謝時會產生有毒物質,可引發肝細胞發炎、死亡,最後形成疤痕組織,長期飲酒持續傷害肝臟,最終就可能導致肝硬化;一旦出現腹水併發症,如果不積極治療將影響患者存活期。相對地,及早預防和治療,並配合飲食習慣調整,避免攝取酒精、生食等,則有機會避免病情持續惡化!
黃士維院長表示,即使少量酒精也可能加重肝臟負擔,不管原本的病因為何,所有肝硬化患者都必須完全戒酒。
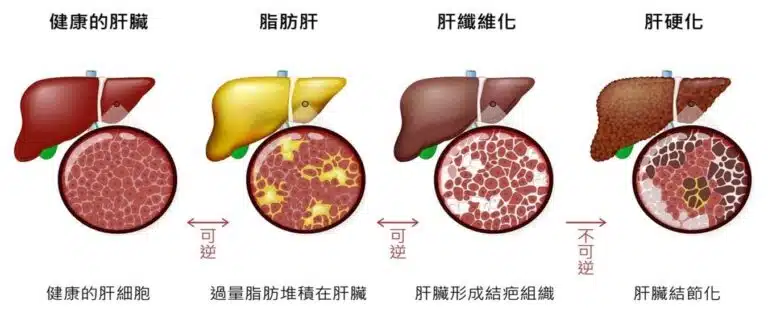
醫揭肝硬化多元成因 B、C肝、酒精、脂肪皆為元兇什麽是肝硬化?黃士維院長解釋,肝臟若長期受傷,健康的肝細胞逐漸被疤痕組織取代,導致肝臟變硬、功能變差,過濾血液中毒素、製造蛋白質、儲存能量和幫助消化等工作都會無法正常運作。
持續飲酒讓肝臟來不及完全修復,傷害持續累積、恐引發酒精性肝硬化。此外,B型或C型肝炎未獲妥善治療,可能會變成慢性肝炎,長期下來導致肝臟反覆發炎受傷,是台灣常見的肝硬化原因。
就算沒有飲酒習慣,仍可能罹患「非酒精性脂肪肝」,與肥胖、糖尿病及高血脂有關。當肝臟堆積太多脂肪,會引起發炎反應,如果不控制也有演變成肝纖維化甚至肝硬化的風險。最後,包括自體免疫性肝炎及遺傳性疾病,如血色素沉著症、威爾森氏症等等也是肝硬化的可能原因,但相對較少見。肝硬化治療有「1目標」 4類飲食不要碰!黃士維院長說明,肝硬化治療以阻止肝臟繼續受損、保護剩餘肝功能為首要目標。雖然疤痕組織形成後通常難以完全恢復,但透過適當治療有助延緩疾病進展、改善生活品質,治療方案將考量肝硬化原因、嚴重程度和患者個人情況等,選項涵蓋各類藥物治療和肝臟移植。肝硬化治療需配合飲食限制,黃院長強調,患者應避免攝取以下4類飲食:1.酒精飲料:即使少量酒精也可能加重肝臟負擔,不管原本的病因為何,所有肝硬化患者都必須完全戒酒,包括含酒精的藥物。2.高鹽食物:高鹽食物會導致體內水分滯留,加重腹水和水腫,特別是已出現腹水的患者,要嚴格限制攝取,包括醃漬品、加工肉類、罐頭食品、調味料、鹹餅乾等都應盡量避免。3.高脂肪和油炸食物:肥肉、油炸食品、全脂乳製品、椰奶等高脂食物,會讓肝臟處理脂肪的壓力增加、加重病情,應選擇低脂或脫脂替代品。4.生食和未煮熟的食物:肝硬化患者免疫力下降,應避免吃生食或未完全煮熟的食物,如生魚片、生菜沙拉、生蛋等,以減少細菌感染風險。食物應徹底煮熟再吃,預防可能的食源性感染。
資料來源:肝硬化/肝硬化怎麼保養?10大生活對策減輕肝臟負擔 5大肝硬化飲食原則肝硬化早期無明顯症狀 晚期合併「腹水」未治療死亡風險增黃士維院長指出,肝硬化早期可能沒什麼明顯症狀,或者只有輕微不適,隨著病情發展,患者可能會開始感到疲倦、沒胃口、體重減輕、噁心和右上腹不舒服,到晚期肝功能嚴重受損,除了明顯可見的黃疸,甚至可能因毒素累積在血液引發「肝性腦病」,出現精神混亂、記憶力變差,嚴重時甚至會昏迷。
肝硬化出現腹水,表示疾病已經進展到較嚴重的階段,黃士維院長表示,如果未積極治療,約半數患者可能於1至3年內死亡,考慮個別患者情況差異,存活時間取決於肝功能受損程度、併發症嚴重程度及治療效果等因素。
肝硬化雖然嚴重,但透過早期發現和治療,多數患者仍有機會保有生活品質。黃院長也提醒,民眾應定期檢查肝功能,不喝酒、均衡飲食、適度運動,都能守護肝臟健康,如果有任何肝臟相關問題,應趁早就醫檢查,別等到症狀明顯才處理。資料來源:
黃士維院長 - 微創機器人手術權威 消化道 疝氣 專家 - 秀傳醫療體系
肝硬化懶人包:症狀、前兆、原因、治療方式一次看
vector 發表在
痞客邦
留言(0)
人氣()
vector 發表在
痞客邦
留言(0)
人氣()
vector 發表在
痞客邦
留言(0)
人氣()
資料來源與版權所有:肝病防治學術基金會
肝爹信箱有問必答(53)撰稿 / 謝佳燕(本會專業護理師)2026-01-15歡迎來電詢問
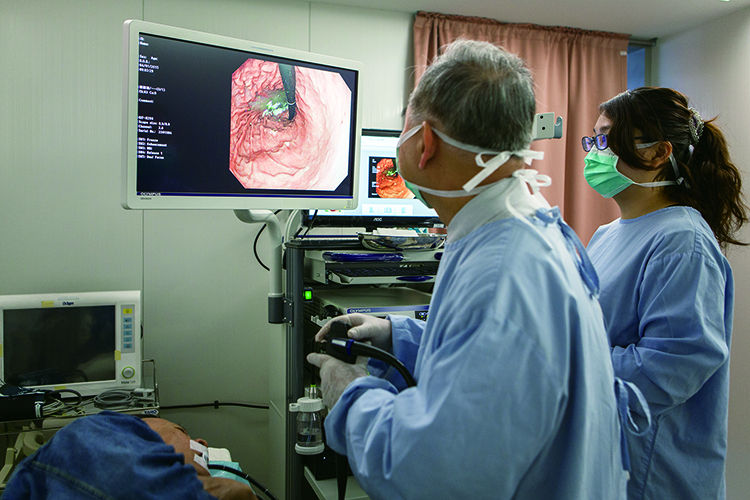
免費諮詢專線:0800-000-5831.爸爸肝癌復發,適合使用質子治療嗎?Q:爸爸是慢性C肝患者,已接受過C肝口服藥物且治療成功,不幸後來陸續出現肝癌,曾接受多次肝動脈栓塞及電燒治療。這次回診,醫師說肝內仍有一顆存活的癌瘤,需考慮再做治療,會先評估電燒的可行性。最近看到有關質子治療的新聞,請問這種方式適用於我爸爸的病情嗎?
A:令尊的病情若經專家評估仍可用電燒治療,建議優先考慮接受此等治療。
質子治療是一種放射性治療,適用於許多癌症,肝癌也是其中之一。此種治療對鄰近正常組織的影響較其他放射治療為低,但尚未納入健保給付,價格相當昂貴,且有其應用之限制,故需經腫瘤醫學團隊詳加評估後決定。
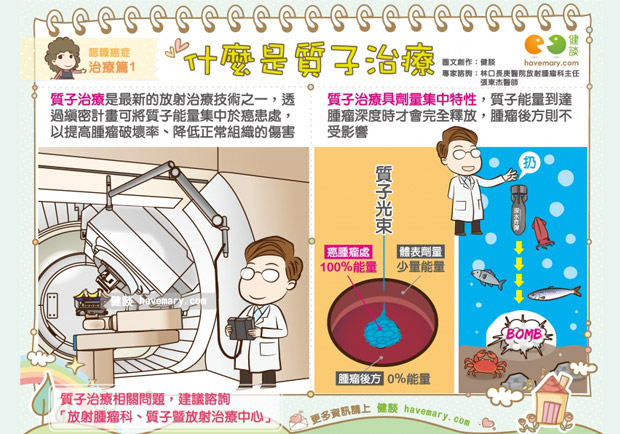
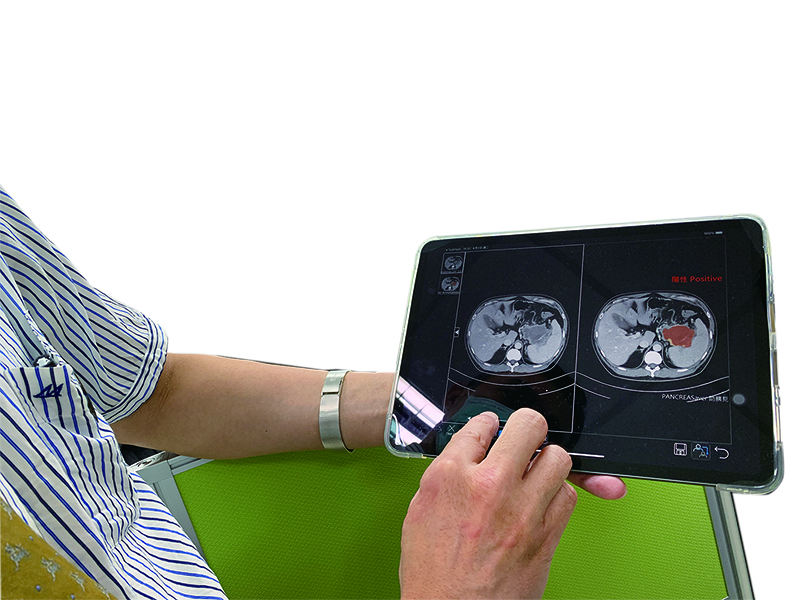
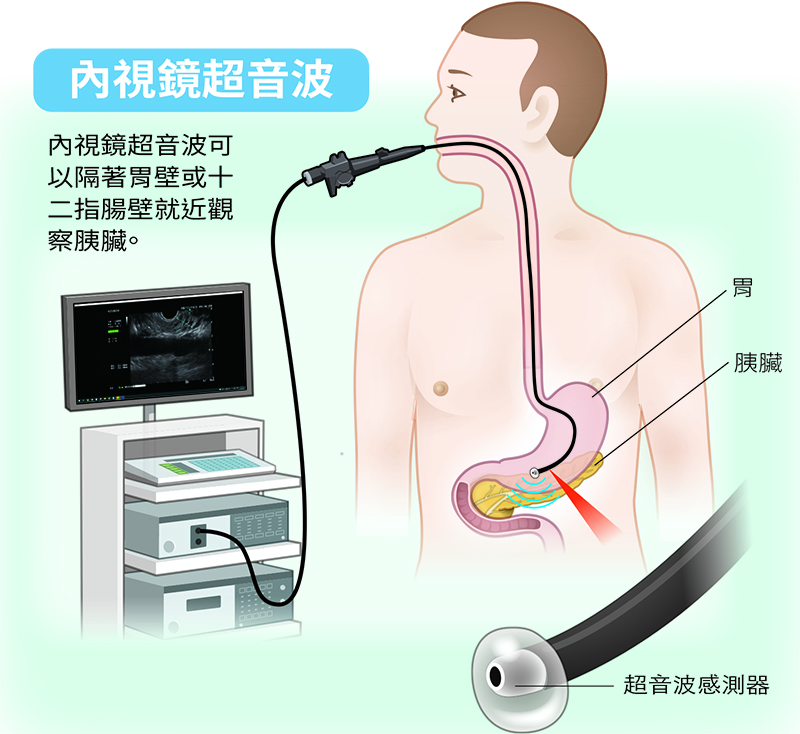
圖片來自健康遠見2.甲型胎兒蛋白數值上升,但未發現肝腫瘤,怎麼辦?Q:我太太目前50歲,是B肝帶原者,一直維持定期追蹤。最近一年血清甲型胎兒蛋白數值持續緩慢上升,但腹部超音波、電腦斷層和磁振造影掃描檢查都沒有發現肝內腫瘤,期間亦無肝炎發作。家人都很焦慮,請問我們該怎麼辦?
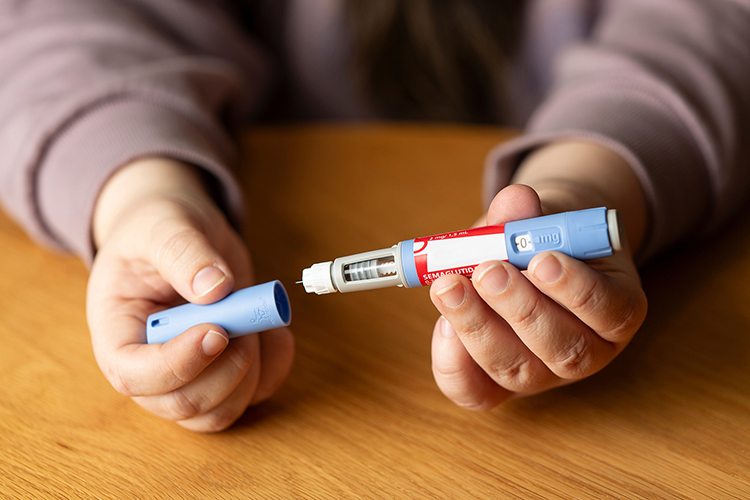
A:血清甲型蛋白數值異常升高,除了原發性肝癌之外,有時亦可能與生殖器官(睪丸、卵巢)之癌瘤,以及少數特殊類型的胃癌有關。若已照會婦產科確認沒有卵巢腫瘤,且排除胃癌之存在,目前最佳處理方式就是密切追蹤。極少數肝癌可能在血清甲型胎兒蛋白數值持續上升相當長的時間後才被發現,臺大醫院曾有病人於追蹤4年後才發現一顆2公分的肝癌,當時血清甲型胎兒蛋白數值已高達400 ng/mL,但在電燒治療後,血清甲型蛋白數值就恢復正常。3.有B肝又有脂肪肝,可以用瘦瘦針減重嗎?Q:我是慢性B肝帶原者,二年前因為調單位,工作忙,飲食又沒節制,出現重度脂肪肝。我的體重80公斤,身高170公分,曾嘗試減肥,但因沒耐心而失敗。兩個月前,追蹤竟發現有一顆1.5公分的肝癌,接受電燒治療後,目前狀況良好。但醫師說我有B肝又有脂肪肝,罹癌機率較高,要我控制體重,想請問我可以接受瘦瘦針治療嗎?
A:你的BMI(身體質量指數)算起來僅27.7,輕微肥胖,應該以「控制飲食和加強運動」方式減重即可。瘦瘦針適用於BMI大於30的人,介於27和30之間的人若併有肥胖相關慢性病,如:糖尿病、高血脂或心血管疾病時,亦可考慮接受瘦瘦針治療。惟需先經醫師評估沒有用藥禁忌且充分瞭解它們可能產生的副作用,方能安全使用。瘦瘦針減重效果雖然顯著,但不建議永遠依賴它,因長期使用之潛在副作用仍不清楚,且在使用瘦瘦針減重時會造成肌肉流失,故仍需在用藥期間「控制飲食和加強運動」,一方面可減少肌肉流失,且可預防停藥後復胖。4.血清HBsAg的濃度低可停藥嗎?哪裡可做這項檢查?Q:我是慢性B肝帶原者,今年70歲,血中B肝病毒表面抗原(HBsAg)檢驗仍呈陽性。年輕時曾因肝炎大發作多次,服用過多種抗B肝病毒藥物,從健保到自費都有,因為有過多次停藥後肝炎復發的經驗,索性就自費使用貝樂克,至今已將近12年。最近看報導說血清HBsAg的濃度可以做為停藥的參考,請問這項檢查那裡可做?若我的血清HBsAg濃度已很低,除了可考慮停藥外,是否表示我未來不會得肝癌?
A:研究顯示血清HBsAg濃度若低於100 IU/mL,可考慮停藥,因為在此情況下停藥後肝炎復發的機率甚低。此項檢驗在大多數醫療院所及較具規模的檢驗所都可以做,健保一般不給付,目前僅在服用抗B肝病毒藥物接近兩年即將停藥前會給付一次。
至於血清HBsAg濃度低於100 IU/mL是否就不會得肝癌?需先釐清肝纖維化的程度,若肝纖維化程度≧F2(第二級纖維化),罹癌機率較高,程度愈嚴重,機率愈高;反之,若肝纖維化程度為F0-1,罹癌機率相對較低,但無法保證不會罹癌,故仍需定期追蹤,建議抽血檢驗甲型胎兒蛋白及接受腹部超音波檢查。
vector 發表在
痞客邦
留言(0)
人氣()