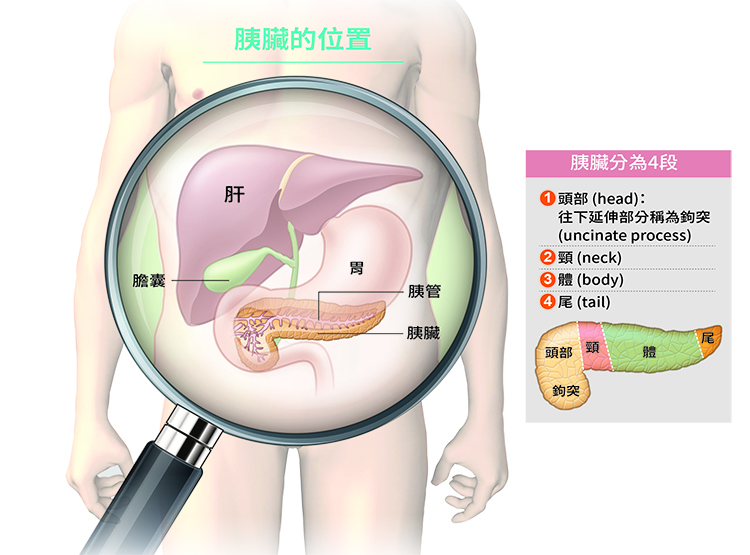
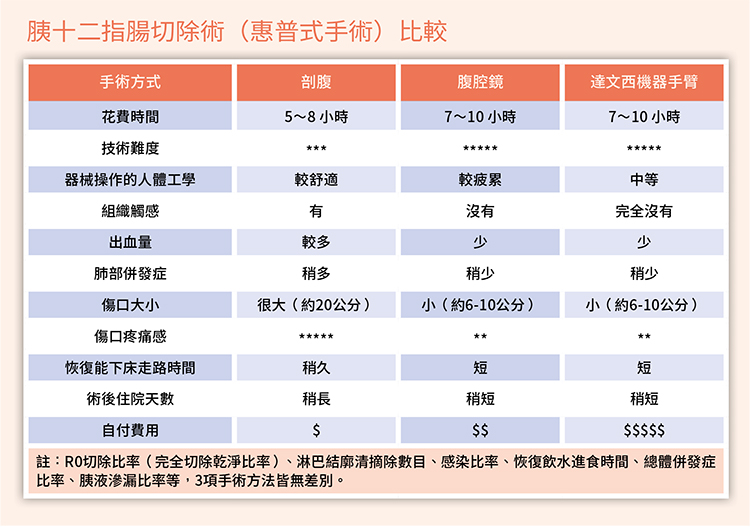
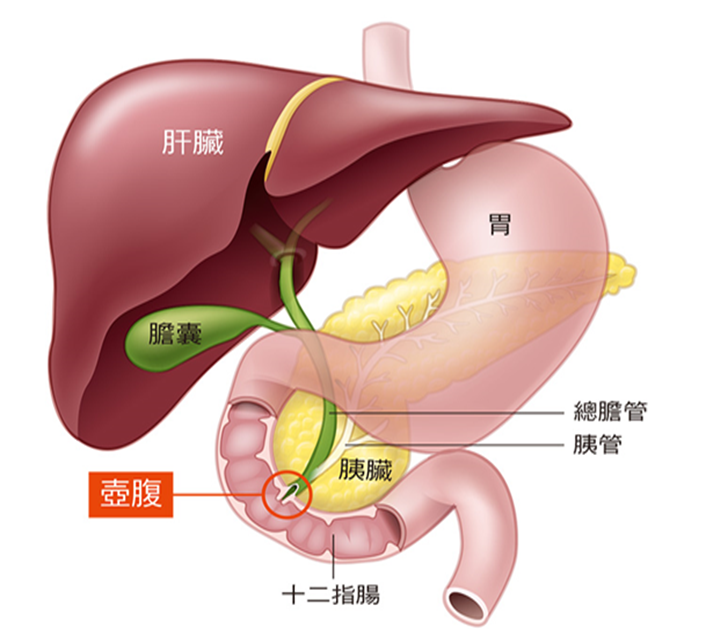
高危險群定期篩檢胰臟癌 早期發現可扭轉命運!
諮詢/廖偉智(臺大醫學院內科教授、臺大醫院綜合診療部主任)
撰稿/鍾碧芳
2026-01-15
胰臟癌素有「癌王」之稱,不是最常見,卻是最致命的癌症之一。為了提高早期診斷的比率以提高存活率,醫界建議胰臟癌的高風險群族應主動接受定期篩檢,早期發現就有機會戰勝「癌王」!

以兩性寫作成名、現為醫美機構負責人的作家小彤,2024年2月底因臉色蠟黃、眼白泛黃而就醫,於胰臟頭部檢查出2.3公分的胰臟癌,屬於1B期,隨後她接受了一連串治療,包括開刀及12次化療,如今已挺過一年。樂觀正向、勇敢抗癌的她不吝在臉書分享抗病經歷,鼓舞了不少病友。
從衛生福利部最新的統計來看,2024年全國有2970人死於胰臟癌,人數看似不多,但統計也顯示,每年胰臟癌死亡個案數佔新診斷個案數近9成,死亡率堪稱癌症之首。由於胰臟癌早期症狀不明顯,多數患者確診時已是晚期,平均5年存活率不到10%;然而,若能及早發現,存活率可提升至30~40%。
癌王為何能「沉默」潛伏?
胰臟癌之所以難以早期發現,主要可歸結兩大原因:
首先,是症狀不典型。胰臟癌在早期幾乎沒有特異性的警訊,即使有症狀,也與一般的胃痛、腸胃不適類似,不易區別。若等到出現明顯症狀如黃疸、體重降低或是有劇烈腹痛時,往往代表病程已經進入中晚期。
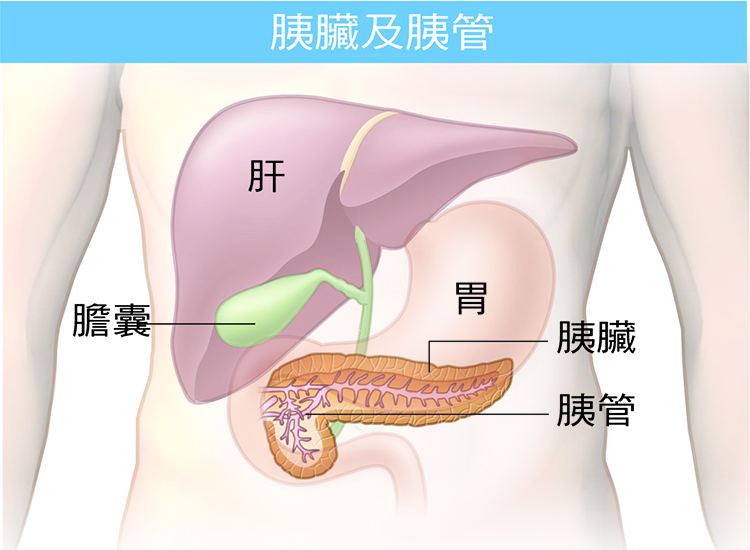
其次是診斷困難。由於胰臟位在後腹腔的深處,周圍被胃部、腸道和大血管層層包圍,使得腹部超音波檢查不易看清楚,甚至連電腦斷層(CT)或磁振造影(MRI),對於早期的胰臟癌也不一定能明確發現病灶。
臨床上有病人即使已經出現黃疸、腫瘤指數CA19-9異常、有明顯體重下降或腹痛,但透過影像檢查仍看不到胰臟有明顯腫瘤;或者,有時能看到膽管已經阻塞,就是找不到腫瘤的正確位置。
這種情況並不罕見。研究顯示,小於2公分的早期胰臟癌較有治癒可能,但是有近三分之一無法被及時發現,等於錯失治癒機會;更棘手的是,有些病人本身有慢性胰臟炎,胰臟組織已經纖維化變粗,小腫瘤就更難辨識。
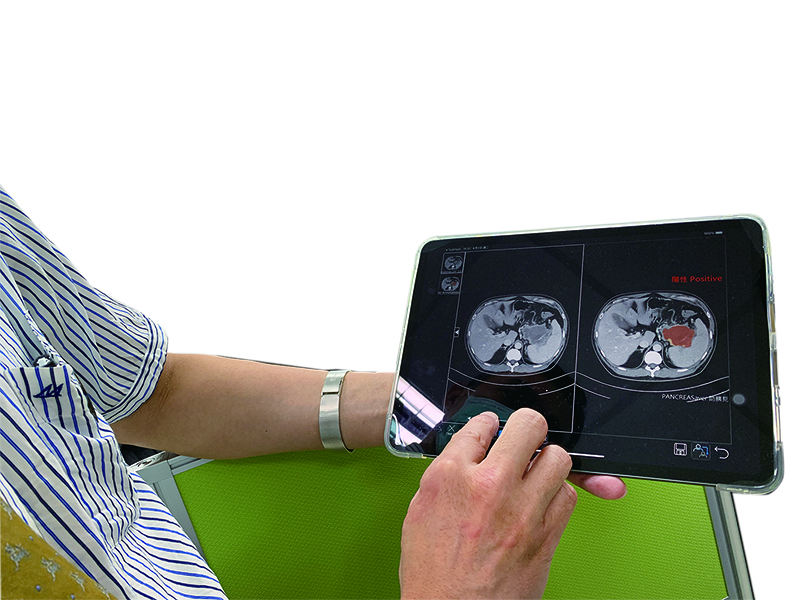
【圖說:臺大研發之胰臟癌AI系統可分析CT影像,並標示出疑似胰臟癌患部(右小圖紅色區域)。】
臺大醫院研發AI工具
有助於偵測早期胰臟癌
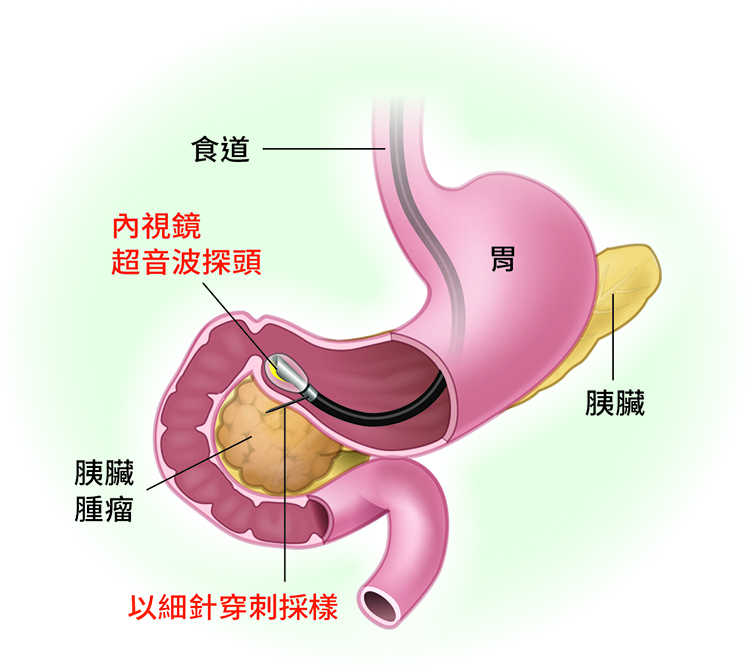
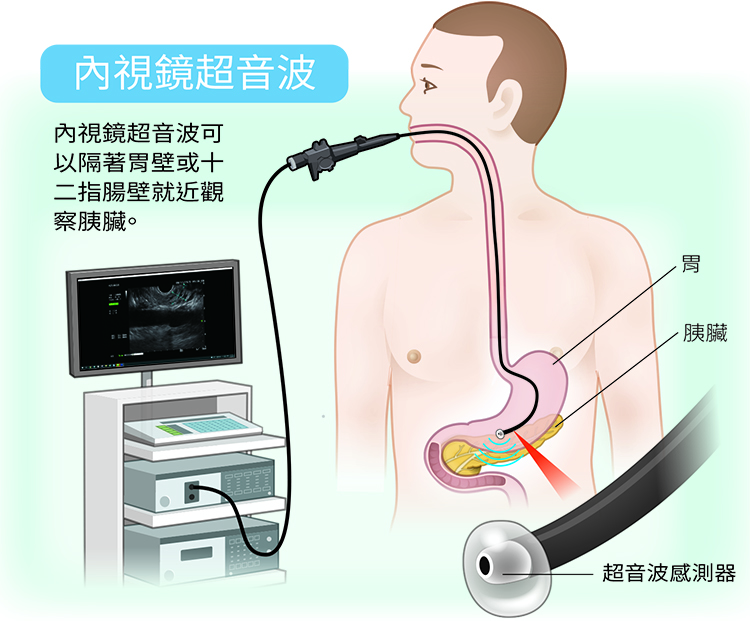
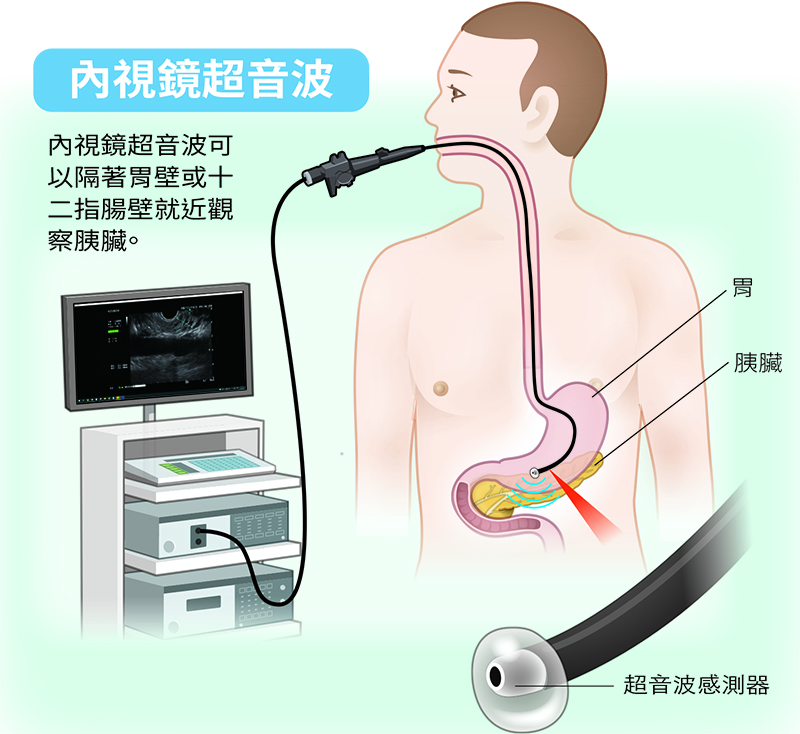
為了突破早期診斷的瓶頸,需要更精準的影像評估系統。目前臨床胰臟癌診斷仍以CT與MRI為最標準的影像檢查工具;當CT或MRI結果不明確時,可考慮進行內視鏡超音波(EUS),對胰臟的局部病變可提供高解析度觀察,甚至可進行切片取得組織送病理化驗。
最新的進展則是臺大醫院與臺灣大學開發出以CT影像為基礎的AI輔助診斷系統「助胰見」(PANCREASaver),可大幅提升早期胰臟癌的偵測率。AI透過深度學習與影像組學,能夠輔助醫師在已拍攝的CT影像中,判讀出早期、輕微、甚至是肉眼可能忽略的微小病灶。
臨床研究數據也令人振奮:對於小於2公分的早期胰臟癌,一般醫師的診斷敏感度約60%左右,而AI可以將診斷敏感度提升到80%〜90%。
這項技術還有一個優點是病人不需承受額外的風險或檢查負擔,只要有照到胰臟的CT影像(需打顯影劑)即可判讀。
曾有病人因為非胰臟的問題每年都做一次CT追蹤,某一年的片子意外發現胰臟有腫瘤,且肝臟已有癌轉移;此時再回頭看這位病人前一年的CT,才發現當時胰臟就有極輕微的異常變化,非常不起眼。因為這位病人做CT主要是看其他的器官,也沒有胰臟的症狀,這樣輕微的變化醫師肉眼也難以察覺,因此胰臟的問題未能及時發現,如果當時的CT影像有透過AI工具輔助偵測胰臟的部分,或許有機會在早期就發現。
由於AI輔助診斷只需在既有CT影像上做分析,最理想的狀況是:凡做過腹部CT影像,就可啟動AI輔助偵測,有機會在尚無症狀時就發現早期胰臟癌。
目前這套AI系統已可在臺大醫院、輔仁大學附設醫院等醫療機構自費使用,除為自費健檢加選項目外,尤其適用於臨床症狀可疑、影像模稜兩可,或抽血指數異常但難以確定診斷的病人,能提升診斷率。
例如有位病人出現黃疸、膽管阻塞,但CT檢查卻找不到腫瘤,內視鏡超音波雖發現胰頭有微小病灶,切片送驗後卻仍無法確診。過去這種情況多半醫師或病人會選擇繼續追蹤觀察,因為胰臟開刀是非常大的手術,未確定是惡性腫瘤時不會輕易安排;現在這種情況可以利用AI判讀影像來協助,結果AI判斷該位病人為胰臟癌,病人因此決定手術,術後病理報告也確認是胰臟癌。
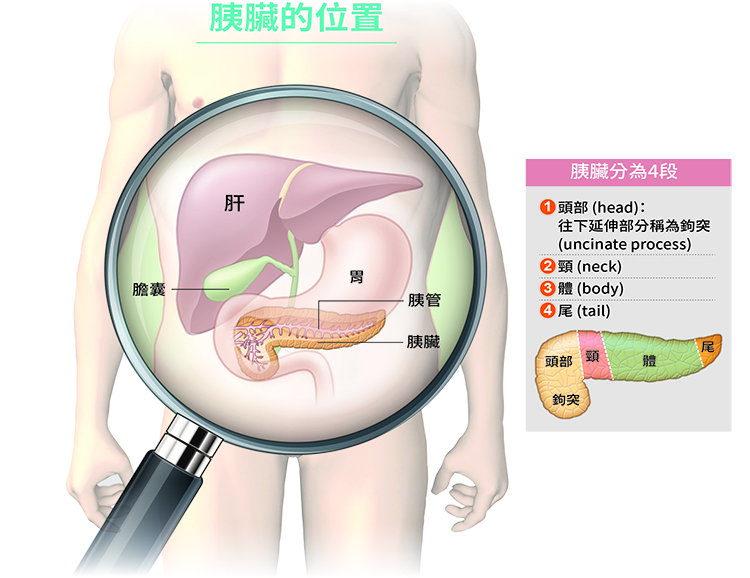
胰臟癌的高風險族群與
篩檢建議
有愈來愈多證據顯示,胰臟癌的早期篩檢非常重要,因為早期或晚期的存活率差別太大,病人等於只有一次的機會。不過,一般人一生罹患胰臟癌的風險僅約為1%,加上胰臟癌沒有簡便的篩檢工具,因此國際指引都不建議對無症狀且無家族史或遺傳風險的一般人進行胰臟癌篩檢。除了經濟效益有限外,還可能造成不必要的檢查與焦慮。
但是對於具有特定危險因子的高危險族群而言,最新的國際指引建議應每年篩檢,早期偵測是挽救生命的關鍵,臺大醫院也因此針對高風險族群推出「胰臟癌早期偵測計畫」(見下頁QR code)。
胰臟癌的高危險群包括:
1. 具有遺傳性特定基因的致病性變異(如BRCA1、BRCA2、PALB2、ATM…等)者: 有些基因如BRCA1、BRCA2不只與乳癌、卵巢癌相關,也會提高胰臟癌風險;還有一些變異基因已知與胰臟癌相關,發病機會比較高,可與醫師討論追蹤頻率。
2. 具胰臟癌家族史者: 若直系親屬曾罹患胰臟癌,自身風險也會顯著增加,特別是家族若有兩位(或以上)一等親關係的成員罹患胰臟癌,該家族就是符合「家族性胰臟癌」的高危險群,其他成員應該提早開始篩檢。例如最年輕的罹患胰臟癌家人如果是48歲發病,其他成員應「提早10年」,38歲起就每年篩檢。
3. 有胰臟囊腫(水泡)者: 與肝臟、腎臟的囊腫多為良性不同,胰臟囊腫有一部分具有病變風險,因此不論胰臟囊腫大小,都建議規律追蹤。
4. 慢性胰臟炎患者: 胰臟組織在長期發炎刺激下,癌化機會將上升。
至於這些危險族群應如何定期檢查?建議與醫師討論,一般的原則如下:
a.先做腹部超音波與抽血檢驗CA19-9;
b.若檢查發現異常,再視病況安排電腦斷層或磁振造影或內視鏡超音波檢查;
c.若患者有胰臟囊腫,則應定期安排磁振造影追蹤。
值得注意的是,糖尿病也是胰臟癌的重要訊號。第二型糖尿病人的胰臟癌風險本來就較一般人高,約增加1.5〜2倍;此外,有些胰臟癌也會以血糖高來表現,與第二型糖尿病難以區分,研究發現50歲以上新診斷為糖尿病者,有可能是因胰臟癌引起(切除腫瘤後血糖就會改善),比率大約為1%,因此,50歲以上才診斷為糖尿病,以及本來血糖控制得很好卻突然惡化的糖尿病人,都要提高警覺。不過,畢竟糖尿病人為數眾多,目前醫學界對於是否應將所有第二型糖尿病患者都列入胰臟癌的篩檢對象,尚未有共識。
胰臟癌的分期決定治療策略
早期手術治癒率達8成
胰臟癌的治療策略取決於腫瘤的分期與是否可以手術。對於腫瘤小於2公分、未侵犯重要血管或遠處轉移、且可切除的病人來說,開刀是唯一的根治希望,若能於此時切除並接受術後化療,5年存活率可達80%。反之,一旦腫瘤超過2公分,胰臟癌就容易轉移出去,即使手術切除,治癒率也大幅下降至20%左右,且易復發。目前臨床的實況是約半數患者確診時已是第四期,平均存活期僅約4~6個月。
胰臟癌的治療可概略分成以下情況:
a.可切除(resectable): 腫瘤侷限於胰臟,未侵犯主要血管,標準治療以手術優先,之後應搭配化療,減少復發率。
b.介於可不可以切除之間(borderline resectable): 腫瘤已靠近或影響周邊血管但尚未轉移,針對這類病人的標準做法是先化療,如果腫瘤縮小或穩定,再評估手術可能性。
c.局部晚期或已轉移: 腫瘤侵犯主要血管,無法切除或已遠處轉移,此時以化療為主。
d.有特定基因可採標靶與免疫治療: 對於無法手術的病人,化療是主要治療方式;少數病人因為腫瘤基因特徵,還可以採取標靶或免疫治療。臨床上約1%〜2%的胰臟癌患者腫瘤具有DNA錯配修復缺陷/微衛星高度不穩定(dMMR/MSI-H)的特徵,免疫檢查點抑制劑(免疫治療)對這類病人特別有效;具有BRCA1、BRCA2、PALB2等基因變異者,可能適合白金類化學治療藥物與PARP抑制劑。因此,確診胰臟癌的病人都應進行基因檢測,一方面有助於精準用藥,另一方面若檢出遺傳性變異基因,可進一步找出帶有同樣變異基因的高危險群家族成員,及早開始監測。
研究顯示,約10%〜15%的胰臟癌患者帶有遺傳性基因變異,這樣的病人其子女或兄弟姊妹也有50%機率帶有變異。及早知道,家人可接受定期胰臟癌篩檢,有機會早期發現。
術後應密切追蹤
胰臟癌術後復發率偏高,即便以手術切除後,仍需搭配化療並定期追蹤。通常需每3〜6個月抽血檢測CA19-9並做CT,至少2年;之後視情況每6〜12個月持續監測至5年。
整體來看,胰臟癌的預後仍不理想,但早期發現就有機會扭轉命運。期待在AI輔助診斷逐步成熟、高風險族群主動篩檢觀念更普及下,能有更多病人都在早期就發現,透過完整的治療,一舉戰勝癌王!
疑 惑 解 除 補 給 站
Q:如何預防胰臟癌?
A:近年胰臟癌發生率在國內外都有上升趨勢,與人口老化、肥胖及糖尿病盛行相關。雖然胰臟癌難以完全預防,但仍有一些可以努力的方向:如戒菸、控制體重、規律運動、健康飲食等。此外,血糖控制也很重要,因為糖尿病人有較高的胰臟癌發生率。
如何知道自己是否為胰臟癌高危險群?
臺大醫院透過line設立「臺大胰臟中心」,建立線上風險評估問卷,民眾可透過問卷了解「自己算不算高風險」以及「下一步要怎麼做」。