急診5問 陳石池教授專業解答
陳石池醫師

臺大醫學院名譽教授
臺大醫院急診醫學部兼任顧問醫師
好心肝門診中心一般外科特聘教授
醫學專長:急診醫學、外傷學、一般外科、急性腹痛
Q1:如何判斷要不要去急診?
A:急診處理的是緊急的醫療需求,若病況危及生命或潛在性危及生命、肢體及器官功能,應立刻去急診。例如,病人呼吸或心跳停止、意識不清、嚴重外傷、肢體斷裂、車禍撞擊頭部後精神狀況異常等。
由於每個人「對病情緊急」的感受不同,有些人只要不舒服、症狀突然發作,就湧入急診,導致真正需要急診的病患資源會被排擠。
依統計顯示,周末假日急診人數比平日高出1.5~2倍,因診所或醫院門診未開診,病人無處就醫,身體不舒服就去看急診,這尚有待政策的改善。
Q2:為何掛急診了,卻還是要等,而不是先到先看?
A:由於資源與空間有限,急診的運作會根據病情的輕重緩急來決定處理優先順序。例如急診室只有50張病床,如果全都被占滿,即使新來病患狀況嚴重,也找不到床位來治療病人,所以目前的檢傷分類能確保重症病患優先獲得治療。
急診採用「檢傷分類制度」,將病患依病情嚴重程度分為5級:第1級是病況危及生命或肢體,需立即處理,目標是立即穩定生命徵象,避免病人死亡或肢體殘缺,如心跳、呼吸停止、無意識等;第2級是潛在性危及生命、肢體及器官功能,需快速控制與處理,如胸痛且冒冷汗、低血糖、外傷造成之大量出血等;第3級是緊急,病況可能持續惡化,需急診處置,如無法控制的腹瀉或嘔吐、外傷骨折、高血壓但無症狀等;第4級為次緊急,病況可能為慢性病及急性發作,需在1至2小時做處置避免惡化,如蜂窩性組織炎、急性咳嗽但沒有發燒等;第5級則是病情穩定無急迫危險,如輕微擦傷、瘀青、慢性嘔吐等,這類病人其實可於門診或診所就醫。
衛福部有明確的處理規範:檢傷第1級病人須立即處理、第2級在10分鐘內、第3級30分鐘內、第4級約1小時、第5級可等2小時。但對病人來說,等候短短5分鐘可能都覺得難受,使得「急診暴力」不時會傳出。再者,急診病人的病情可能有變化,檢傷分類有時也可能需要調整。

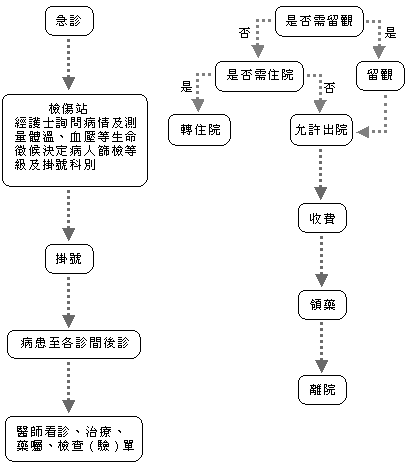
Q3:急診的流程?
A:進入急診第一步是做「檢傷分類」,由受過專業訓練的護理人員執行,根據生命徵象病情急迫程度做初步分級。
如果病患有某些高危險徵象,例如懷疑腦中風、心肌梗塞、重大外傷、新生兒或婦產科急重症,檢傷人員能立即啟動必要檢查程序,不需等醫師指示。例如有胸痛問題的病患會立即安排做心電圖檢查,比過去要等醫師看診後再安排檢查,更節省時間,更能提早發現病人問題,提早治療病人。
檢傷完成後,病患再去掛號,然後等待醫師問診、安排檢查與治療,病患若需要住院,由急診或住院單位安排病房,有些不需住院但仍需治療,會暫留下來治療,若為輕症則可返家。
目前台灣的救護技術員(EMT)訓練非常專業,救護車上就可以執行初步急救,並告知急診處有什麼樣的病人要送來急診,這種提前介入、早期處理的機制對病患的治療幫助很大。
急診專科醫師是有受專業訓練,可以先處理病人問題,如病人有其他專科治療的需求時,會照會其他專科醫師來會診,急診科醫師可以處理所有的急診,唯一例外是有兒童醫院的急診,必須由兒科專科醫師來處理。
Q4:急診室內的分區代表什麼意義?
A:急診室內的分區,主要為急救方便、醫療動線與溝通效率而安排,讓醫護容易找到病患,也能讓家屬在探病時容易找到病患,一般分為候診區、診療區、急救區、暫留區。
有些大型醫學中心設有重症區,每一床都有完整的設備,可監測如心跳、血氧、呼吸、血壓等,可以提升急救效率,尤其在搶救心跳停止、嚴重外傷等病患上,急救效果有大大提升。
Q5:常見對急診的錯誤認知有哪些?
A:有些人為就醫方便,習慣有病就往急診跑,例如輕微感冒、腹瀉、頭痛其實可以門診處理。另外,有些人誤以為急診較容易排到住院病床,其實除非病情急迫,急診安排病床並不會比較快。也有人誤以為掛急診就能立刻看診,但急診室是依病情嚴重度作為處理優先順序,有時因等候時間太久產生醫療暴力,這些誤解來自於民眾對急診流程的不熟悉。
由於民眾對急診的誤解,導致急診資源一再重複被誤用,也常常造成急診擁塞,希望社會大眾能對急診有進一步的認識,不要再濫用急診,讓真正有急症的病人可以得到最好的治療。
(整理/畢翠絲)