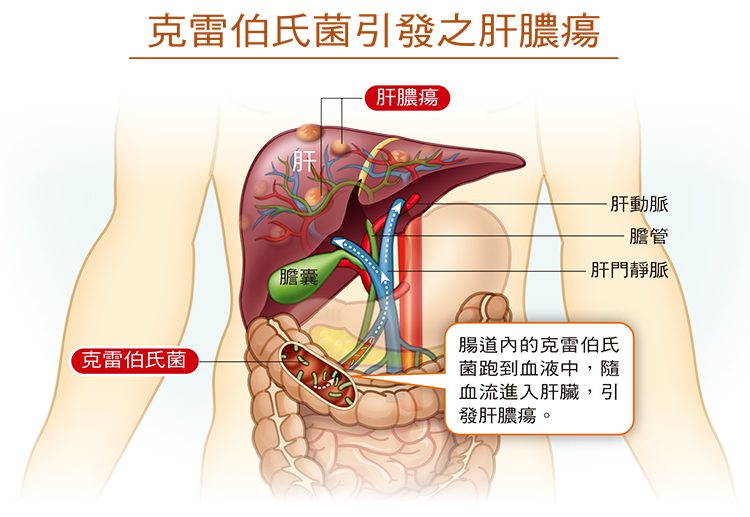
資料來源與版權所有:udn元氣網
輕度脂肪肝也可能癌變!身體出現3大警訊要當心
元氣網 北京衛視《我是大醫生》 2019/12/12
脂肪肝是台灣人最普遍的肝病。
一、脂肪肝的危害遠不止肝臟,隨著病情發展,可累及全身
“脂肪肝不到最後一刻不會發作,但是一旦到了最後一刻,也就晚了!”
脂肪肝的脂肪是堆積在肝細胞內的,對肝臟而言,它容易導致肝纖維化、肝硬化,甚至會發生肝功能衰竭和肝癌。
肝臟一步步受損的同時,也會逐步累及全身:
① 肝臟解毒功能下降,會引起機體免疫力的降低;
② 脂肪肝可加重胰島素抵抗,進一步加重糖尿病;
③ 脂肪肝患者中發生慢性腎病的風險是常人的2-3倍;
④ 非酒精性脂肪肝,易導致血脂異常,增加心血管疾病風險。
但脂肪肝可不是“胖子的專利”,其誘發因素遠不止營養過剩這麼簡單!
二、脂肪肝不是胖子的專利,5大誘因需早知
50歲的陳先生平常很注重自己的健康,為了躲避“三高”的襲擊,近幾年來一直以素食為主,連主食也都吃粗糧,身材也一直保持很好。但前段時間體檢的時候,卻診斷有中度脂肪肝!
對此,醫生表示,肝細胞合成脂肪的能力增加,或轉運脂肪入血的能力減退,都能導致脂肪肝,而影響肝細胞這兩種能力的“兇手”卻有很多:
1、營養過剩或缺乏
高脂飲食、營養過剩、久坐不動是我們熟知的脂肪肝誘發因素。但為什麼長期吃素的陳先生也會得脂肪肝?缺乏營養!
長期吃素,蛋白質的攝入就會減少,導致肝臟合成載體蛋白的“原料”不足,造成轉運甘油三酯的能力減弱,使得脂肪在肝內堆積。此時,不僅是脂肪肝,高血壓、動脈硬化、糖尿病、腸癌等都可能會找上門。
2、酒精
酒精是肝臟的“第一殺手”。酒精主要在肝臟進行分解代謝,會對肝細胞造成毒性作用,導致脂肪酸的分解和代謝障礙,從而引起肝內脂肪沉積造成脂肪肝。
一般來說飲酒越多,脂肪肝風險越大。若脂肪肝患者飲酒,更是會加速肝細胞纖維化和壞死,拉近肝癌的距離。
3、藥物
多數藥物,都要通過肝臟代謝,而“是藥三分毒”,藥物本身或在體內代謝的產物都可能會直接對肝臟造成損傷;
此外,對某些藥物成分過敏等也易引起肝臟損傷,增加脂肪肝、藥物性肝炎風險。比如一些抗結核藥、抗腫瘤藥、皮質激素等。
4、病毒性肝炎
常見的病毒性肝炎有A肝、B肝、C肝。病毒在體內複製活躍會對肝細胞造成傷害,釀成慢性肝炎,而隨著肝臟的代謝功能下降,其分解代謝脂肪出現障礙,也易致使脂肪在肝細胞中堆積形成脂肪肝。
另外,常見的B型、A型病毒可以通過接種疫苗來預防。
5、其它疾病
流行病學調查顯示,近50%的糖尿病患者合併有脂肪肝。因為人體內胰島素分泌不足或相對缺乏時,容易引發肝臟的蛋白、脂類等代謝紊亂,誘發脂肪肝。
除了糖尿病,像甲亢、重度貧血、高膽固醇血症等慢性病患者,都可能存在脂質代謝異常的情況,發生脂肪肝的機率也更高。
圖/123RF
三、輕度脂肪肝也有癌變可能,三大報警信號需當心
一般來說,我們正常的肝臟,脂肪含量是不超5%的;而脂肪含量在33%左右,就屬於輕度脂肪肝了;若達到66%,則屬於中度脂肪肝;當大於66%,則已經是重度脂肪肝了。
而且,需要提醒大家的是,肝臟的實際損傷程度和脂肪肝的輕、中、重程度並不成正比,因此不僅是重度脂肪肝會癌變,不少輕度、中度脂肪肝也存在直接癌變的可能!
當出現以下三種信號時,則需警惕是不是脂肪肝找上門。
1、脖子變粗
從後面第七頸椎(脖子後面最鼓的地方)的上緣,測量到喉結的下緣。測量時要注意上臂自然下垂,身體放鬆。
若女性>35cm;男性>38cm,要小心脂肪肝。
2、蜘蛛痣
“蜘蛛痣”是以一個點為中心,四周發散紅血絲,常發生在人身上或臉部,當用手輕輕按壓時,紅痣會消失,鬆手後又出現。
3、肝掌
若手上大小魚際發紅,尤其是出現點狀的紅,也可能是脂肪肝。
另外,除了上述3大特殊症狀,脂肪肝患者還可伴有長期食慾不振、消化不良、噁心嘔吐腹脹、失眠多夢、驚恐焦慮等現象。
40歲以上的、有糖尿病史或長期酗酒的、有肝硬化或是肝炎的,或者是肝炎病毒攜帶者、有肝癌家族史的,都屬於肝癌病變的高危人群,更要定期檢查肝臟。
可從牛奶、肉類、豆腐類、蛋類中攝取蛋白質。圖/ingimage
四、三步逆轉脂肪肝
想要甩掉危險的脂肪肝,做好以下三步是基本:
1 、護肝臟的營養素
①蛋白質
肝的再生功能主要依靠蛋白質,因此,適當多吃蛋白質豐富的食物能夠促進肝臟再生、修復,起到預防和緩解肝臟病變的作用。
像牛奶、起司及其製品、魚、瘦肉等富含優質蛋白。
②維生素C
維生素C是一種抗氧化劑,現已有研究證實,適量攝入維生素C有助於清潔肝臟,減少脂肪沉積,甚至還有助於預防肝硬化。日常的果蔬如鮮棗、奇異果、芹菜、菠菜等中都有較豐富的維生素C。
2、飲食原則
①碳水“121 ”
早餐吃相當於1兩米飯的碳水;午餐吃相當於2兩米飯的碳水;晚餐吃相當於1兩米飯的碳水。
1兩米飯大約能提供13克的碳水化合物,但50克的米飯很難填飽肚子,因此可以選擇用蔬菜、穀物來代替,提供相同的碳水,卻可以吃得更多。
②低脂“1+1 ”
【肉類的選擇】
脂肪肝患者也可以吃肉,純素食不但不利於病情的控制,反而易導致營養不良,引起更多的並發症。
但吃肉需記住兩個標準:
a.選擇低脂肉,如魚、蝦、雞肉、豬里脊等;
b.攝入的蔬果比例大於肉類(肉類每天進食不超過150g )。
【科學用油】
脂肪肝患者也要科學補充健康的油脂,日常應選擇攝取單不飽和脂肪酸,其能增加膽固醇的排出,並抑制內源性膽固醇合成。
因此日常用油可以選擇橄欖油、玉米油、亞麻籽油等植物油;而豬油、牛油、黃油、植物奶油等富含飽和脂肪酸的則要少吃。(每日用油不超過25~30克。)
本文摘自北京衛視《我是大醫生》