大腸的各種檢查
撰稿╱林姿伶(好心肝門診中心副院長、臺大醫院綜合診療部兼任主治醫師)
某一天,診間進來一位70多歲的男性,主訴左下腹股溝在用力時會摸到一塊有彈性的突起物,右下腹則是不管有沒有用力都會摸到一個硬塊。病人希望能做大腸鏡檢查,可這類的情況大腸鏡檢查不會是首選。為什麼呢?
大腸相關的檢查,常使用的除了目前民眾朗朗上口的大腸鏡檢查、糞便潛血篩檢外,其實還有糞便的常規分析、糞便的培養、腹部X光、下消化道攝影檢查、大腸膠囊內視鏡檢查、電腦斷層(及虛擬大腸鏡)、磁振造影、大腸內視鏡超音波、乙狀結腸鏡、肛門直腸壓力測定、大腸排空時間測定等。
大腸鏡檢查
民眾之所以對於大腸鏡和糞便潛血篩檢比較熟悉,是因為國健署近年為了提高大腸癌的早期發現率,努力推廣大腸癌篩檢政策,並給予50歲至74歲民眾兩年一次的定量免疫法糞便潛血檢查的額度。當潛血檢查呈現陽性反應,表示雖然肉眼沒有看見糞便有血,但是糞便裡已經有微量的、肉眼看不見的、潛在性的血液反應。接下來,會轉介至適當的醫療院所接受大腸鏡檢查。而大腸鏡因為作為確認工具、同時也可切除息肉或在病灶上取樣送病理檢查,所以也廣為人知。國際上甚至建議45歲以上的民眾,應考慮10年一次的大腸鏡檢查作為健康檢查的一部分。
那麼,為什麼不是從幼童到老人、每個肚子不舒服的病人都安排大腸鏡檢查呢?
坦白說,因為大腸鏡檢查得到的影像對於大腸黏膜病灶的判別是很有幫助的,而且,即使大腸癌盛行於50歲以上的病人,針對30到49歲美國人的研究,大腸息肉的發現率大概也在四分之一左右,而這些被發現大腸息肉的病人中,大約6%是大腸癌,因此如果病人「看起來」能忍受大腸鏡的檢查,大腸鏡檢查的確會是醫師心目中會幫病人安排的第一個評估項目。
但是,大腸鏡檢查不是大家想像中的這麼簡單。
首先,大腸鏡檢查前需要有低渣準備,再者,病人需要喝下大量不怎麼好喝的清腸藥劑,把自己的糞便排乾淨,而且必須喝得又快又猛、又不能跟大腸鏡受檢的時間間隔太久,所以凌晨3點起床一邊喝藥水、一邊等日出,會是這些受檢病人的難忘且不怎麼愉悅的回憶。檢查時,因為腸道中需要充氣、內視鏡伸入後遇到腸道轉折的地方需要過彎,困難角度或鬆弛的大腸跟腹部會需要外力壓迫腹部來輔佐內視鏡繼續前進,沾黏的大腸也會增加檢查的難度、病人的痛苦以及大腸穿孔破裂的風險。腹內充氣使得腹壓升高,增加心肺的負擔,要考慮病人心臟、肺功能的承受度。侵入性檢查對人體是一種壓力,驟升的血壓有造成腦出血的風險,風險與可能得到的好處需要取捨。
曾經有一則生動的漫畫表現了大腸鏡的痛苦。退伍的老兵指著牆上的勳章表示,他此生最大的成就不是得到這枚勳章,而是撐過了大腸鏡的檢查。
目前因為有麻醉技術輔助大腸鏡的檢查,病人的痛苦獲得大大的減輕,但這不表示他們就不需要喝清腸藥水、大腸鏡再也不會造成大腸破裂、彎曲鬆弛以及沾黏的大腸瞬間變成「直腸子」。
以國家推廣的大腸癌篩檢政策為例,最精準的篩檢難道不是把10歲以上的所有國民都抓來每年做大腸鏡嗎?但是當這個檢查有風險、花費高、受檢痛苦的時候,這就不是一個可以大規模施行的篩檢政策。一個適宜的篩檢工具應該是:可以不太準確、但是敏感度要盡量高。受眾要能廣,最好花費也不太大。風險要最小,畢竟這些群眾真的有大腸癌的比例可能不到萬分之六。
因此,糞便的潛血篩檢就是目前能得到的最好解方。
糞便潛血檢查
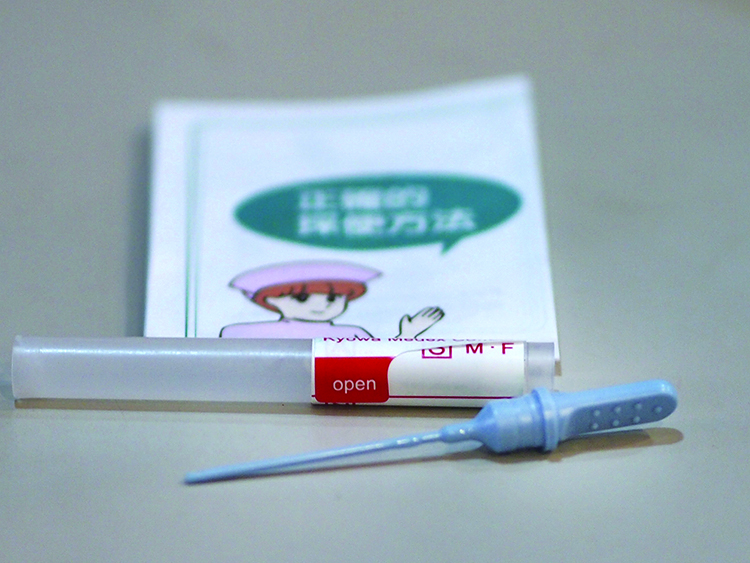
糞便潛血篩檢是使用一個細長的小管,在已經解出的成形糞便上面刮個幾下,雖然可能有點心理障礙、也有一點點的小麻煩,可全程不沾手、絕對安全。
糞便潛血篩檢以前是使用化學法,利用紅血球中的過氧化酵素,產生氧化還原反應來改變試劑顏色,當每日糞便中血液超過6∼20克,就會顯示為陽性。但是糞便中如果含有能引起氧化還原的物質,就會影響檢查的結果。比如說,含有血液和鐵的食物、藥物、維生素C;含有高維生素C的蔬果,如:菠菜、葡萄(偽陰性);富有過氧化酶的食物,如甘藍、瓜類、花椰菜(偽陽性)。因為敏感度不高,最好是連續3次糞便檢體,每次檢體做兩次檢查,而即使只有一個抹片是陽性,就應該被視為陽性檢查結果,甚至在病人坦承沒有做飲食限制的時候。
診間常見病人拿著陽性的糞便潛血篩檢檢查結果過來,懷疑檢查不準,要求重新再做檢查,一次、兩次、三次,直到檢出陰性的結果為止。
人,總是對自己可能有癌症的猜想非常的排斥,而且大腸鏡檢查也辛苦,所以勉強可以同理他們的想法。然而之所以施行篩檢就是為了找到早期的病灶來處理,掩耳盜鈴、甚至試圖說服醫師跟自己的行為,實在沒有意義。
為了減少食物跟藥物的影響,國健局採用的是免疫法,使用單株抗體檢查糞便中是否有人類紅血球的存在。因為只與人類的血紅素反應,即使糞便中有其他動物的血液也不會誤判,專一性很高。同時如果出血來源是上消化道,只要出血不要太大量,消化酵素會在血液抵達大腸前就把血紅素代謝掉,所以只有大腸跟遠端小腸部分的出血會有反應。
化學法跟免疫法各有優缺點,免疫法雖然敏感度跟專一性都高,但是對檢體的要求比較嚴格。比如說,需要在採檢後立即裝入特殊容器,以及在48小時內送至檢驗單位,價位也較高。2007年的研究,比較化學法(採用的是Guaiac-based試劑)及免疫法兩種糞便潛血檢查,在大腸癌及高風險腺瘤的篩檢中,發現免疫法在敏感度及特異性,的確有比較好的表現。因此才建議以免疫法取代化學法做為大腸直腸癌篩檢的工具。
可如果想要檢查的是「整條消化道」的出血呢?是不是化學法才是更適當的選擇?
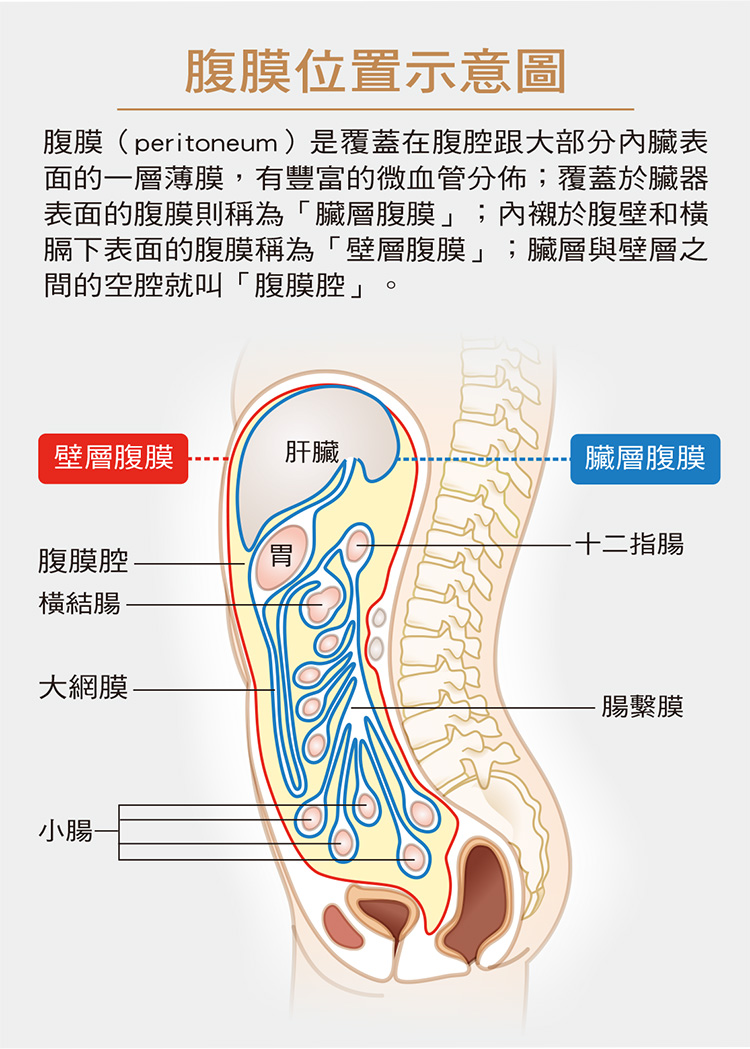
不只糞便潛血檢查「不單純」,其他大腸的相關檢查當然是各有各的好處跟禁忌症。如本文一開始的案例,病人主訴左下腹用力時在鼠蹊部有凸出物,具有彈性,那麼再加上年紀跟性別,是不是鼠蹊部疝氣的可能性超過大腸癌?如果直接就安排大腸鏡檢查,在內視鏡管沿著膨出的腸道穿出腹壁,大腸破裂、內視鏡管嵌塞在膨出處的風險,病人真的願意承擔嗎?這時候,先安排下消化道攝影或電腦斷層,應該是比較適宜的決策。
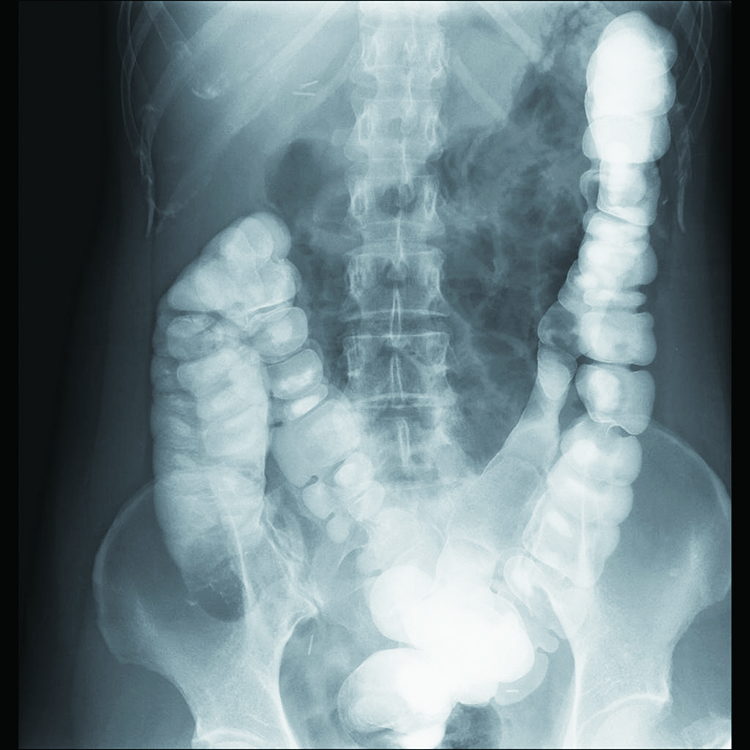
【圖說:此患者長期便秘,透過下消化道攝影檢查後發現,大腸的長度較一般人長,糞便在大腸的停留時間較久,因而造成便秘。】
下消化道攝影
下消化道攝影是一種特殊的X光檢查,受檢者前一天需要吃流質食物,以及喝清腸藥水,檢查當天施檢者會把鋇劑或水溶性含碘顯影劑,經由肛門灌入大腸進行檢查。鋇劑是一種白色稠狀的液體,能夠暫時黏在大腸的內壁上或充滿整個管腔。之後藉由X光對鋇劑或水溶性含碘顯影劑的不穿透性,使得大腸的構造能顯現在 X 光片上。有時會同時灌入一些空氣,來進行對比顯影。當X光片上顯示大腸膨出於腹壁,可以得到疝氣的診斷。
而因為下消化道攝影後,腸道還會有些顯影劑的殘留,所以如果同時還有電腦斷層檢查的考量,會在攝影前就先做完電腦斷層,或者是將電腦斷層檢查的時間延後。
診間另一個常見的主訴就是便秘。每個便祕的病人都要挨一次大腸鏡檢查嗎?相信每個人都曾經有便秘的經驗,如果便秘幾天就需要做大腸鏡,那麼結論不就是每個人都得做大腸鏡⋯而以大腸癌發生率萬分之五到六來看,每個曾經便秘或拉肚子的病人都來做大腸鏡的話,所能得到的好處真的值得大腸鏡的風險跟辛苦嗎?
便秘是一種症狀,坦白說有些主觀上的差異。通常是指排便次數少,像是好幾天才解一次,又或者是排便的容積或重量減少,或是需要很用力來解便,有時候是沒有完全排空的感覺,或者總是需要灌腸以及瀉藥之幫助來維持排便。
其實,一天排便3次到3天排便一次都是正常的範圍。而有些人一週或是更久時間才排便一次也不會有任何主觀上的不舒服跟客觀上的異常,那麼也不能算是疾病。而為了維持「正常」的排便,一般建議纖維的攝取每天應在25到30公克之間,水分的攝取則在1800到2400毫升。運動也是有助於大腸的排便功能。其實8成的人在一生中都會遇到便秘的問題,而短暫的便秘是非常常見的,但是因為多數人都認為最好每天都能排便一次,因此就造成了瀉藥之濫用甚至成癮。

當纖維跟水分攝取不足、長時間久坐、環境改變、懷孕、旅行或食物改變時,便秘可能會出現。而當有便意時,常需要強忍著不去蹲廁所,也常是形成便秘的原因之一。因為比較嚴重的便秘原因包括了大腸狹窄或腫瘤,所以當便秘持續超過3週、或合併血便的時候,會強烈建議就醫檢查跟治療。當然,因為便秘時常常「度日如年」,早些就醫取得藥物和衛教,適宜時接受檢查以及治療,也非常的合理。
便秘的原因有時候並不真的是「大腸」的問題,硬皮症、神經及內分泌系統疾病,包括甲狀腺疾病、多發性硬化症、帕金森氏症、中風及脊椎受傷、不明原因的大腸無力症,也會使大腸排空時間延長。中老年的婦女則常見直腸膨出症、肛門括約肌失調,在排便時會無法放鬆,也是便秘的原因之一。
大腸排空時間測定
發生便秘並非一定要馬上安排大腸鏡檢查,尤其在大腸癌低風險的族群,更不是首選的檢查。
比如說,大腸排空時間測定。病患吞入X光可顯影的塑膠環,來測量從吞下到排出體外所需要的時間是否過長,如果太長,則可能為大腸無力症。直腸肛門生理功能:如肛門肌肉反射及壓力的測定,或者是排便時的動態X光攝影,可以由此來評估直腸肛門的「功能」有沒有異常,像是直腸膨出症以及肛門括約肌失調症。而如果主訴便秘的病患卻查不出有解剖上或者生理功能上的異常,則稱之為非特異性的便秘,通常先施以藥物輔助、以及衛教。
大腸檢查百百種,如果只知道大腸鏡跟糞便潛血檢查,就落伍了喔。